Мышцы голени задняя поверхность: МЫШЦЫ ГОЛЕНИ ЧЕЛОВЕКА — передняя, латеральная и задняя группы (Таблица)
Анатомия мышц голени. Задняя группа
Привет всем любителям анатомии! Это действительно прекрасная наука. Именно анатомия является фундаментом всех остальных медицинских дисциплин. А сегодня у нас на повестке дня мышцы голени, точнее, задняя группа мышц голени. Ранее мы уже разобрали переднюю и латеральную мышцы голени, а сейчас настало время задней группы.
Давайте вспомним нашу классификацию мышц голени на то состояние, в котором мы её оставили в прошлой статье:
И сегодня мы будем её дополнять. Первым делом отметим, что мышцы голени задней группы лежат в два слоя — это поверхностный и глубокий слои. Давайте отразим это на нашей схеме:
А теперь давайте подробно разберём, что это за слои.
Поверхностный слой
Трёхглавая мышца голени (musculus triceps surae)
Это единственная мышца поверхностного слоя. Однако, это очень крупная и широкая мышца, состоящая из нескольких головок. К тому же, она формирует весь задний и частично передний контуры голени.
Именно поэтому ей выделяют отдельный слой.
Первые две головки объединяют в одно анатомическое образование, которая называется икроножной мышцей. Третья головка называется камбаловидной мышцей.
Здесь, конечно, можно запутаться, поэтому я сделал для вас небольшую схему:
Мои постоянные читатели наверное знают, что я имею особую слабость к античности и к Эпохе Возрождения. Поэтому я не мог вас оставить без этой прекрасной гравюры (это Геркулес Фарнезский):
Икроножная мышца (musculus gastrocnemius)
Это крупная и мощная мышца, она хорошо заметна у атлетически развитых людей. Именно эта мышца формирует широкую верхнюю часть голени, которая плавно сужается в дистальном направлении. Икроножная мышца состоит из двух головок — медиальной и латеральной.
Медиальная головка икроножной мышцы (caput mediale musculi gastrocnemii) — это медиальная часть икроножной мышцы. Сама икроножная мышца очень заметна — она крупная и находится очень поверхностно под кожей.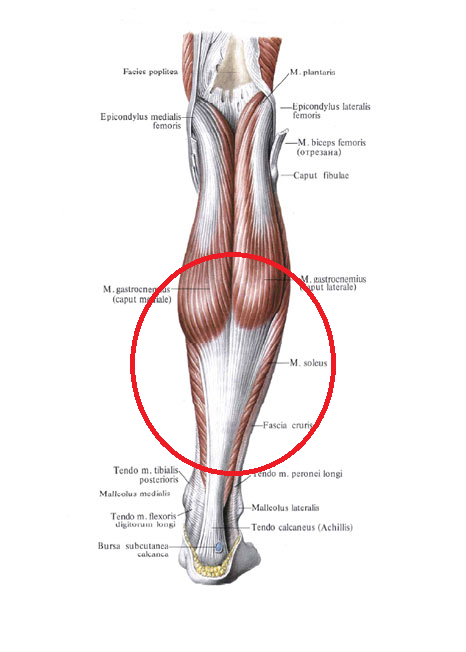 Соответственно, с тем, чтобы найти её медиальную головку, трудностей также не возникнет. Только пожалуйста, не путайте саму мышцу и общее сухожилие икроножной мышцы. На этом рисунке из моего любимого атласа Золотко я выделил только брюшко медиальной головки икроножной мышцы:
Соответственно, с тем, чтобы найти её медиальную головку, трудностей также не возникнет. Только пожалуйста, не путайте саму мышцу и общее сухожилие икроножной мышцы. На этом рисунке из моего любимого атласа Золотко я выделил только брюшко медиальной головки икроножной мышцы:
А это медиальная головка икроножной мышцы, которое переходит в медиальную часть сухожилия трёхглавой мышцы бедра:
Начало: подколенная поверхность над медиальным мыщелком бедренной кости;
Прикрепление: мышца переходит в общее сухожилие всех элементов трёхглавой мышцы, которое прикрепляется к бугру пяточной кости;
Латеральная головка икроножной мышцы (caput laterale musculi gastrocnemii). Соответственно, это латеральная часть икроножной мышцы. Здесь я выделил брюшко латеральной мышцы и её сухожилие, которое вплетается в общее сухожилие трёхглавой мышцы голени:
Начало: наружная поверхность нижнего эпифиза бедренной кости над латеральным мыщелком
Прикрепление: мышца переходит в общее сухожилие всех элементов трёхглавой мышцы, которое прикрепляется к бугру пяточной кости.
Камбаловидная мышца (musculus soleus)
Если вы когда-нибудь видели рыбу камбалу, то вы наверняка заметили сходство с этой мышцей:
Это длинная, мощная и очень широкая мышца, брюшко которой перекрывает почти всю голень. Она располагается непосредственно под обеими головками икроножной мышцы. В атласе Грея есть отличная картинка, на которой перерезана икроножная мышца, а камбаловидная мышца цела и прекрасно видна. Верхние края головок икроножной мышцы и ахиллово сухожилие я подкрасил голубым, а камбаловидную мышцу я выделил желтым цветом:
Начало: головка и верхняя треть тела малоберцовой кости, линия камбаловидной мышцы большеберцовой кости, средняя треть тела этой кости;
Прикрепление: мышца переходит в общее сухожилие всех элементов трёхглавой мышцы, которое прикрепляется к бугру пяточной кости.
Общая функция всех составляющих трёхглавной мышцы голени: сгибание голени в коленном суставе, сгибает стопу, при фиксированной стопу тянет голень и бедро кзади.
Ахиллово сухожилие (tendo Achillis)
Я практически никогда не разбираю сухожилия в статьях о мышцах. Но Ахиллово сухожилие, это, во-первых, повод поговорить про античную Грецию, а во-вторых, это самое крепкое и мощное сухожилие человеческого тела.
Итак, это сухожилие, в которое переходят все три головки трёхглавой мышцы голени. Оно прикрепляется к пятке, и поэтому его ещё называют пяточным сухожилием (tendo calcaneus). Это иллюстрация из атласа Золотко, здесь Ахиллово сухожилие я выделил зелёным:
Здесь вы можете видеть Ахиллово сухожилие сбоку. Это иллюстрация из атласа Синельникова:
История названия этого сухожилия связана с историей Троянской Войны, точнее, с мифом про одного из её предполагаемых участников. Речь идёт про Ахилла (иногда его называют Ахиллесом) — одного из главных воинов греков, которые (по сказаниям Гомера) осаждали Трою.
Матерью Ахилла была богиня Фетида, которая окунала своего сына то ли в воды Аида, то ли в какое-то магическое зелье, в результате чего младенец стал полностью неуязвимым к любому оружию.
Однако, Фетида держала неуязвимого Ахилла за пятку — и это была большая ошибка. Именно в эту пятку в разгар одного из последних сражений перед падением Трои Ахилл был смертельно ранен троянским принцем Парисом.
В честь этого античного мифа пяточное сухожилие называют Ахилловым.
Подошвенная мышца (musculus plantaris)
Я предвижу ваше непонимание. Вероятно, вы сейчас прочитали это и подумали: «Эй, Медицинский Парень, ты что, нас обманул?» или «Лучше бы ты сам это выучил, прежде, чем писать!». Дайте мне минуту, я всё объясню.
Я действительно чуть выше писал, что поверхностный слой сформирован только одной трёхглавой мышцей. Однако, у некоторых людей имеется ещё и подошвенная мышца. Это — рудимент, добавочная мышца, она есть не у всех. Поэтому если во время препаровки вы её не обнаружите, не стоит удивляться. Тем не менее, я решил включить её в свой обзор, чтобы мои читатели обладали наиболее полными и качественными знаниями о мышцах голени.
Я взял предыдущий планшет, на котором я выделил желтым цветом камбаловидную мышцу, а голубым — верхние части головок и сухожилие икроножной мышцы. На этом же планшете красным цветом я выдел подошвенную мышцу:
На этом же планшете красным цветом я выдел подошвенную мышцу:
У ребят с википедии это получается явно лучше, чем у меня:
Начало: латеральный мыщелок бедренной кости, задняя стенка капсулы коленного сустава;
Прикрепление: сухожилие подошвенной мышцы вплетается в ахиллово сухожилие, иногда вплетается в подошвенный апоневроз;
Функция: натяжение капсулы коленного сустава, участие в сгибании стопы.
Давайте дополним нашу схему. Кстати, извиняюсь, что поверхностный слой мышц не на латинском — если честно, я просто вырезал кусок из предыдущей схемы. Эта статья создаётся после 6 пар и мне лень что-то менять:
Глубокий слой
Длинный сгибатель пальцев стопы (musculus flexor digitorum longus)
Задняя группа мышц голени может напугать количеством мышц, однако они расположены очень логично и их легко запомнить. Чуть выше мы учили трёхглавую мышцу голени, в состав которой входит, как вы помните, икроножная мышца. Икроножная мышца выглядит как два крупных пучка, которые располагаются медиально и латерально на задней поверхности голени.
Икроножная мышца выглядит как два крупных пучка, которые располагаются медиально и латерально на задней поверхности голени.
В глубоком слое вы можете видеть примерно такую же картину. Здесь несколько мышц, но мы сначала выучим те, которые примерно повторяют расположение икроножной мышцы. Речь идёт о длинном сгибателе пальцев и о длинном сгибателе большого пальца.
Эти две мышцы легко выучить, если вы запомните, что они располагаются противоположно тем пальцам, которые они приводят в движение.
Было бы логично, если бы длинный сгибатель пальцев стопы (то есть всех, кроме большого), располагался бы латерально, а длинный сгибатель большого пальца располагался бы медиально, не так ли? А вот здесь наоборот. Посмотрите, длинный сгибатель пальцев проходит строго медиально:
Этот рисунок взят, как вы уже наверное догадались, из легендарного атласа Грея.
Начало: средняя треть задней поверхности большеберцовой кости;
Прикрепление: сухожилие мышцы проходит под удерживателем мышц-сгибателей, перекидывается через медиальную лодыжку и направляется на подошву, где разделяется на 4 пучка, каждый из которых прикрепляется к дистальной фаланге соответствующего пальца;
Функция: сгибание пальцев стопы (кроме большого пальца).
Длинный сгибатель большого пальца (musculus flexor hallucis longus)
Пользуемся закономерностью, которую мы вывели в прошлом шаге. Большой палец находится медиально, значит, мышца, которая его сгибает, находится латерально. Вот здесь эта мышца отлично видна:
Начало: нижние две трети малоберцовой кости, межкостная перепонка и задняя мышечная перегородка голени;
Прикрепление: сухожилие мышцы проходит под удерживателем мышц-сгибателей. После этого сухожилие переходит на подошвенную поверхность стопы и прикрепляется к основанию дистальной фаланги большого пальца
Функция: сгибание большого пальца стопы
Задняя большеберцовая мышца (musculus tibialis posterior)
Мы только что выучили две мышцы глубокого слоя — это сгибатель пальцев и сгибатель длинного пальца. Теперь представьте, что мы удаляем обе эти мышцы и смотрим на то, что находится под ними. Нет, это не только межкостная перепонка. Сначала мы увидим широкую, мощную заднюю большеберцовую мышцу.
Сначала мы увидим широкую, мощную заднюю большеберцовую мышцу.
Посмотрите, на этом изображении отогнули сгибатель большого пальца и сгибатель пальцев, чтобы открыть заднюю большеберцовую мышцу:
Начало: межкостная перепонка, примыкающие к ней края большеберцовой и малоберцовой костей;
Прикрепление: сухожилие мышцы проходит под удерживателем мышц-сгибателей, после чего огибает медиальную лодыжку и прикрепляется к бугристости ладьевидной кости и трём клиновидным костям;
Функция: сгибание стопы.
Подколенная мышца (musculus popliteus)
Я специально выбрал эту очерёдность мышц. На мой взгляд, она самая удобная. Когда вы разобрались с этим слоёным винегретом из мышц, вам остаётся выучить только небольшую плоскую четырёхугольную мышцу, которая немного похожа на флаг.
Она располагается над всем этими мышцами, которое мы только что разобрали. То есть она в буквальному смысле выше этого. Я выделил границы подколенной мышцы на этом рисунке из анатомии Грея:
Я выделил границы подколенной мышцы на этом рисунке из анатомии Грея:
Начало: латеральный мыщелок бедренной кости;
Прикрепление: задняя поверхность большеберцовой кости выше линии камбаловидной мышцы;
Функция: сгибание голени, вращение голени внутрь.
Удерживатель мышц — сгибателей (retinaculum musculorum flexorum)
Если вы помните, передняя группа мышц голени проходила через соединительнотканную структуру, которая имела вид широкой ленты. Эта лента фиксировала и прижимала сухожилия мышц-разгибателей к ноге. Это был удерживатель мышц-разгибателей, я кратко описывал его в прошлом уроке о мышцах голени.
Мышцы-сгибатели также нуждаются в поддержке. Поэтому в области медиальной лодыжки имеется удерживатель мышц-сгибателей (retinaculum musculorum flexorum). Это производный элемент фасции голени, который натянут между медиальной лодыжкой и пяточной костью.
Здесь я выделил этот удерживатель красным цветом:
Попробуйте найти удерживатель мышц-сгибателей без выделения:
Под этим удерживателем проходят сухожилия длинного сгибателя большого пальца, длинного сгибателя пальцев и задней большеберцовой мышцы. То есть все мышцы глубокого слоя, кроме подколенной. Не путайте с мышцами поверхностного слоя — они не имеют отношения к удерживателям, потому что они переходят в Ахиллово сухожилие.
То есть все мышцы глубокого слоя, кроме подколенной. Не путайте с мышцами поверхностного слоя — они не имеют отношения к удерживателям, потому что они переходят в Ахиллово сухожилие.
Давайте теперь, используя наши знания, завершим табличку с классификацией мышц голени:
Латинская терминология из этой темы:
- Musculus triceps surae;
- Musculus gastrocnemius;
- Caput mediale musculi gastrocnemii;
- Caput laterale musculi gastrocnemii;
- Musculus soleus;
- Tendo Achillis;
- Musculus plantaris;
- Musculus flexor digitorum longus;
- Musculus flexor hallucis longus;
- Musculus tibialis posterior;
- Musculus popliteus;
- Retinaculum musculorum flexorum.
ПОХОЖИЕ ПОСТЫ
Мышцы голени | Анатомия человека
Среди мышц голени выделяют переднюю, латеральную и заднюю группы мышц. К передней группе относятся преимущественно разгибатели стопы, к латеральной — сгибатели и пронаторы стопы, к задней — сгибатели и супинаторы стопы.
| Рис. 135. Мышцы голени вид спереди 1 — длинная малоберцовая мышца; 2 — медиальная головка икроножной мышцы; 3 — передняя большеберцовая мышца; 4 — камбаловидная мышца; 5 — короткая малоберцовая мышца; 6 — длинный разгибатель пальцев; 7 — верхний удерживатель разгибателей; 8 — сухожилие передней большеберцовой мышцы; 9 — нижний удерживатель разгибателей |
Передняя группа
Передняя большеберцовая мышца (m. tibialis anterior) (рис. 90, 135, 142, 146) разгибает и приводит стопу, поднимая ее медиальный край. Длинная, узкая, поверхностно расположенная мышца, точка начала которой находится на латеральном мыщелке большеберцовой кости и межкостной мембране. Место крепления располагается на подошвенной поверхности медиальной клиновидной кости и на основании I плюсневой кости. Здесь же находится подсухожильная сумка передней большеберцовой мышцы (bursa subtendinea m. tibialis anterioris).
tibialis anterioris).
Длинный разгибатель пальцев (m. extensor digitorum longus) (рис. 90, 135, 141, 142, 146) разгибает II—V пальцы, а также стопу, поднимая ее латеральный (наружный) край вместе с третьей малоберцовой мышцей. Начинается мышца от верхнего эпифиза большеберцовой кости, головки и переднего края малоберцовой кости и межкостной мембраны. Мышца переходит в длинное узкое сухожилие, которое разделяется на пять тонких отдельных сухожилий. Четыре из них прикрепляются на тыле II—IV пальцев таким образом, что средние пучки сухожилий крепятся к основанию средней фаланги, а боковые — к основанию дистальной фаланги. Пятое сухожилие прикрепляется к основанию V плюсневой кости.
Длинный разгибатель большого пальца (m. extensor hallucis longus) (рис. 136) разгибает большой палец, а также саму стопу, поднимая ее медиальный край. Частично прикрывается двумя предыдущими мышцами, располагаясь между ними. Точкой ее начала служит нижний отдел медиальной поверхности тела малоберцовой кости, а местом крепления — основание дистальной фаланги. Часть сухожильных пучков срастается с основанием проксимальной фаланги.
Часть сухожильных пучков срастается с основанием проксимальной фаланги.
Латеральная группа
Длинная малоберцовая мышца (m. peroneus longus) (рис. 135, 137, 138, 139, 144, 146) отводит и сгибает стопу, опуская ее медиальный край. Находится на боковой поверхности голени. Начинается мышца от головки и верхней части тела малоберцовой кости и прикрепляется на медиальной клиновидной кости и основании I—II плюсневых костей.
Короткая малоберцовая мышца (m. peroneus brevis) (рис. 135, 136, 138, 139, 140) отводит и сгибает стопу, поднимая ее латеральный край. Эта длинная и тонкая мышца находится на наружной поверхности малоберцовой кости. Ее покрывает длинная малоберцовая мышца. Точка ее начала располагается на нижней половине латеральной поверхности тела малоберцовой кости и межмышечной перегородке. Место крепления — бугристость V плюсневой кости.
Задняя группа
Задняя группа включает в себя две группы мышц.
Поверхностный слой
Трехглавая мышца голени (m.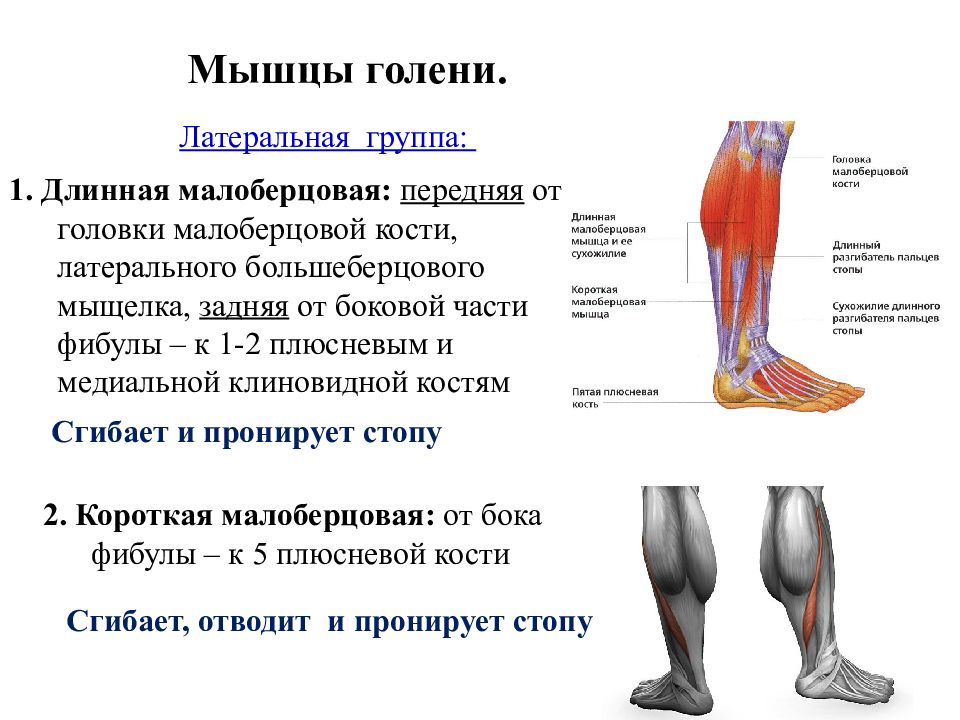 triceps surae) сгибает голень в коленном суставе, сгибает и вращает стопу наружу. При фиксированном положении стопы тянет голень и бедро кзади. Мышца состоит из поверхностной икроножной мышцы и глубокой камбаловидной мышцы. Икроножная мышца (m. gastrocnemius) (рис. 90, 132, 133, 134, 135, 137, 138, 146) имеет две головки. Медиальная головка (caput mediale) начинается от медиального надмыщелка бедренной кости, а латеральная головка (caput laterale) — от латерального надмыщелка. Обе головки соединяются в общее сухожилие и прикрепляются к пяточному бугру. Камбаловидная мышца (m. soleus) (рис. 90, 135, 137, 138, 139, 146) покрывается икроножной мышцей, начинается от головки и верхней трети задней поверхности тела малоберцовой кости и от линии камбаловидной мышцы большеберцовой кости. Прикрепляется мышца на пяточном бугре, срастаясь с сухожилием икроножной мышцы. Общее сухожилие в нижней трети голени образует пяточное сухожилие (tendo calcaneus) (рис. 137, 138), так называемое сухожилие Ахилла.
triceps surae) сгибает голень в коленном суставе, сгибает и вращает стопу наружу. При фиксированном положении стопы тянет голень и бедро кзади. Мышца состоит из поверхностной икроножной мышцы и глубокой камбаловидной мышцы. Икроножная мышца (m. gastrocnemius) (рис. 90, 132, 133, 134, 135, 137, 138, 146) имеет две головки. Медиальная головка (caput mediale) начинается от медиального надмыщелка бедренной кости, а латеральная головка (caput laterale) — от латерального надмыщелка. Обе головки соединяются в общее сухожилие и прикрепляются к пяточному бугру. Камбаловидная мышца (m. soleus) (рис. 90, 135, 137, 138, 139, 146) покрывается икроножной мышцей, начинается от головки и верхней трети задней поверхности тела малоберцовой кости и от линии камбаловидной мышцы большеберцовой кости. Прикрепляется мышца на пяточном бугре, срастаясь с сухожилием икроножной мышцы. Общее сухожилие в нижней трети голени образует пяточное сухожилие (tendo calcaneus) (рис. 137, 138), так называемое сухожилие Ахилла.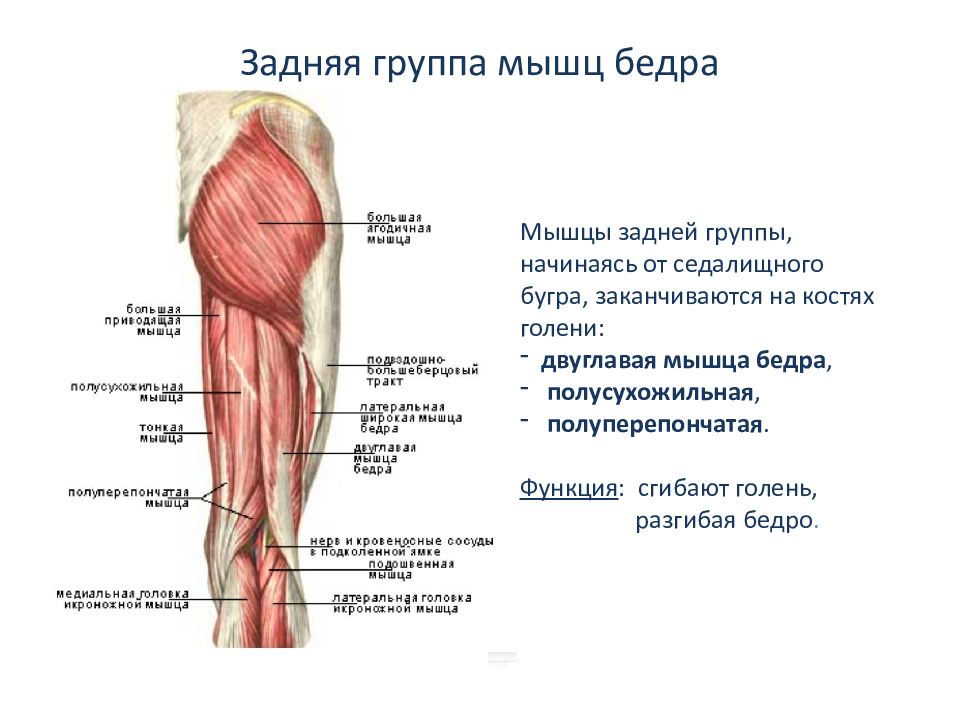 Здесь же располагается слизистая сумка пяточного сухожилия (bursa tendinis calcanei).
Здесь же располагается слизистая сумка пяточного сухожилия (bursa tendinis calcanei).
Подошвенная мышца (m. plantaris) (рис. 134, 137, 138) натягивает капсулу коленного сустава при сгибании и вращении голени. Мышца рудиментарная и непостоянная, имеет веретенообразную форму. Точка ее начала располагается на латеральном мыщелке бедренной кости и сумке коленного сустава, а место крепления — на пяточной кости.
Глубокий слой
Подколенная мышца (m. popliteus) (рис. 138, 139, 140) сгибает голень, вращая ее внутрь и оттягивая капсулу коленного сустава. Короткая плоская мышца, располагающаяся на задней поверхности капсулы коленного сустава, начинается от нее и от латерального мыщелка бедренной кости, и прикрепляется на задней поверхности тела большеберцовой кости.
Длинный сгибатель пальцев (m. flexor digitorum longus) (рис. 90, 137, 138, 139, 140, 143, 146) сгибает дистальные фаланги II—V пальцев и принимает участие во вращении стопы наружу, поднимая ее медиальный край. Располагается на задней поверхности большеберцовой кости, начинается от средней трети задней поверхности тела большеберцовой кости и от глубокого листа фасции голени. Сухожилие мышцы делится на четыре сухожилия, которые прикрепляются к основанию дистальных фаланг II—V пальцев.
Располагается на задней поверхности большеберцовой кости, начинается от средней трети задней поверхности тела большеберцовой кости и от глубокого листа фасции голени. Сухожилие мышцы делится на четыре сухожилия, которые прикрепляются к основанию дистальных фаланг II—V пальцев.
Длинный сгибатель большого пальца (m. flexor hallucis longus) (рис. 139, 143, 146) сгибает большой палец, принимает участие в сгибании II—V пальцев благодаря фиброзным пучкам, которые являются продолжением сухожилия, а также сгибает и вращает стопу. Мышца начинается от нижних двух третей задней поверхности тела малоберцовой кости и от межкостной мембраны, а прикрепляется на основании дистальной фаланги большого пальца.
Задняя большеберцовая мышца (m. tibialis posterior) (рис. 137, 138, 139, 140, 146) сгибает и приводит стопу, вращая ее наружу. Располагается на межкостной мембране между двумя предыдущими мышцами и частично прикрывается длинным сгибателем большого пальца. Точка ее начала находится на задних поверхностях тел большеберцовой и малоберцовой костей, а место крепления — на клиновидных костях стопы и бугристости ладьевидной кости.
Точка ее начала находится на задних поверхностях тел большеберцовой и малоберцовой костей, а место крепления — на клиновидных костях стопы и бугристости ладьевидной кости.
Голень. Передние, задние, латеральные мышцы голени (Лекция 4)
- Подробности
- Категория: Научный фитнес
- Создано: 17 Январь 2017
Просмотров: 17875
Рубрика «Кинезиология». В этой статье мы рассмотрим анатомию, иннервацию, функцию и кинезиологию основных мышечных групп голени: Переднюю, заднюю, латеральную группы. Основные упражнения для мышц стопы и голени. Голень является частью нижней конечности и располагается между коленом и стопой. Голень образована двумя костями — большеберцовой и малоберцовой, которые окружены мышцами с трех сторон, приводящие в движение стопу и пальцы.
ПЕРЕДНИЕ МЫШЦЫ ГОЛЕНИ: ТЫЛЬНЫЕ РАЗНИБАТЕЛИ СТОПЫ
Мышцы передней группы:
- передняя большеберцовая,
- длинный разгибатель большого пальца,
- длинный разгибатель пальцев.

Эти мышцы контролируют разгибание голеностопного сустава. Во время ходьбы или бега эти мышцы действуют эксцентрически, осуществляя контролируемое опускание стопы на землю. Без эксцентрического действия этих мышц как динамических амортизаторов стопа при каждом шаге попросту волочилась бы по поверхности. Учитывая, что силы реакции опоры во время бега в 3-5 раз превышают массу тела человека, количество шагов на дистанции 1 миля (1,6 км) составляет примерно 1500-1300, важность этих мышц как амортизаторов нельзя недооценивать.
Рис. 1 Мышцы передней группы голени
Передняя большеберцовая мышца (m. tibialis anterior) (рис. 1) прикрепляется к медиальной части стопы и совместно с задней большеберцовой мышцей осуществляет инверсию стопы. Располагается на передней поверхности голени. Имеет широкое начало от латеральной верхней трети большеберцовой кости, фасции голени и межкостной перепонки. Проходит рядом с передним гребнем большеберцовой кости под retinaculum mm. extensorum superius et inferius в фиброзном канале и выходит на медиальном крае стопы, где сухожилие прикрепляется к подошвенной поверхности I клиновидной и плюсневой костей.
extensorum superius et inferius в фиброзном канале и выходит на медиальном крае стопы, где сухожилие прикрепляется к подошвенной поверхности I клиновидной и плюсневой костей.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Разгибает в голеностопном суставе и супинирует стопу.
Длинный разгибатель I пальца (m. extensor hallucis longus) (рис. 1) располагается латеральнее m. tibialis anterior. Начинается от малоберцовой кости и межкостной перепонки. Выходит между передней большеберцовой мышцей и длинным разгибателем пальцев. Сухожилие проходит через фиброзный канал под retinaculum mm. extensorum superius et inferius, заканчивается на основании дистальной фаланги I пальца.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Соответствует названию мышцы. Кроме того, мышца участвует в разгибании стопы в голеностопном суставе.
Длинный разгибатель пальцев (m. extensor digitorum longus) находится латеральнее m. tibialis anterior, прикрывает длинный разгибатель I пальца. Начинается от верхней трети большеберцовой, малоберцовой костей, membrana interossea и фасции голени. Мышца отграничена от передней большеберцовой мышцы межмышечной перегородкой. Образует сухожилие, которое проходит в фиброзном влагалище под retinaculum mm. extensorum inferius. По выходе на стопу сухожилие разделяется на 4 сухожилия, которые прикрепляются к апоневротической пластинке тыла II—V пальцев.
extensor digitorum longus) находится латеральнее m. tibialis anterior, прикрывает длинный разгибатель I пальца. Начинается от верхней трети большеберцовой, малоберцовой костей, membrana interossea и фасции голени. Мышца отграничена от передней большеберцовой мышцы межмышечной перегородкой. Образует сухожилие, которое проходит в фиброзном влагалище под retinaculum mm. extensorum inferius. По выходе на стопу сухожилие разделяется на 4 сухожилия, которые прикрепляются к апоневротической пластинке тыла II—V пальцев.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Разгибает II—IV пальцы, пронирует наружный край стопы совместно с третьей малоберцовой мышцей.
Третья малоберцовая мышца (m. peroneus tertius) представляет пятую часть длинного разгибателя пальцев. Эта мышца непостоянна (8,2%). Прикрепляется к фасции латеральной части тыла стопы и к V плюсневой кости.
Мышца представляет производное существующей у обезьян постоянной мышцы m. peroneus parvus.
peroneus parvus.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Разгибает стопу в голеностопном суставе, поднимает латеральный край стопы.
ЗАДНИЕ МЫШЦЫ ГОЛЕНИ
Мышцы задней группы голени:
- икроножная мышца,
- камбаловидная мышца,
- подошвенная мышца,
- задняя большеберцовая мышца,
- длинный сгибатель пальцев,
- длинный сгибатель I пальца
Рис. 2 Мышцы задней группы голени
Большие поверхностные мышцы заднего отдела голени являются основными подошвенными сгибателями голеностопного сустава. Это икроножная мышца и лежащая под ней камбаловидная. Соединяясь дистально, они образуют ахиллово сухожилие — самое крупное сухожилие в теле человека, которое прикрепляется к пяточной кости. В сущности, синергистами для осуществления подошвенного сгибания, выступают восемь мышц. Икроножная мышца действует и на коленный, и на голеностопный суставы, в отличие от камбаловидной, которая действует только на голеностопный сустав. Остальные шесть мышц, а именно: задняя большеберцовая, длинный сгибатель большого пальца, длинный сгибатель пальцев, подошвенная мышца, длинная и короткая малоберцовые мышцы, играют второстепенные функциональные роли в создании движущей силы, необходимой для передвижения человека.
Остальные шесть мышц, а именно: задняя большеберцовая, длинный сгибатель большого пальца, длинный сгибатель пальцев, подошвенная мышца, длинная и короткая малоберцовые мышцы, играют второстепенные функциональные роли в создании движущей силы, необходимой для передвижения человека.
Икроножная и камбаловидная мышцы часто бывают тугоподвижными, особенно у женщин, которые носят обувь на высоких каблуках.
Трехглавая мышца голени (m. triceps surae) располагается на задней поверхности голени и имеет три головки. Две из них составляют поверхностную часть этой мышцы и называются икроножной мышцей, а глубокая образует камбаловидную мышцу. Все три головки переходят в одно общее, пяточное (ахиллово) сухожилие, которое прикрепляется к бугру пяточной кости.
Икроножная мышца (m. gastrocnemius) начинается от участков выше латерального и медиального мыщелков бедра двумя головками, образуя нижнюю границу fossa poplitea, а также вместе с задней стенкой суставной капсулы ограничивает вход в canalis cruropopliteus; камбаловидная мышца (m.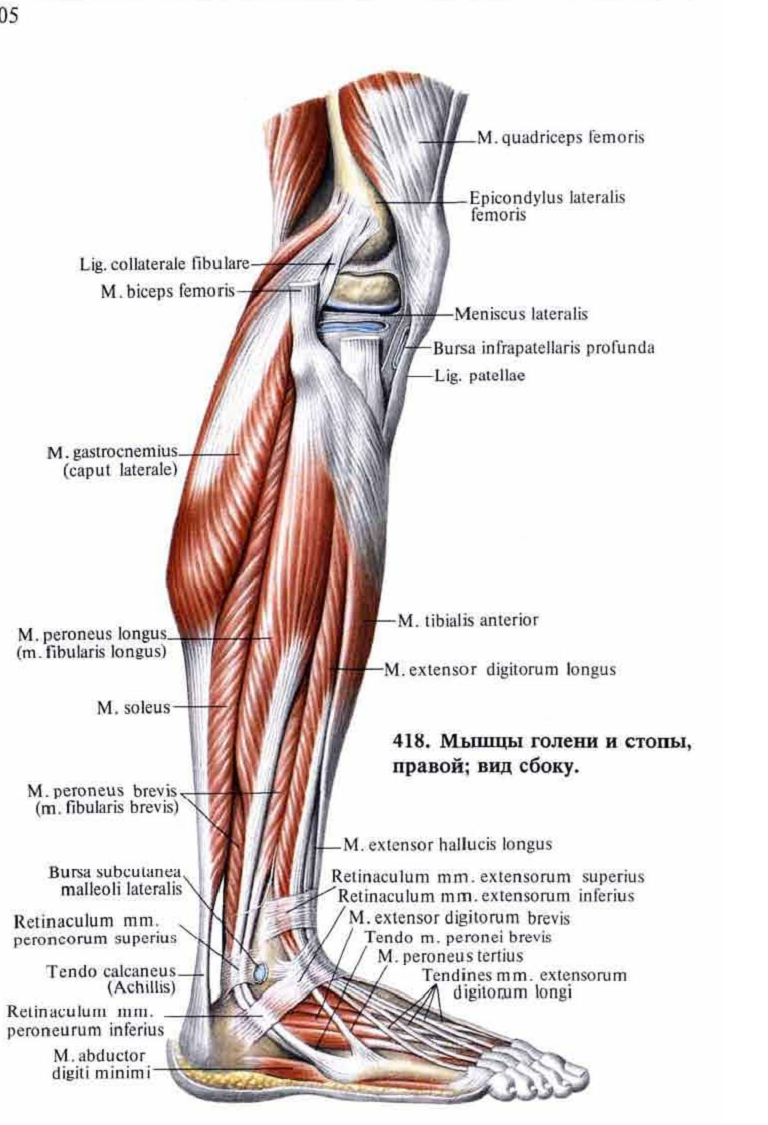 soleus) прикрыта икроножной мышцей. Начавшись от linea poplitea tibiae, головки малоберцовой кости и сухожильной дуги, натянутой между костями голени, она внизу соединяется в единое мощное пяточное сухожилие трехглавой мышцы голени — tendo calcaneus (Achillis), прикрепляющееся к бугру пяточной кости. Между сухожилием и пяточным бугром имеется слизистая сумка.
soleus) прикрыта икроножной мышцей. Начавшись от linea poplitea tibiae, головки малоберцовой кости и сухожильной дуги, натянутой между костями голени, она внизу соединяется в единое мощное пяточное сухожилие трехглавой мышцы голени — tendo calcaneus (Achillis), прикрепляющееся к бугру пяточной кости. Между сухожилием и пяточным бугром имеется слизистая сумка.
Иннервация: n. tibialis (LIV—SII).
Функция. Сгибает стопу в голеностопном суставе. При ходьбе и беге отталкивает ногу от земли.
Камбаловидная мышца (m. soleus) часть трёхглавой мышцы голени, широкая плоская толстая мышца голени, залегающая внутри от икроножной мышцы. Камбаловидная мышца сверху прикрепляется к головке и верхней трети тела малоберцовой кости по её задней поверхности, а также к линии камбаловидной мышцы большеберцовой кости; снизу мышца крепится к пяточному бугру, срастаясь с сухожилием икроножной мышцы. Является важным сгибателем голеностопного сустава и супинатором подтаранного и таранно-пяточного суставов. Однако наиболее важную роль она играет в положении стоя, обеспечивая баланс ноги в голеностопном суставе.
Инервация: Большеберцовый нерв, S1-S2
Функция. Участвует в сгибании стопы в голеностопном суставе.
Подошвенная мышца (m. plantaris) начинается от участка над мыщелком бедра и капсулы коленного сустава. Затем тонкое сухожилие проникает между икроножной и камбаловидной мышцами и вплетается в сухожилие трехглавой мышцы голени.
Иннервация и функция. Такие же, как икроножной мышцы.
Длинный сгибатель пальцев (m. flexor digitorum longus) располагается на медиальной поверхности голени. Начинается от средней трети задней поверхности большеберцовой кости и глубокой фасции голени. Сухожилие достигает медиальной лодыжки и под retinaculum mm. flexorum в фиброзном канале проходит на стопу между сухожилиями m. tibialis posterior и m. flexor hallucis longus. На стопе перекрещивается с сухожилием m. flexor hallucis longus, получая от него фиброзный пучок волокон. От длинного сгибателя пальцев также начинается часть мышечных пучков m. quadratus plantae. Затем длинный сгибатель пальцев разделяется на четыре сухожилия, которые, прободая в области фаланг сухожилие короткого сгибателя пальцев, прикрепляются к основанию дистальных фаланг со II по V палец.
Иннервация: n. tibialis (LV—SI).
Функция. Сгибает пальцы, на которые стопа делает упор при ходьбе, и стопу в голеностопном суставе.
Задняя большеберцовая мышца (m. tibialis posterior) (рис. 199) начинается от межкостной мембраны и костей голени всей задней поверхности. В нижней части прикрыта сгибателями пальцев. Плоское сухожилие проходит позади медиальной лодыжки и прикрепляется к бугристости ладьевидной кости и всем клиновидным костям.
Иннервация: n. tibialis (LV—SII).
Функция. Сгибает в голеностопном суставе и супинирует стопу, участвует в поддержании ее сводов.
Длинный сгибатель I пальца (m. flexor hallucis longus) — более массивная мышца, чем длинный сгибатель пальцев и задняя большеберцовая мышца. Находится латеральнее предыдущих мышц, граничит с длинной и короткой малоберцовыми мышцами. Начинается от малоберцовой кости и межмышечной перегородки. Проходит позади медиальной лодыжки и sustentaculum tali, в фиброзном канале окружена синовиальным влагалищем. Прикрепляется к дистальной фаланге I пальца. В сухожилии часто встречаются сесамовидные кости.
Иннервация: n. tibialis (LV—SII).
Функция. Сгибает I палец, поддерживает внутренний свод стопы. За счет фиброзного пучка, вступившего в длинный сгибатель пальцев, в какой-то степени помогает сгибанию других пальцев.
ЛОТЕРАЛЬНЫЕ МЫШЦЫ ГОЛЕНИ: ВРАЩАТЕЛИ СТОПЫ
Длинная и короткая малоберцовые мышцы, расположенные на латеральной поверхности голени, отвечают за латеральное подтягивание стопы в фронтальной плоскости). Сухожилия этих мышц изгибаются позади латеральной части лодыжки и прикрепляются на стопе. Обе мышцы играют второстепенную роль в качестве подошвенных сгибателей голеностопного сустава из-за их расположения сзади от оси движения голеностопного сустава. Эти мышцы являются активными во время практически всех двигательных действий, обеспечивая динамическую стабильность подтаранного сустава; благодаря эксцентрическим сокращениям предотвращается чрезмерное движение сустава в инверсию, что может привести к растяжению.
Мышцы лотеральной группы голени:
- длинная малоберцовая мышца
- короткая малоберцовая мышца
Рис. 3. Мышцы лотеральной группы голени
Длинная малоберцовая мышца (m. peroneus longus) (рис. 3) занимает латеральную область голени, отделена межмышечной перегородкой от длинного разгибателя пальцев и m. soleus. Начинается двумя пучками от головки и тела верхней части fibula, латерального большеберцового мыщелка и фасции голени. Между головками проходит в canalis musculoperoneus поверхностный малоберцовый нерв. Сухожилие возникает выше латеральной лодыжки и проходит под retinaculum mm. peroneorum superius в фиброзном канале вместе с сухожилием короткой малоберцовой мышцы, огибая латеральную лодыжку. Выйдя на тыл стопы, сухожилие по sulcus ossis cuboidei проникает на подошву, где достигает медиального края стопы, прикрепляясь к I плюсневой и I клиновидной костям. На подошве сухожилие проходит в костно-фиброзном канале.
Иннервация: n. peroneus superficial (LV—SI).
Функция. Сгибает стопу в голеностопном суставе, поднимает латеральный край стопы.
Короткая малоберцовая мышца (m. peroneus brevis) лежит под предыдущей, короче ее на треть. Начинается от малоберцовой кости и межмышечных перегородок. Сухожилие мышцы лежит сначала впереди длинной малоберцовой мышцы, а затем позади нее, проходит в общем фиброзном канале, прикрепляется к бугристости V плюсневой кости.
Иннервация: n. peroneus superficial (LV—SI).
Функция: Сгибает и пронирует стопу.
ОСНОВНЫЕ УПРАЖНЕНИЯ ДЛЯ МЫШЦ СТОПЫ И ГОЛЕНИ:
Прыжки – основной мышечный эффект развитие выносливости и скоростных качеств мышц икры, укрепление связочного аппарата свода стопы, укрепление ахиллова сухожилия.
Основной терапевтический эффект: способствует выведению шлаков из межклеточных пространств, очищению организма, тонизируют капиллярное русло всего организма. Ритмичная работа мышц голени и бедра прокачивает кровь по глубоким венам, что особенно полезно при начальных стадиях или при склонности к варикозным изменениям вен нижних конечностей.
Подъем на пальцах стопы — основной мышечный эффект проработка мышц икры.
Основной терапевтический эффект: Работа икроножных мышц — это «венозный насос», способствующий прокачиванию крови по венам и препятствующий её застою в нижних конечностях. Хороший лечебный и профилактический эффект при начальных стадиях варикоза и склонности к застою крови в глубоких венах.
Подъем и спуск на ступеньке — основной мышечный эффект проработка мышц икры, ягодиц, бедра.
Основной терапевтический эффект: активизация кровообращения в брюшной полости, органах малого таза, устранение венозного застоя в малом тазу и венах нижних конечностей. Нормализация артериального давления.
Подъем на ступеньки, в частности занятия с использованием степ-платформ отлично прорабатывает все мышечные группы голени. Именно поэтому у людей, посетивших занятие по степ-аэробики, впервые дни после занятий присутствуют болевые ощущения в области голени (Рис. 4)
Рис. 4. Работа мышц голени при подьеме на ступеньки
Источник: Прикладная анатомия
Добавить комментарий
анатомия. Простым и доступным языком
Подвижность ног, устойчивость и координация движений человека – всё это было бы невозможно без голени. Часть ноги, расположенная между коленным и голеностопным суставами, является важнейшим функциональным отделом в анатомии опорно-двигательного аппарата. Костная и мышечная системы голени, развитые в соответствии с возрастными нормами, являются той базой, которая обеспечивает большую часть двигательной активности, включая ходьбу, бег и другие передвижения организма в пространстве. Давайте разберёмся, как же устроена голень человека, от чего зависят её функциональные возможности и каким образом их можно улучшить.
Анатомическое строение костей голени
Костная система голени устроена довольно примитивно и включает всего две крупные кости – большеберцовую и малоберцовую. Обе они довольно прочные, поскольку частично отвечают за поддержание тела человека в вертикальном положении, формируют походку и служат опорой для организма.
Большеберцовая кость
Большеберцовая кость более крупная, поскольку выполняет функцию опорной. Расширение в верхней части, образующее два мыщелка, служит местом сочленения с крупной бедренной костью, формируя коленный сустав. Здесь же, но немного латеральнее, расположен ещё один мыщелок, благодаря которому большеберцовая и малоберцовая кости соединяются в единую костную систему.
Тело большеберцовой кости имеет форму трёхгранной призмы с основанием по задней стороне. Внутренняя и наружная стороны косточки образуют острый угол – передний край кости, который при желании можно прощупать при незначительном нажатии на поверхность ноги. В верхней части переднего края, в подколенной области, формируется выраженная бугристость, к которой крепятся мощнейшие сухожилия и мышцы голени.
Нижний конец кости также расширяется к основанию, формируя заметный выступ – медиальную лодыжку. Бугристая поверхность основания соединяется с косточками стопы, формируя голеностопный сустав.
Малоберцовая кость
По сравнению с большеберцовой, малоберцовая косточка выглядит тонкой и хрупкой. На самом деле это не совсем корректно: хотя она значительно уже, плотность её не уступает большеберцовой. В верхней части малоберцовая косточка имеет головку, которая, совпадая по размеру с латеральным мыщелком большеберцовой кости, образует прочное сочленение.
Нижняя часть малоберцовой кости также расширяется, образуя латеральную лодыжку. Она заметно выступает над поверхностью голени, поэтому её легко можно прощупать, даже не напрягая ногу.
Особенности сочленения костей голени
Большеберцовая и малоберцовая кости сверху соединяются посредством плоского сустава, относящегося к группе малоподвижных. Этот сустав дополнительно иммобилизован довольно прочным связочным аппаратом, который удерживает комплекс. По всей длине голени между костями располагается межкостная перепонка, которая книзу переходит в синдесмоз, соединяющий нижние концы большеберцовой и малоберцовой костей.
Мышцы голени: анатомия, классификация и выполняемые функции
Костные структуры голени окружены плотным кольцом мышц, благодаря которым нога остаётся подвижной, начиная со стопы и заканчивая коленом. В зависимости от локализации все мышцы классифицируют на три отдельные группы: переднюю, заднюю и латеральную. Передняя группа мышечных волокон отвечает за супинацию, разгибание и приведение стопы, а также разгибание пальцев ног. Задняя группа выступает антагонистом и контролирует сгибание стопы и пальцев. А мышцы, относящиеся к латеральной группе, контролируют отведение, пронацию и сгибание стопы.
Передние мышцы
- Передняя большеберцовая мышца располагается на всём протяжении голени, начинаясь в верхнем отделе межкостной перепонки и заканчиваясь на медиальной клиновидной и первой плюсневой косточках стопы. Её функции заключаются в разгибании и супинации стопы. В области лодыжки её пересекают верхняя и нижняя связки, которые удерживают разгибающие сухожилия. Тело мышцы легко прощупывается на передней поверхности голени, особенно в области перехода к голеностопному суставу, где её сухожилие заметно выпирает при усиленном разгибании ступни.
- Длинный разгибатель пальцев стопы – многосуставная мышца, которая начинается у верхнего края большеберцовой и малоберцовой костей и, разделяясь на четыре сухожилия на поверхности стопы, прикрепляется к дистальным фалангам 2–5 пальцев. И хотя основной функцией этой мышцы является разгибание пальцев ног, частично она принимает участие также в разгибании и пронации стопы.
- Длинный разгибатель большого пальца – самая маленькая и слабая мышца среди рассматриваемой группы. Она начинается в нижней части голени и закрепляется на поверхности дистальной фаланги. Помимо разгибания большого пальца, указанная мышца участвует в супинации и разгибании ступни.
Латеральные мышцы
- Малоберцовая длинная мышца полностью покрывает одноимённую кость, охватывая латеральную лодыжку сверху и закрепляясь между наружной поверхностью малоберцовой кости и первой плюсневой косточкой. В области перехода к пяточной кости она удерживается плотным переплетением связок (нижним и верхним удерживателями сухожилий). Благодаря этой мышце человек может выполнять сгибание, отведение и пронацию ступни.
- Короткая малоберцовая мышца служит агонистом длинной, отвечая за пронацию, отведение и сгибание стопы. Она берёт начало у межкостной перегородки, огибает лодыжку снизу и закрепляется у пятой плюсны.
Задние мышцы
- Трёхглавая мышца – самая мощная и объемная среди мышц голени. Она располагается на задней поверхности и формирует так называемые икры – выпирающую часть, особенно развитую у спортсменов. Две головки из трёх – медиальная и латеральная икроножные – располагаются поверхностно, а третья – камбаловидная – залегает в глубоких слоях. Все три головки трёхглавой мышцы объединяются в одно целое у пяточной кости, формируя ахиллово, или пяточное, сухожилие. Функции трёхглавой мышцы крайне многогранны. Икроножные головки осуществляют сгибание коленного и голеностопного суставов, а камбаловидная – сгибание ступни. Кроме того, головки икроножной мышцы принимают участие в формировании ромбовидной подколенной ямки, через которую проходят основные нервные пучки и сосуды, питающие бедро и голень.
- Подошвенная мышца рудиментарна, поэтому фигурирует в анатомии голени далеко не всегда. Она начинается у коленного сустава и направляется вниз, пролегая немного медиальнее центра. В нижней части голени мышца преобразуется в тонкую продольную связку, которая залегает в толще трёхглавой мышцы, между камбаловидной и икроножной головками. Спускаясь к пяточной кости, связка подошвенной мышцы вплетается в ахиллово сухожилие, формируя единый комплекс.
- Подколенная мышца прилегает к задней плоскости коленного сустава. Она имеет короткую плоскую форму и частично закрепляется у суставной капсулы колена, что позволяет ей в момент сгибания ноги оттягивать капсульную стенку. Кроме того, подколенная мышца участвует в сгибании и пронации голени.
- Задняя большеберцовая мышца прилегает непосредственно к костным структурам и прячется под телом трёхглавой. Вместе с внутренней стенкой камбаловидной мышцы она формирует узкий голенно-подколенный канал, через который проходит основная часть кровеносных сосудов и нервных волокон нижней конечности. Также задняя большеберцовая мышца играет роль сгибателя и супинатора ступни.
- Длинный сгибатель пальцев является антагонистом разгибателя, относящегося к группе передних мышц голени. Эта мышца начинается у задней стенки большеберцовой кости, разделяется на четыре сухожилия и прикрепляется к подошвенной поверхности дистальных фаланг 2–5 пальцев ног. Функционал длинного сгибателя затрагивает не только пальцы, но и стопу: благодаря скоординированному сокращению этой мышцы происходит сгибание и супинация ноги в голеностопе.
- Длинный сгибатель большого пальца – самый сильный среди глубоких задних мышц. Он соединяет нижнюю часть малоберцовой кости и дистальную фалангу большого пальца, вызывая при сокращении сгибание стопы и непосредственно пальца.
Укрепление мышц и костей голени
Несмотря на высокую функциональность, анатомия голени устроена довольно просто. Эта часть нижних конечностей легко поддается тренировкам, благодаря которым можно значительно укрепить мышечный каркас человеческого тела. Мышцы голени, особенно задние, способны стать значительно крепче даже при регулярной ходьбе, не говоря уже о специальных занятиях, нацеленных на развитие ног. Пробежки и пешие прогулки в быстром темпе, гимнастика, занятия йогой или лёгкой атлетикой – всё это позволяет развить голени, сделать их более устойчивыми и крепкими, что впоследствии может уберечь от проблем с опорно-двигательным аппаратом.
Кроме того, на состоянии мышц и костей голени, как, впрочем, и на всём организме, положительно скажется здоровый образ жизни, регулярные прогулки на свежем воздухе, особенно в безоблачный день, когда под воздействием солнечных лучей организм может получить дополнительную дозу витамина «D», а также правильное питание, богатое витаминами и микроэлементами. Чтобы кости оставались прочными и могли справляться с высокими нагрузками, употребляйте в пищу следующие продукты:
- семена чиа, кунжут, капуста, инжир, репа, шпинат, белая фасоль, миндаль – главные источники кальция;
- кукуруза, ячмень, овёс, пшеница, брокколи, бобы, тыквенные и подсолнечные семена, богатые фосфором;
- миндаль, кешью, шпинат, отруби, батат, фасоль, благодаря которым можно восполнить дефицит магния;
- морские водоросли, лисички и дрожжи – пищевые источники кальциферола;
- листовые овощи, капуста, зелёные помидоры и салат – в них содержится витамин «К».
И, конечно, стоит принять во внимание водный баланс в клетках организма, ведь без достаточного количества жидкости мышцы быстро ослабнут и потеряют эластичность. Соблюдая эти рекомендации, вы сможете поддерживать голени в идеальной физической форме, что послужит отличной профилактикой заболеваний опорно-двигательного аппарата.
Мышцы нижних конечностей — DailyFit
Мышцы нижних конечностей можно условно разделить на следующие группы:
- мышцы голени
- передняя группа бедра
- задняя группа бедра
- ягодицы
Какие мышцы относятся к группе мышц голени
Трехглавая мышца голени (m. triceps surae)
Мускулатура трехглавой мышцы голени создает основной объем возвышения икры. Трехглавая мышца состоит из двух мышц — икроножной и камбаловидной, которые расположены одна над другой. Эти мышцы объединяет общее сухожилие.
Икроножная мышца (m. gastrocnemius) — это двуглавая мышца, находящаяся на задней поверхности голени. Обе головки мышцы симметрично закреплены над мыщелками бедренной кости, примерно на середине длины голени они объединяются в единую мышцу, которая закрепляется на задней поверхности пяточной кости.
Камбаловидная мышца (m. soleus) расположена прямо под икроножной мышцей. В отличие от икроножной мышцы камбаловидная более широкая и плоская. Начало камбаловидной мышцы крепиться к задней части малоберцовой кости, а именно, к ее головке и верхней части тела кости. Низ m. soleus соединяется с низом икроножной мышцы посредством ахиллового сухожилия и фиксируется на пяточном бугре.
Подошвенная мышца (m. plantaris) — рудиментарная мышца, не всегда присутствующая у человека, берет свое начало от латерального бедренного мыщелка и задней поверхности капсулы коленного сустава. Заканчивается подошвенная мышца, срастаясь с ахилловым сухожилием или самостоятельно, при помощи отдельного сухожилия, крепясь к пятке. Находится между икроножной и камбаловидной мышцей.
Основные функции: сгибание ноги в голеностопе, как в случае, если нога имеет опору, так и в случае, если нога свободна. Благодаря своему расположению мышцы голени также осуществляют супинацию и приведение стопы. В частности икроножная мышца относится к двусуставным мышцам, это дает возможность ей совершать сгибание колена, укрепив положение голени и стопы.
В то время когда человек стоит, трехглавая мышца голени помогает удерживать тело в вертикальном положении. На мышцы голени приходится вес практически всего тела, поэтому они обязаны быть сильными и натренированными.
Мышцы бедра передней группы
Квадрицепс — четырехглавая мышца бедра (m. guadriceps femoris)
Квадрицепс представляет собой самую сильную мышцу в человеческом теле. Он полностью формирует переднюю поверхность бедра. В состав квадрицепса входит четыре мышцы (головки):
- прямая мышца;
- внутренняя широкая мышца бедра;
- средняя широкая мышца бедра;
- внешняя широкая мышца бедра.
Каждая из мышц крепится на своем отдельном месте и только в конце головки сходятся вместе, образуя одно сухожилие, крепящееся на бугристости большеберцовой кости.
Прямая мышца (m. rectus femoris) представляет собой двуперистую мышцу, являющуюся наиболее длинной из всех четырех головок квадрицепса. Начало прямой мышцы — передняя ость подвздошной кости. Прямая мышца бедра лежит на передней поверхности бедра, постепенно расширяясь примерно до середины своей длины, чтобы затем снова сузиться к концу. Крепкое сухожилие прямой мышцы крепится к основанию надколенной чашечки и заканчивается на бугре большеберцовой кости.
Медиальная широкая мышца (m. vastus medialis) названа так благодаря своей форме — это широкая плоская мышца, слегка прикрываемая прямой мышцей. Внутренняя широкая мышца начинается от шероховатой линии бедра, проходит по его передней поверхности и переходит в связку надколенника, в которую вливаются все четыре головки четырехглавой мышцы бедра. Расположение мышечных пучков в медиальной мышце косое — изнутри наперед и сверху вниз.
Средняя широкая мышца (m. vastus intermedius) наиболее слабая из всех мышц квадрицепса. Широкая и довольно тонкая промежуточная мышца проходит по передней поверхности бедра, скрываясь под прямой мышцей. Крепится промежуточная мышца на передней поверхности бедра, начиная с межвертельной линии. Вертикально направленные пучки мышцы образуют сухожилие, которое сливается с сухожилием прямой мышцы.
Наружная широкая мышца (m. vastus lateralis) лежит на передней наружной поверхности бедра. Она имеет плоскую форму, большую ширину и значительную толщину. Начало этой головки квадрицепса — вертел бедренной кости, окончание — сухожилие прямой мышцы. Направление мышечных пучков, составляющих латеральную широкую мышцу бедра, наискось вниз и вперед.
Основные функции: четырехглавая мышца бедра является двухсуставной мышцей, она отвечает за разгибание ноги в колене, и позволяет осуществлять наклон таза вперед и сгибание в бедре.
Задняя мышечная группа бедра
Двуглавая мышца бедра (m. biceps femoris)
Двуглавая мышца бедра имеет две головки, закрепленные в разных местах: более длинная крепится к седалищному бугру, а короткая начинается примерно посередине латеральной губы. Бицепс бедра расположен ближе к внешнему краю бедра. Заканчивается мышца сухожилием, которое срастается с головкой малоберцовой кости.
Основные функции: дает возможность согнуть голень в колене и разогнуть бедро, если таз зафиксирован. Если закреплена голень, то вместе с большой ягодичной мышцей позволяет разогнуть туловище.
Ягодичные мышцы
Большая ягодичная мышца (m. Gluteus maximus)
Форму ягодиц практически полностью образует большая ягодичная мышца, так как именно эта мышца занимает большую часть их объема. Начинается большая ягодичная мышца от ягодичной поверхности подвздошной кости и дорсальных частей копчика и крестца.
Главные функции: приведение в движение тазобедренного сустава и распрямление туловища, также при помощи большой ягодичной мышцы человек отводит ногу назад.
Средняя и малая ягодичные мышцы находятся под большой ягодичной мышцей и помогают во время поднятия ног в стороны. Благодаря тренировке этих мышц ягодицы приобретают подтянутый вид.
Читайте также
Мыщцы голени и стопы — презентация онлайн
УрГУФК
Мыщцы голени и стопы.
1
Мышцы голени
Выделяют группы
мышц
Латеральная группа
Передняя группа
Задняя группа
УрГУФК
Мыщцы голени и стопы.
2
В презентации используются эффекты анимации
Для продолжения просмотра каждого
последующего эффекта нажимать левую клавишу
мыши (или другую управляющую кнопку) не
раньше, чем через 4-5 секунд
Будем приветствовать желающих принять участие в
совершенствовании предлагаемой презентации
С уважением, авторы проекта.
УрГУФК
Мыщцы голени и стопы.
3
Задняя группа
Мышцы голени
Данный кадр является узловым для
мышца материала.
последующего
изложения
Передняя
группа Трехглавая
голени
Латеральная группа
Передняя
Подошвенная мышца
Нажимая
курсором
мыши на выделенные
большеберцовая
Длинная
Подколенная
мышцавы будете
слова,
мышца подчеркиванием
малоберцовая
Длинный
сгибатель
переносится
в обозначенный
раздел.
мышца
Длинный
пальцев
Просматривая
материал и нажимая на
разгибатель
Короткая
Длинный сгибатель
кнопку, расположенную
в верхнем
левом
пальцев
малоберцовая
большого пальца
углу текущего
изображения, мышца
вы
стопы
Длинный
возвращаетесь
в
этот
ключевой
разгибатель
Задняя
большого пальца
большеберцовая
мышца
УрГУФК
Мыщцы голени и стопы.
кадр.
4
Задняя группа
Мышцы голени
Передняя группа
Трехглавая мышца
голени
Передняя
большеберцовая
мышца
Подошвенная мышца
Длинный
разгибатель
пальцев
Длинный
разгибатель
большого пальца
УрГУФК
Подколенная мышца
Длинный сгибатель
пальцев
Длинный сгибатель
большого пальца
стопы
Задняя
большеберцовая
мышца
Мыщцы голени и стопы.
Латеральная группа
Длинная
малоберцовая
мышца
Короткая
малоберцовая
мышца
5
Передняя группа
мышц голени
представлена
Передняя большеберцовая
мышца
Длинный разгибатель пальцев
Длинный разгибатель большого
пальца
УрГУФК
Мыщцы голени и стопы.
6
Передняя большеберцовая мышца
Начинается от
Латерального мыщелка большой
берцовой кости
Верхней половины латеральной
поверхности большой берцовой кости
Прикрепляется к
Подошвенной поверхности медиальной
клиновидной кости
К основанию первой плюсневой кости
УрГУФК
Мыщцы голени и стопы.
7
Передняя большеберцовая мышца
Функция:
Разгибание стопы в голеностопном
суставе
Поднимание медиального края стопы
Укрепляет свод стопы
УрГУФК
Мыщцы голени и стопы.
8
Длинный разгибатель пальцев
Начинается от
Латерального мыщелка
большеберцовой кости
Передней поверхности малоберцовой
кости
На уровне голеностопного сустава
сухожилие мышцы делится
на четыре сухожилия
УрГУФК
Мыщцы голени и стопы.
9
Длинный разгибатель пальцев
Прикрепляется
Каждое сухожилие
прикрепляется к основанию
средней дистальной фаланг
II – V пальцев
УрГУФК
Мыщцы голени и стопы.
10
Длинный разгибатель пальцев
Функция:
УрГУФК
Мыщцы голени и стопы.
11
Длинный разгибатель пальцев
Функция:
Разгибает II – Vпальцы
в плюснофаланговых суставах
УрГУФК
Мыщцы голени и стопы.
12
Длинный разгибатель большого
пальца
Располагается между передней
большеберцовой мышцей
и длинным разгибателем
пальцев
Прикрыта спереди этими
мышцами
УрГУФК
Мыщцы голени и стопы.
13
Длинный разгибатель большого
пальца
Начинается от
Передней поверхности
малоберцовой кости
Межкостной перепонки голени
Прикрепляется к
проксимальной фаланге
большого пальца
УрГУФК
Мыщцы голени и стопы.
14
Длинный разгибатель большого
пальца
Функция:
Разгибает большой палец стопы
УрГУФК
Мыщцы голени и стопы.
15
Латеральная группа мышц
голени
Длинная малоберцовая мышца
Короткая малоберцовая мышца
Сухожилия мышц огибают сзади
латеральную лодыжку
УрГУФК
Мыщцы голени и стопы.
16
Длинная малоберцовая мышца
Лежит поверхностно
Начинается от
•Латерального надмыщелка
большеберцовой кости
•Латеральной поверхности
малоберцовой кости
•От межмышечных
перегородок голени
•Огибает сзади латеральную
лодыжку
•Проходит на подошвенную
поверхность стопы
УрГУФК
Мыщцы голени и стопы.
17
Длинная малоберцовая мышца
Лежит поверхностно
•Сухожилие мышцы проходит на
подошвенную поверхность стопы
•На стопе проходит косо вперед и
медиально
Прикрепляется к
к основанию I и II плюсневых
костей и к медиальной
клиновидной кости
УрГУФК
Мыщцы голени и стопы.
18
Длинная малоберцовая мышца
Лежит поверхностно
Функция:
Сгибает стопу (подошвенное
сгибание)
Супинирует стопу
УрГУФК
Мыщцы голени и стопы.
19
Короткая малоберцовая мышца
УрГУФК
Мыщцы голени и стопы.
20
Короткая малоберцовая мышца
Начинается от
• нижней части диафиза малой
берцовой кости
• сухожилие огибает сзади
латеральную лодыжку
• далее направляется
вперед к основанию V
плюсневой кости
УрГУФК
Мыщцы голени и стопы.
21
Короткая малоберцовая мышца
Прикрепляется к
основанию пятой
плюсневой кости
Функция:
Поднимает латеральный
край стопы
УрГУФК
Мыщцы голени и стопы.
22
Задняя группа мышц голени
Формируют два слоя
Поверхностный
Глубокий
УрГУФК
Мыщцы голени и стопы.
23
Задняя группа мышц голени
Формируют два слоя
Поверхностный
• Подошвенная мышца
• Трехглавая мышца
УрГУФК
Мыщцы голени и стопы.
24
Задняя группа мышц голени
Формируют два слоя
Глубокий
• Подколенная мышца
• Задняя большеберцовая
мышца
• Длинный сгибатель пальцев
• Длинный сгибатель большого
пальца
УрГУФК
Мыщцы голени и стопы.
25
Задняя группа мышц голени
Трехглавая мышца голени
Состоит из двух мышц
Икроножной
Камбаловидной
УрГУФК
Мыщцы голени и стопы.
26
Имеет две
головки
Трехглавая мышца голени
Икроножная мышца
Медиальную
Латеральную
УрГУФК
Мыщцы голени и стопы.
27
Трехглавая мышца голени
Икроножная мышца
Начинается
Латеральная головка
на латеральном мыщелке
бедренной кости
Медиальная головка
на медиальном мыщелке
бедренной кости
На средине голени обе головки
переходят в широкое плоское
сухожилие
УрГУФК
Мыщцы голени и стопы.
28
Трехглавая мышца голени
Икроножная мышца
Плоское сухожилие книзу
суживается и сливается с
сухожилием камбаловидной
мышцы
Формируется пяточное
(ахиллово) сухожилие,
которое прикрепляется к
пяточному бугру
УрГУФК
Мыщцы голени и стопы.
29
Трехглавая мышца голени
Камбаловидная мышца
Толстая, плоская, залегает впереди
икроножной мышцы
Начинается от
задней поверхности большеберцовой
кости
межкостной перепонки
УрГУФК
Переходит в плоское сухожилие,
участвующее в образовании
пяточного сухожилия трехглавой
голени
Мыщцы голени имышца
стопы.
30
Трехглавая мышца голени
Функция:
Сгибает голень и стопу (подошвенное
сгибание)
При фиксированной стопе
удерживает голень от опрокидывания
вперед
УрГУФК
Мыщцы голени и стопы.
31
Подошвенная мышца
Непостоянная с небольшим брюшком и
длинным, тонким сухожилием
Начинается от
Латерального надмыщелка бедренной кости
Косой подколенной связки
Тонкое длинное сухожилие проходит между
икроножной и камбаловидной мышцей,
прилежит к медиальному краю пяточного
сухожилия
УрГУФК
Мыщцы голени и стопы.
32
Подошвенная мышца
Непостоянная с небольшим брюшком и
длинным, тонким сухожилием
Прикрепляется к
пяточному бугру
Функция:
Участвует в сгибании голени и стопы
Натягивает капсулу коленного сустава
УрГУФК
Мыщцы голени и стопы.
33
Подколенная мышца
Залегает в области подколенной ямки
Начинается от
Наружной поверхности латерального
надмыщелка бедренной кости
Прилежит к задней поверхности
коленного сустава
Прикрепляется к
задней поверхности верхней части
малоберцовой кости
УрГУФК
Мыщцы голени и стопы.
34
Подколенная мышца
Залегает в области подколенной ямки
Функция:
Сгибает голень
Поворачивает голень кнутри
Натягивает капсулу коленного сустава
УрГУФК
Мыщцы голени и стопы.
35
Длинный сгибатель пальцев
Начинается от
задней поверхности тела
большеберцовой кости
Сухожилие направляется вниз
Огибает сзади медиальную
лодыжку
Далее уходит на подошвенную
поверхность стопы
УрГУФК
Мыщцы голени и стопы.
36
Длинный сгибатель пальцев
На стопе сухожилие мышцы
направляется вперед и медиально
Разделяется на четыре сухожилия
Прикрепляется к
дистальным фалангам II – V
пальцев
УрГУФК
Мыщцы голени и стопы.
37
Длинный сгибатель пальцев
Функция:
Сгибает дистальные фаланги
II – V пальцев
Сгибает стопу
Поворачивает стопу кнаружи
УрГУФК
Мыщцы голени и стопы.
38
Длинный сгибатель большого пальца
Начинается от
нижних двух третей малой берцовой
кости, межкостной перепонки
сухожилие направляется вниз
огибает сзади медиальную лодыжку
На стопе сухожилие
направляется к большому пальцу
УрГУФК
Мыщцы голени и стопы.
39
Длинный сгибатель большого пальца
На подошве сухожилие
перекрещивается с сухожилием
длинного сгибателя пальцев
(расположено сверху)
На подошвенной поверхности
I плюсневой кости
сухожилие залегает между
латеральным и медиальным
брюшками короткого сгибателя
большого пальца стопы
УрГУФК
Мыщцы голени и стопы.
40
Длинный сгибатель большого пальца
Прикрепляется к
дистальной фаланге большого пальца
Функция:
Сгибает большой палец стопы
Укрепляет продольный свод стопы
УрГУФК
Мыщцы голени и стопы.
41
Задняя большеберцовая мышца
Располагается глубоко на задней
поверхности голени
между длинным сгибателем пальцев
и длинным сгибателем большого пальца
Начинается от
• Задней поверхности малоберцовой кости
• Межкостной перепонки голени
• От нижней поверхности латерального
мыщелка, и верхних двух третей тела
большой берцовой кости
УрГУФК
Мыщцы голени и стопы.
42
Задняя большеберцовая мышца
Сухожилие мышцы направляется
вертикально вниз
Огибает сзади медиальную
лодыжку
Уходит на подошвенную
поверхность стопы
УрГУФК
Мыщцы голени и стопы.
43
Задняя большеберцовая мышца
Прикрепляется к
бугристости ладьевидной
кости
к трем клиновидным костям
к основанию IV- V плюсневой
костей
Функция:
Сгибает стопу, приводит и
супинирует
УрГУФК
Мыщцы голени и стопы.
44
При подготовке темы была использована литература:
45
Мультимедийное сопровождение
темы подготовил
Самсонов С.А.
Руководитель проекта, заведующий
кафедрой естественнонаучных
дисциплин УГУФК, к.м.н., доцент
А. И. Доронин
Екатеринбург, 2010 г.
Растяжение задней икроножной мышцы, подколенного сухожилия и задней поверхности бедра
Читайте также
Упражнение 91 (при синдроме трехглавой мышцы голени — боли или судорогах по задней поверхности голени ниже подколенной ямки)
Упражнение 91 (при синдроме трехглавой мышцы голени — боли или судорогах по задней поверхности голени ниже подколенной ямки)
Упражнение выполнять сидя на кушетке так, чтобы стопа больной ноги, согнутая в тазобедренном и на 90° в коленном суставах, опиралась на маленькую
Массаж задней поверхности бедра
Массаж задней поверхности бедра
Положение ребенка — лежа на животе. Направление массажных движений — от колена вверх к паховой области. Продолжительность массажа этой области — 3-15 мин. На внутренней поверхности бедра, особенно в области паха, следует исключить
ЭЛЕМЕНТАРНЫЕ СВЕДЕНИЯ О СТРОЕНИИ МЫШЦ ЗАДНЕЙ ПОВЕРХНОСТИ БЕДРА И МЕТОДЫ РАЦИОНАЛЬНОГО ИСПОЛЬЗОВАНИЯ СПОРТИВНОЙ ТРЕНИРОВКИ ДЛЯ ИХ РАЗВИТИЯ
ЭЛЕМЕНТАРНЫЕ СВЕДЕНИЯ О СТРОЕНИИ МЫШЦ ЗАДНЕЙ ПОВЕРХНОСТИ БЕДРА И МЕТОДЫ РАЦИОНАЛЬНОГО ИСПОЛЬЗОВАНИЯ СПОРТИВНОЙ ТРЕНИРОВКИ ДЛЯ ИХ РАЗВИТИЯ
Строение мышц задней поверхности бедра
К мышцам задней поверхности бедра относятся мышцы – разгибатели бедра, сгибатели голени:
Строение мышц задней поверхности бедра
Строение мышц задней поверхности бедра
К мышцам задней поверхности бедра относятся мышцы – разгибатели бедра, сгибатели голени: двуглавая мышца бедра, полусухожильная мышца и полуперепончатая мышца.Двуглавая мышца бедра расположена на наружной стороне задней
Травма задней поверхности бедра и ее профилактика
Травма задней поверхности бедра и ее профилактика
Наиболее уязвимое звено опорно-двигательного аппарата спортсменов, специализирующихся в легкоатлетическом спринте или применяющих его как тренировочное средство, – мышцы задней поверхности бедра.Спортивная
ТЕХНИКА И МЕТОДИКА ВЫПОЛНЕНИЯ ФИЗИЧЕСКИХ УПРАЖНЕНИЙ ДЛЯ РАЗВИТИЯ МЫШЦ ЗАДНЕЙ ПОВЕРХНОСТИ БЕДРА
ТЕХНИКА И МЕТОДИКА ВЫПОЛНЕНИЯ ФИЗИЧЕСКИХ УПРАЖНЕНИЙ ДЛЯ РАЗВИТИЯ МЫШЦ ЗАДНЕЙ ПОВЕРХНОСТИ БЕДРА
«Воздушная подушка» на мышцы задней поверхности бедра
И.п. – стоя, лямка охватывает проксимальные части задних поверхностей голеней и незначительно натянута за счет
«Воздушная подушка» на мышцы задней поверхности бедра
«Воздушная подушка» на мышцы задней поверхности бедра
И.п. – стоя, лямка охватывает проксимальные части задних поверхностей голеней и незначительно натянута за счет отклонения туловища назад. Носки ног упираются концами пальцев или передними частями подошвенных
Разгрузка сухожилия икроножной мышцы
Разгрузка сухожилия икроножной мышцы
Цель воздействия: растяжение сухожилия икроножной мышцы оказывает сильный успокоительный эффект, возвращает сон, уменьшает головные боли и головокружение.Техника воздействия. Одной рукой зафиксируйте пяточную кость, а второй
Массаж задней поверхности бедра
Массаж задней поверхности бедра
Массаж задней поверхности бедра выполняется аналогично массажу передней
Самомассаж задней поверхности бедер
Самомассаж задней поверхности бедер
Начинать массаж надо опять с поглаживания, переходя к растиранию. Затем следует перейти к разминанию. Прежде всего выполняют глубокое поглаживание наружной поверхности бедра снизу вверх. Потом следует провести быстрое круговое
Растяжение подколенного (подчашечного) сухожилия
Растяжение подколенного (подчашечного) сухожилия
Подколенное сухожилие расположено между нижней частью коленной чашечки и верхней частью кости голени. Оно выполняет основную функцию при разгибании колена.Это сухожилие играет важную роль во всех движениях колена и
ПАШЧИМОТТАНАСАНА (поза растяжения задней поверхности)
ПАШЧИМОТТАНАСАНА (поза растяжения задней поверхности)
Эту Асану называют так, потому что в ней растягивается (уттана) вся задняя (пашчима – задняя или западная) поверхность тела. Мудрец Гхеранда сказал:Обе ноги должны быть вытянуты вместе на полу, пальцы ног должны твердо
Самомассаж задней и внутренней поверхности бедра
Самомассаж задней и внутренней поверхности бедра
При самомассаже задней и внутренней поверхности бедра основные направления всех манипуляций – вверх к паховым и срамным лимфатическим узлам.В удобной позе достигаем ощущения расслабленности, релаксации, дополнительно
Самомассаж задней поверхности шеи и верхних конечностей
Самомассаж задней поверхности шеи и верхних конечностей
Самомассаж задней поверхности шеи и верхних конечностей проводят в следующей последовательности: надплечье, плечо, предплечье и кисть.Вначале в течение 1–1,5 мин пропальпировать седативно, расслабляюще точку на
Вытяжение мышц спины, задней поверхности ног и рук
Вытяжение мышц спины, задней поверхности ног и рук
Встаньте перед скамейкой, наклонитесь вперед, выпрямите ноги в коленях (стопы держите параллельно на уровне тазобедренных суставов). Руки положите на скамейку, вытянув их как можно дальше. Чтобы обезопасить спину
Упражнение для задней поверхности ноги
Упражнение для задней поверхности ноги
Встаньте ногами на разные ступени боком, опираясь на палку. Отрывайте ногу, стоящую на нижней ступени, от поверхности, сгибайте ее в колене и подтягивайте вверх как можно выше (рис. 3.6). На начальном этапе достаточно подтянуть ногу,
Мышцы задней ноги — Прикрепления — Действия
Задний отдел голени содержит семь мышц, разделенных на два слоя — поверхностный и глубокий . Два слоя разделены полосой фасции.
Задняя нога — самая большая из трех отделов. В совокупности мышцы этой области plantarflex, и инвертируют стопы. Их иннервирует большеберцовый нерв , терминальная ветвь седалищного нерва .
В этой статье мы рассмотрим прикрепления, действия и иннервацию мышц заднего отдела ноги.
Поверхностные мышцы
Поверхностные мышцы образуют характерную «икроножную» форму задней части ноги. Все они вставляются в пяточную кость стопы через пяточное сухожилие . Пяточный рефлекс определяет спинномозговые корешки S1-S2.
Чтобы минимизировать трение во время движения, с пяточным сухожилием связаны две сумки (мешочки, заполненные жидкостью):
- Подкожная пяточная бурса — лежит между кожей и пяточным сухожилием.
- Глубокая сумка пяточного сухожилия — лежит между сухожилием и пяточной костью.
Gastrocnemius
Икроножная мышца — самая поверхностная из всех мышц задней части ноги. У него две головки — медиальная и латеральная, которые сходятся, образуя единое мышечное брюшко.
- Прикрепления : Боковая головка берет начало от латерального мыщелка бедренной кости, а медиальная головка — от медиального мыщелка бедренной кости. Волокна сходятся и образуют единый мышечный живот.В нижней части голени мышца живота соединяется с камбаловидной мышью, идущей от пяточного сухожилия, со вставками на пяточную кость (пяточную кость).
- Действия : Подошвенное сгибание в голеностопном суставе, и, поскольку оно пересекает колено, оно является сгибателем.
- Иннервация : большеберцовый нерв.
Рис. 1. Мышцы поверхностного слоя задней части ноги. Тело икроножной мышцы отрезано, чтобы обнажить основную мускулатуру.[/подпись]
Плантарис
Подошвенная мышца — это небольшая мышца с длинным сухожилием, которое можно принять за нерв, поскольку он спускается вниз по ноге. Его нет у 10% людей.
- Прикрепления : берет начало от латеральной надмыщелковой линии бедренной кости. Мышца опускается медиально, конденсируясь в сухожилие, которое проходит вниз по ноге между икроножной и камбаловидной мышцами. Сухожилие сливается с пяточным сухожилием.
- Действия : Это подошвенное сгибание в голеностопном суставе, и, поскольку оно пересекает колено, оно является сгибателем в этом месте.Это не жизненно важная мышца для этих движений.
- Иннервация : большеберцовый нерв.
Soleus
Камбаловидная мышца расположена глубоко от икроножной мышцы. Она большая и плоская, названа камбаловидной из-за сходства с подошвой — плоской рыбой.
- Вложения : берет начало от подошвенной линии большеберцовой кости и проксимального отдела малоберцовой кости. Мышца сужается в нижней части голени и присоединяется к пяточному сухожилию.
- Действия : Подошвенное сгибание стопы в голеностопном суставе.
- Иннервация : большеберцовый нерв.
[старт-клиника]
Клиническая значимость: разрыв пяточного сухожилия
Разрыв пяточного сухожилия означает частичный или полный разрыв сухожилия. Это чаще встречается у людей с историей пяточного тендинита (хроническое воспаление сухожилия).
Травма обычно возникает при сильном подошвенном сгибании стопы. Пациент не сможет выполнить подошвенное сгибание стопы, преодолевая сопротивление, и пораженная стопа будет постоянно сгибать тыльную часть стопы.Камбаловидная и икроножная мышца могут сокращаться, образуя уплотнение в области икр.
Лечение разрыва пяточного сухожилия обычно не хирургическое, за исключением лиц, ведущих активный образ жизни.
[окончание клинической]
Глубокие мышцы
В глубоком отделе задней части голени четыре мышцы. Одна мышца, подколенная мышца, действует только на коленный сустав. Остальные три мышцы (задняя большеберцовая мышца, длинный сгибатель большого пальца и длинный сгибатель пальцев) действуют на голеностопный сустав и стопу.
Подколенок
Рис. 2. Мышцы в глубоком слое задней части ноги. [/ caption]
Подколенная мышца расположена выше на ноге. Он лежит за коленным суставом, образуя основание подколенной ямки.
Между подколенным сухожилием и задней поверхностью коленного сустава находится бурса (мешок, заполненный жидкостью). Это называется подколенной сумкой.
- Прикрепления : Берет начало от латерального мыщелка бедренной кости и заднего рога латерального мениска.Оттуда он проходит в нижнемедиальном направлении к большеберцовой кости и вставляется выше начала камбаловидной мышцы.
- Действия : Боковой поворот бедра на большеберцовой кости — «разблокирование» коленного сустава, чтобы можно было сгибать.
- Иннервация : большеберцовый нерв.
Задняя большеберцовая мышца
Задняя большеберцовая мышца — самая глубокая из четырех мышц. Он расположен между длинным сгибателем пальцев и длинным сгибателем большого пальца стопы.
- Прикрепления : Возникает из межкостной перепонки между большеберцовой и малоберцовой костей и задних поверхностей двух костей. Сухожилие входит в стопу кзади от медиальной лодыжки и прикрепляется к подошвенным поверхностям медиальных костей предплюсны.
- Действия : Выворачивает и сгибает стопу, поддерживает медиальный свод стопы.
- Иннервация : большеберцовый нерв.
Длинный сгибатель пальцев
FDL (что удивительно) меньше мышца, чем длинный сгибатель большого пальца стопы.Располагается кнутри в задней части голени.
- Прикрепления : Берет начало на медиальной поверхности большеберцовой кости, прикрепляется к подошвенным поверхностям боковых четырех пальцев.
- Действия : Сгибает четыре боковых пальца ноги.
- Иннервация : большеберцовый нерв.
Сгибатель большого пальца стопы
Длинный сгибатель большого пальца стопы находится на боковой стороне голени. Это немного противоречит интуиции, так как находится напротив большого пальца ноги, на который действует.
- Прикрепления : Берет начало на задней поверхности малоберцовой кости, прикрепляется к подошвенной поверхности фаланги большого пальца стопы.
- Действия : Сгибает большой палец ноги.
- Иннервация : большеберцовый нерв.
Рис. 3. Сухожилия задней ноги, вид медиально. [/ Caption]
Soleus — Физиопедия
Расположена в поверхностном заднем отделе голени. Soleus — это мощная мышца нижней конечности, которая вместе с gastronemius и plantaris образует икроножную мышцу или трехглавую мышцу surae.Он проходит от задней части колена до щиколотки и многоплодный.
Происхождение [править | править источник]
- задняя поверхность головки и верхняя 1/3 диафиза малоберцовой кости;
- средняя 1/3 медиального края большеберцовой кости, сухожильная дуга между большеберцовой и малоберцовой костью.
Вставка [править | править источник]
В пяточную кость с икроножной мышцей через ахиллово сухожилие
Действие [править | править источник]
- Подошвенное сгибание стопы в голеностопном суставе;
- Обратное начало прикрепления: когда вы стоите, пяточная кость становится фиксированным началом мышцы;
- Soleus muslce стабилизирует большеберцовую кость на пяточной кости, ограничивая наклон вперед.
Нервное питание [править | править источник]
Большеберцовый нерв, L4, L5, S1, S2
синергистов [править | править источник]
Gastrocnemius, Plantaris, Tibialis posterior, Peroneus longus и Brevis, FHL и FDL.
Антагонисты [править | править источник]
Передняя большеберцовая мышца
Кровоснабжение [править | править источник]
- Кровоснабжение камбаловидной мышцы идет от малоберцовой артерии проксимально и задней большеберцовой артерии дистально;
- Мышца имеет смешанное кровоснабжение;
- Сосудистое кровоснабжение камбаловидной мышцы идет от подколенной, задней большеберцовой и малоберцовой сосудистых ножек до проксимальной мышцы, от малоберцовой ножки до дистальной боковой части живота и от сегментарных ножек задней большеберцовой кости до дистальной медиальной части живота;
- Когда дистальные ножки задней большеберцовой артерии перевязаны и основаны на проксимальных ножках задней большеберцовой и малоберцовой артерий, мышца может быть перемещена медиально или латерально, чтобы покрыть дефекты в средней трети ноги;
- Проксимальная сосудистая сеть возникает непосредственно из подколенных сосудов и может надежно нести все мышцы, кроме дистальных 4–5 см;
- Внутримышечно сосудистая сеть камбаловидной мышцы разделяется на двупенистый сегментарный узор;
- с этим сосудистым паттерном, можно использовать любую половину камбаловидной мышцы, не затрагивая функциональную половую мышцу.
Soleus выполняет две основные функции:
- Действует как скелетная мышца: Наряду с другими икроножными мышцами он является мощным подошвенным сгибателем и играет важную роль в беге, ходьбе и танцах.При подъеме икры сидя (колени согнуты примерно на 90 °) икроножная мышца практически неактивна, в то время как нагрузка почти полностью ложится на камбаловидную мышцу. При умеренной силе камбаловидная мышца преимущественно активируется в концентрической фазе, тогда как икроножная мышца преимущественно активируется в эксцентрической фазе [1] . Камбаловидная мышца человека имеет большинство медленно сокращающихся волокон. 60 и 100% медленных волокон. [2] [3] [4] .
- Чтобы действовать как мышечный насос: вместе с другими икроножными мышцами он известен как периферическое сердце, поскольку в вертикальной позе усиливает перекачку венозной крови обратно в сердце с периферии
Добавочная камбаловидная мышца (ASM)
[редактировать | править источник]
Он присутствует у 0,7-5,5% людей. [5] Обычно наблюдается в течение второго или третьего десятилетия жизни и чаще встречается у женщин, чем у мужчин, в соотношении 2: 1.Это в основном одностороннее. [6] [7] [8] [9] [10] [11] . Эта сверхкомплектная мышца расположена под икроножной мышцей, в задней верхней трети малоберцовой кости, по косой линии камбаловидной мышцы, между головкой малоберцовой кости и задней частью большеберцовой кости. От своего происхождения ASM проходит спереди и сзади, пока не достигает ахиллова сухожилия. [12]
В зависимости от вставки он бывает 5 типов, или другими словами может происходить с 5 сайтов
- Ахиллово сухожилие
- Верхняя пяточная область
- Вставка в верхнюю пяточную кость,
- Медиальная область пяточной кости,
- Медиальная часть пяточной кости
Иногда невозможно точно определить происхождение и прикрепление ASM, поскольку МРТ не может показать детали, в зависимости от срезов. [13] Может вызывать боль при упражнениях. Можно заподозрить опухоль мягких тканей, такую как липома, гемангиома и даже саркома, но аномальная мышца имеет типичный вид на простых рентгенограммах, а появление на компьютерной томографии является диагностическим. Если у пациента нет симптомов, терапия не требуется, но если боль или другой дискомфорт вызваны упражнениями, рекомендуется обследование с фасциотомией или иссечением добавочной мышцы, как это было сделано у шести из наших одиннадцати пациентов, которые наблюдались в период с 1968 по 1985 год. . [14]
Растяжение / разрыв [править | править источник]
Полный или частичный разрыв камбаловидной мышцы обычно происходит, когда икроножная мышца растягивается во время сокращения (эксцентрическое сокращение). Частичные разрывы представляют собой большинство разрывов. Во многих случаях разрыв происходит в месте прикрепления камбаловидной мышцы к ахиллову сухожилию, что часто вызывает воспаление ахиллова сухожилия в результате разрыва камбаловидной мышцы.
Симптомы: Боль при активировании икроножной мышцы (бег и прыжки), при надавливании на ахиллово сухожилие прибл. 4 см. выше точки фиксации на пяточной кости или выше в икроножной мышце и при растяжении сухожилия. Ходьба на цыпочках только усилит боль.
Во всех случаях, когда возникает ощущение «трещины» или внезапной стреляющей боли в ахилловом сухожилии, следует как можно скорее обратиться за медицинской помощью. При постановке диагноза полезно использовать ультразвуковое сканирование или МРТ, поскольку даже полные разрывы можно легко не заметить при обычном клиническом обследовании. [15]
Далее о деформации камбаловидной мышцы и икр можно прочитать здесь.
Всякий раз, когда возникает деформация икр и затрагивается камбаловидная мышца, обычно возникает медиальная или латеральная боль, то есть вдоль камбаловидных волокон. А когда боль распространяется на большую часть икроножной мышцы, то поражается икроножная мышца, но в основном обе мышцы поражаются вместе.
Синдром Soleus
[править | править источник]
Другой причиной медиальной боли (задне-медиальный аспект голеностопного сустава) чуть выше медиальной лодыжки является синдром камбаловидной мышцы. [16] Это происходит из-за ненормального соскальзывания камбаловидной мышцы с ее нормального места происхождения и сходно с синдромом лагеря напряжения и общими симптомами, наблюдаемыми у танцоров и спортсменов. Хорошо поддается консервативному лечению, и в редких случаях может потребоваться фасциотомия вставки камбаловидной мышцы. [17]
- ↑ A Nardone, C Romanò, M. Schieppati. Выборочное задействование высокопороговых моторных единиц человека во время произвольного изотонического удлинения активных мышц.J Physiol. 1989 февраль; 409: 451–471.
- ↑ Ariano MA, Armstrong RB, Edgerton VR (январь 1973). «Популяции мышечных волокон задних конечностей пяти млекопитающих». Журнал гистохимии и цитохимии 21 (1): 51–5.
- ↑ Burke RE, Levine DN, Salcman M, Tsairis P (май 1974). «Двигательные единицы в мышце камбаловидной мышцы кошки: физиологические, гистохимические и морфологические характеристики». Журнал физиологии 238 (3): 503–14.
- ↑ Голлник П.Д., Шёдин Б., Карлссон Дж., Янссон Э., Салтин Б. (апрель 1974 г.).«Камбаловидная мышца человека: сравнение состава волокон и активности ферментов с другими мышцами ног». Pflügers Archiv 348 (3): 247–55.
- ↑ Сукур ПА, Нараги А.М., Бликни Р.Р., Джалан Р., Чан О, Уайт Л.М. Добавочные мышцы: анатомия, симптомы и рентгенологическая оценка. Рентгенография. 2008; 28 (2): 481-99.
- ↑ Crespo E, Minguez MF, Gascó J, Silvestre A, Jolín T, et al. Músculo sóleo accesorio como diagnóstico Diferencial de un Cancer de partes blandas del tobillo. Acta Ortop Castellano-Manch.2004; (5): 37-41.
- ↑ Романус Б., Линдаль С., Штернер Б. Добавочная камбаловидная мышца. Клинические и рентгенологические данные одиннадцати случаев. J Bone Joint Surg Am. 1986; 68 (5): 731-4.
- ↑ Саломао О, Карвалью Жуниор А.Е., Фернандес Т.Д., Романо Д., Адачи П.П., Сампайо Нето Р. Мускуло солеар вспомогательный: аспекты клиник и ахадос цирургикос. Rev Bras Ortop. 1994; 29 (4): 251-5.
- ↑ Лесвик Д.А., Чоу В., Стоунхэм Г.В. Жилой уголок. Может Assoc Radiol J. 2003; 54 (5): 313-5.
- ↑ Фезерстоун Т.МРТ-диагностика деформации добавочной камбаловидной мышцы. Br J Sports Med. 1995; 29 (4): 277-8.
- ↑ Doda N, Peh WC, Chawla A. Симптоматическая добавочная камбаловидная мышца: диагностика и последующее наблюдение с помощью магнитно-резонансной томографии. Br J Radiol. 2006; 79 (946): e129-32.
- ↑ Флавио Бельмонт Дель Неро; Кристиан Регина Руис; Роберто Алиага-младший. Наличие добавочной подошвенной мышцы у человека. Эйнштейн (Сан-Паулу), том 10, № 1, Сан-Паулу, январь / март. 2012 г.
- ↑ Флавио Бельмонт Дель Неро; Кристиан Регина Руис; Роберто Алиага-младший.Наличие добавочной подошвенной мышцы у человека // Эйнштейн (Сан-Паулу), т. 10, № 1, Сан-Паулу, январь / март. 2012 г.
- ↑ Романус Б., Линдаль С., Стенер Б. Добавочная камбаловидная мышца. Клиническая и рентгенологическая картина одиннадцати случаев. J. Bone Joint Surg Am. 1986 июн; 68 (5): 731-4.
- ↑ цитируется по (sportnetdoc.com/foot-achilles/rupture-of-the-soleus-muscle), цитируется 31 августа 2013 г.
- ↑ Майкл Р.Х., Холдер LE: Синдром камбаловидной мышцы. Am J Sports Med 1985; 13:87.
- ↑ Дэвид А.Портер, Лью Шоу, «Нога и лодыжка Бакстера в спорте», 2-е издание, Публикация Мосби.
Анатомия мышц голени
Голень лежит между коленом и щиколоткой. В голени расположено много мышц, но наиболее известны три из них: икроножная и камбаловидная мышцы, которые являются наиболее мощными мышцами голени, и передняя большеберцовая мышца. Ахиллово сухожилие также расположено в голени.
Peathegee Inc / GettyImages
Костная структура голени
Голень состоит из двух очень сильных длинных костей — большеберцовой и малоберцовой.Большеберцовая кость, также известная как большеберцовая кость, является более сильной и крупной из двух. Он расположен ближе к середине голени. Малоберцовая кость, или кость голени, меньше по размеру и расположена снаружи голени.
В голени также находятся нервные волокна, в том числе поверхностный малоберцовый (или малоберцовый) нерв, глубокий малоберцовый (или малоберцовый) нерв и большеберцовый нерв. Первичной мышцей в этой части тела является икроножная мышца, которая придает теленку характерную выпуклость и мускулистость.
Передняя большеберцовая, задняя большеберцовая и малоберцовая артерии отвечают за кровоснабжение голени. Голень составляет значительную часть общей массы тела человека. Это незаменимая структура для любой нагрузки с отягощением, такой как ходьба, стояние, бег или прыжки.
Общие состояния, которые влияют на голень, включают стрессовые переломы, синдром компартмента, шины на голени и разрывы мышц.
Мышцы голени
Голень разделена на четыре отдела, которые содержат различные мышцы голени: переднюю, боковую, заднюю и глубокую заднюю.
Передний отсек
Передний отдел в передней части голени удерживает переднюю большеберцовую мышцу, длинный разгибатель пальцев, длинный разгибатель большого пальца стопы и третью малоберцовую мышцу. Эти мышцы подтягивают пальцы ног и стопы вверх — процесс, известный как тыльное сгибание .
Передняя большеберцовая мышца также способствует повороту стопы внутрь. Вы можете почувствовать сокращение этих мышц, приложив руку к внешней стороне большеберцовой кости и потянув ступню вверх.
Боковой отсек
Боковой отсек находится на внешней стороне голени. Он содержит мышцы длинной малоберцовой мышцы и короткой малоберцовой мышцы. Эти мышцы тянут наружу пальцы ног и ступни. Они также помогают указывать стопу или подошвенное сгибание . Чтобы почувствовать сокращение этих мышц, положите руку на внешнюю сторону голени и выверните ступню наружу.
Задний отсек
В заднем отделе находятся большие мышцы, известные как икроножные мышцы, икроножные и камбаловидные.В этом отсеке также находится подошвенная мышца.
Икроножная мышца короче, толще и имеет два внутренних и внешних прикрепления. Это самая заметная из икроножных мышц. Под ней лежит камбаловидная мышца. Эти три мышцы прикрепляются к ахиллову сухожилию, и все они помогают при подошвенном сгибании.
Глубокое заднее отделение
Глубокий задний отсек лежит глубоко внутри задней части голени. Он включает в себя заднюю большеберцовую мышцу, длинный сгибатель пальцев и длинный сгибатель большого пальца стопы.
Задняя большеберцовая мышца тянет стопу внутрь, длинный сгибатель пальцев ноги сгибает пальцы, а длинный сгибатель большого пальца стопы сгибает большой палец. Все три помогают при подошвенном сгибании.
Анатомия, костный таз и нижняя конечность, задняя большеберцовая мышца Артикул
Введение
Задняя большеберцовая мышца (TPM) — самая глубокая мышца глубокого заднего отдела голени. Его длинное мышечное брюшко возникает из задней части межкостной перепонки и верхних двух третей задней и медиальной поверхности малоберцовой кости и верхней части проксимального отдела большеберцовой кости.Сухожилие TPM прикрепляется дистально ко многим точкам крепления на подошвенной поверхности стопы. Мышца в первую очередь отвечает за подошвенное сгибание и инверсию стопы и получает артериальное кровоснабжение и иннервацию от задней большеберцовой артерии и большеберцового нерва соответственно.
Структура и функции
Анатомия
Задний отдел голени состоит из поверхностного и глубокого отделов.Три мышцы в поверхностном заднем отделе включают икроножную, камбаловидную и подошвенную мышцы. Глубокие мышцы заднего отдела включают длинный сгибатель большого пальца стопы (FHL), длинный сгибатель пальцев (FDL), TPM и подколенные мышцы. [1] [2] [3]
Мышечный живот TPM происходит от многих проксимальных прикреплений; эти прикрепления включают заднюю поверхность верхней половины задней большеберцовой кости, середину задней малоберцовой кости и заднюю межкостную перепонку.Эти глубокие привязанности лежат в центре между FDL и FHL. Сухожилие задней большеберцовой мышцы (TPT) проходит дистальнее, а затем кзади от медиальной лодыжки вместе с сухожилиями FDL, задней большеберцовой артерией, большеберцовым нервом и FHL.
Когда TPT проходит дистальнее медиальной лодыжки, она проходит вдоль подошвенной поверхности стопы, где разделяется на три компонента: первичный, подошвенный и рецидивирующий. Это расщепление обеспечивает широкое место прикрепления сухожилия задней большеберцовой мышцы (TPT).Основная часть прикрепляется преимущественно к бугорку ладьевидной кости, а также к подошвенным отделам медиальной клинописи. Подошвенная часть прикрепляется к основанию второй, третьей и четвертой плюсневых костей вместе со второй и третьей клинописью и кубовидом. Наконец, рецидивирующая часть имеет небольшой участок прикрепления к задней стенке пяточной кости.
Сдерживающая связка сгибателей (FR), также известная как лациниатная связка и тарзальный канал, представляет собой прочную фиброзную полосу, которая покрывает медиальную лодыжку от медиальной лодыжки до пяточной кости.Удерживатель сгибателей образует канал для прохождения сухожилий из заднего отдела голени. TPT проходит под удерживанием сгибателей, покрытых синовиальным туннелем, который действует как оболочка сухожилия для уменьшения трения [4].
Функция
Задняя большеберцовая мышца (TP) вместе с передней большеберцовой мышцей является первичным инвертором стопы. Эта инверсия происходит в двух синовиальных суставах стопы: в срединном суставе предплюсны между таранной костью и ладьевидной костью и в подтаранном суставе между таранной костью и пяточной костью.
Поскольку задняя большеберцовая мышца (TP) берет начало в заднем отделе голени, задняя большеберцовая мышца также является вторичным подошвенным сгибателем стопы наряду с икроножной, камбаловидной и подошвенной мышцами.
Подошвенные вставки задней большеберцовой мышцы обеспечивают поддержку медиальной дуги стопы. Медиальная дуга у нормального человека выше латеральной дуги и поддерживается следующими костями: пяточной, таранной, ладьевидной, тремя клинописными и первыми тремя плюсневыми костями.[5]
Эмбриология
Задняя большеберцовая мышца, мышца заднего отдела нижней конечности, образуется в начале четырех недель беременности как зачаток первичной конечности. Зачатки конечностей начинаются как недифференцированная мезенхима (мезодерма) с эпителиальным (эктодермальным) покрытием. Лопаткообразные структуры, постепенно разрастающиеся наружу под действием местных факторов роста. К восьми неделям беременности скелетные мышцы, полученные из сомитов на уровне зачатков конечностей, становятся хорошо сформированными.[6]
Кровоснабжение и лимфатика
Сосудистое кровоснабжение задней большеберцовой мышцы осуществляется преимущественно через заднюю большеберцовую артерию, которая выходит из подколенной артерии. Подколенная артерия проходит кзади от колена и разделяется в основном на переднюю большеберцовую артерию и заднюю большеберцовую артерию. [7] Передняя большеберцовая артерия проходит через заднюю большеберцовую мышцу и межкостную перепонку, где она входит в передний отдел.
Задняя большеберцовая артерия проходит в глубоком заднем отделе голени, глубоко до камбаловидной мышцы и поверхностно по отношению к глубоким мышцам, включая заднюю большеберцовую мышцу. Задняя большеберцовая артерия, отходящая от малоберцовой (малоберцовой) артерии, продолжается ниже через задний отдел голени. Он снабжает мышечные ветви всеми мышцами заднего отдела, включая заднюю большеберцовую мышцу. Затем задняя большеберцовая артерия продолжается до стопы позади медиальной лодыжки вместе с сухожилием задней большеберцовой мышцы, сухожилиями длинного сгибателя пальцев, большеберцовым нервом и длинным сгибателем большого пальца стопы.
Задняя большеберцовая артерия отходит от малоберцовой (малоберцовой) артерии, которая проходит глубоко к длинному сгибателю большого пальца стопы и отдает мышечные ветви, снабжающие часть заднего отдела, прежде чем попасть в свое основное предназначение, латеральный отдел голени. ] [9] [10]
Нервы
Большеберцовый нерв иннервирует заднюю большеберцовую мышцу. Большеберцовый нерв — это компонент седалищного нерва, который идет от вентральных ветвей спинных корешков L4-S3.Седалищный нерв разделяется на большеберцовый нерв, который продолжается снизу, и общий малоберцовый нерв, который проходит латерально вокруг шейки малоберцовой кости.
Большеберцовый нерв проходит снизу с задней большеберцовой артерией глубоко от камбаловидной мышцы в заднем отделе задней поверхности брюшка задней большеберцовой мышцы. Большеберцовый нерв отдает двигательные ветви ко всем мышцам заднего отдела, включая заднюю большеберцовую мышцу. Большеберцовый нерв продолжается ниже и проходит кзади от медиальной лодыжки с сухожилием задней большеберцовой мышцы, сухожилиями длинного сгибателя пальцев, задней большеберцовой артерией и длинным сгибателем большого пальца стопы в туннеле предплюсны.Большеберцовый нерв выходит из тарзального канала на подошвенную поверхность стопы, где он разделяется на медиальный и латеральный подошвенные нервы. [11] [12]
Мышцы
Задняя большеберцовая мышца находится в заднем отделе голени. Задний отдел состоит из семи мышц, включая икроножную, камбаловидную, подошвенную, подколенную, длинный сгибатель пальцев, длинный сгибатель большого пальца и заднюю большеберцовую мышцу.Мышцы, содержащиеся в заднем отделе, получают иннервацию большеберцового нерва и в основном снабжаются энергией задней большеберцовой артерией. Икроножная и камбаловидная мышца называются трехглавой мышцей и являются основными сгибателями подошвы. Подошвенная мышца является вторичным подошвенным сгибателем стопы, в то время как длинный сгибатель пальцев и длинный сгибатель большого пальца стопы являются первичными сгибателями четырех боковых пальцев стопы и большого пальца стопы, соответственно, с некоторым подошвенным сгибанием.
Задняя большеберцовая мышца служит для подошвенного сгибания стопы, а также для инверсии стопы и поддержки медиальной дуги.
Мышцы переднего отдела прежде всего противодействуют мышцам заднего отдела. В совокупности передние мышцы сгибают стопу в области голеностопного сустава. Боковые мышцы компакта способствуют выворачиванию стопы и подошвенному сгибанию.
Физиологические варианты
Сухожилие задней большеберцовой мышцы (TPT) может иметь различные схемы прикрепления. Он может иметь три отдельных сухожилия, известных как основное, подошвенное и возвратное, или одно широкое сухожилие, которое прикрепляется к одним и тем же костям на подошвенной поверхности стопы.
Хирургические аспекты
Разрыв сухожилия задней большеберцовой мышцы (TPT) потребует хирургической помощи. При разрыве задней большеберцовой мышцы снижается способность к подошвенному сгибу и выворачиванию стопы. Мышцы заднего отдела будут способны подошвенно сгибать стопу, и некоторая инверсия стопы возможна из-за действий передней большеберцовой мышцы, но потеря сухожилия задней большеберцовой мышцы приведет к вывернутому плоскостопию из-за неспособности для поддержания медиальной дуги.Эта потеря также может привести к вальгусной деформации и нарушению походки, при которых требуется хирургическое восстановление и восстановление сухожилия задней большеберцовой мышцы.
Клиническая значимость
Недостаточность сухожилия задней большеберцовой мышцы (PTTI)
Сухожилие задней большеберцовой мышцы (TPT) может воспаляться и раздражаться из-за острой травмы, например, при падении, или из-за чрезмерного использования во время занятий спортом с высокой нагрузкой, например, баскетболом, теннисом , или футбол.Острые хронические приступы рецидивирующего тендинита распространяют тендинопатический каскад, который может привести к недостаточности сухожилия задней большеберцовой кости (PTTI).
Патофизиология, лежащая в основе PTTI, влечет за собой прогрессирующую потерю медиальной продольной дуги, что снижает ее способность к динамической стабилизации стопы. Более поздние стадии PTTI и коллапса свода стопы в конечном итоге приводят к истощению статических стабилизаторов задней части стопы, в том числе к нарушению целостности связочного комплекса (надземедиальная пяточно-ладьевидная связка), подошвенной фасции и поддерживающих структур подошвенных связок.[13] PTTI является наиболее частой причиной приобретенной у взрослых деформации плоскостопия (AFFD).
Пациенты часто обращаются вторично по отношению к боли и прогрессирующей дисфункции. При осмотре стопы выделяется спектр от гибких (ранних) до жестких (конечная стадия, дегенеративные) деформации. Пациента следует наблюдать клинически при нормальной позе походки, а также статически и динамически. Пациента просят встать во время обследования, и, если смотреть со спины, обследующий может заметить «знак слишком большого количества пальцев», относящийся к боковому отклонению пальцев стопы относительно заднего отдела стопы.Спектр деформации стопы PTTI и характерные позы можно разделить на следующие категории:
- Pes planus
- Вальгусная задняя часть стопы
- Варус передней части стопы
- Отведение передней части стопы
Синдром компартмента
Синдром острого компартмента (ОКС)
Синдром острого компартмента (ОКС) возникает вторично по отношению к травматическим (например, переломы), ятрогенным (например, внешние источники сжатия гипса / повязки) или сопутствующим медицинским заболеваниям условия (например,г., нарушения свертываемости крови). Независимо от лежащей в основе этиологии ОКС развивается, когда давление костно-фасциального компартмента повышается до уровня, который приводит к снижению перфузии мышцы (ов) в определенном компартменте, потенциально приводя к необратимому повреждению мышц и нервов. [14] ОКС может возникнуть в любой области, где фасция окружает скелетную мышцу. [15] Пациенты с ОКС чаще всего демонстрируют непропорциональную боль во время обследования. Исключения из этого общего представления включают:
- Пациенты с политравмой
- Интубированные / седативные пациенты
- Пациенты педиатрического профиля
Эти исключения требуют повышенного клинического подозрения, и требуется немедленное клиническое внимание для определения диагноза и ускорения принятия решения о продолжении хирургического вмешательства.Результаты классического обследования включают:
- Боль при пассивном растяжении.
- Наиболее чувствительная находка до начала ишемии
- Парестезия
- Слабость мотора
- Может быть незаметным и трудным для восприятия, особенно в условиях травмы
- Пальпируемый отек
- Периферийные импульсы с уменьшением или отсутствием
- Отсутствие пульса часто является поздним обнаружением и часто приводит к неизбежной ампутации
ОКС голени, специально изолированное от заднего отдела, приводит к вышеупомянутым клиническим проявлениям, включая двигательную слабость / неспособность подошвенного сгиба стопы, а также слабость сгибания пальца стопы и инверсии стопы.Будет потеря чувствительности в боковой части ноги и стопы из-за сжатия икроножного нерва, а также потеря чувствительности вдоль подошвенной поверхности стопы и пальцев ног из-за ишемии большеберцового нерва.
Диагностика компартмент-синдрома до возникновения тяжелой ишемии и некроза необходима для предотвращения неблагоприятных исходов. Клинический диагноз у пациента с сохранным психическим статусом часто ставится только на основании физического обследования. Лечение заключается в экстренной фасциотомии пораженных отделов.[16]
Синдром хронической нагрузки (CECS)
CECS клинически отличается от ACS и является диагностическим критерием у спортсменов, у которых возникает боль в ноге, часто связанная с упражнениями на выносливость, включая спортивные мероприятия и программы тренировок. Считается, что CECS возникает вторично по отношению к повышенному внутримышечному давлению в определенном отделе (ах), связанном с упражнениями и активностью. Однако, в отличие от ACS, CECS встречается в широком спектре преходящей ишемии с прогрессирующей нейроваскулярной дисфункцией или без нее.[17] CECS в голени чаще всего поражает передний и латеральный отделы, за которыми следуют задние отделы (поверхностные примерно в 1–3% и глубокие задние в 3–10%). [18]
Синдром тарзального канала
Синдром тарзального канала возникает в результате сдавления большеберцового нерва в тарзальном туннеле. Большеберцовый нерв проходит снизу через задний отдел голени по задней поверхности задней большеберцовой мышцы. Он следует за сухожилием задней большеберцовой мышцы кзади от медиальной лодыжки через туннель предплюсны.Этот отсек узкий, и повышенная компрессия повлияет на сухожилия и большеберцовый нерв. Сдавление нерва может быть вызвано фиброзом, кистой ганглия, остеохондромой, травмой, растяжением связок голеностопного сустава, ожирением, тесной обувью или другими причинами.
Симптомы аналогичны симптомам запястного канала запястья со срединным нервом. Симптомы включают жжение, онемение, покалывание и слабость подошвенных мышц стопы и пальцев ног. Боль усиливается при длительном использовании, например при стоянии, активности и движении через запястный канал.Признак Тинеля может быть вызван перкуссией большеберцового нерва, а положительным признаком является боль, онемение или покалывание вдоль распределения нерва.
Лечение может включать неинвазивные модификации, такие как потеря веса, изменение повседневных привычек, смена обуви на ортопедические, НПВП и остеопатические манипуляции. При декомпрессии большеберцового нерва возможно хирургическое вмешательство, которое включает манипуляции с удерживателем сгибателя, покрывающим тарзальный канал [19].
(Щелкните изображение, чтобы увеличить)
Задние мышцы голени, подколенная мышца, задняя большеберцовая мышца, длинная малоберцовая мышца, длинный сгибатель пальцев, длинный сгибатель большого пальца стопы, большая малоберцовая мышца, бедренная кость
Предоставлено анатомическими пластинами Грея
(Щелкните изображение, чтобы увеличить)
Слизистые оболочки сухожилий вокруг щиколотки; Медиальный аспект, наружная часть большого пальца стопы, длинный сгибатель пальцев, передняя и задняя большеберцовая мышца, длинный сгибатель большого пальца стопы, подошва, пяточное сухожилие
Предоставлено анатомическими пластинами Грея
Задняя поверхность — обзор
Обзор анатомии глаза
Функция глаза — обеспечивать зрение.Вкратце, изображения видны, когда отраженные или испускаемые от объекта световые лучи фокусируются роговицей и хрусталиком и преобразуются фотохимическими рецепторами в сетчатке в электрические нервные импульсы, которые передаются в зрительную кору головного мозга, где сложные, многосторонние слой нейронной обработки создает восприятие изображения. Нервные импульсы от сетчатки не являются пиксельным представлением, а представляют собой сложный набор данных, включая форму, движение и закодированную информацию, которая собирается в зрительной коре.
Глаз представляет собой примерно сферу диаметром от 23 до 26 мм. Осевая длина глазного яблока — это длина от вершины роговицы до сетчатки у макулы. Глаз находится в орбите или глазнице внутри черепа. В орбите глазное яблоко прикреплено к шести мышцам для движения и окружено подушкой жира. Капсула Тенона — это слой соединительной ткани, который охватывает глазное яблоко и мышцы, простираясь до задней части орбиты.Зрительный нерв переносит несколько миллионов нервных волокон от их клеточных тел в сетчатке к первой точке соединения в головном мозге, известной как латеральное коленчатое тело. Внешняя защитная ткань глазного яблока — это склера, «белая» непрозрачная коллагеновая стенка глаза. Толщина склеры варьируется в зависимости от местоположения глазного яблока и с возрастом, обычно от 0,4 мм до 1,3 мм. Склера — это соединительная ткань, которая защищает глазное яблоко, сохраняя его форму. Схематическое изображение поперечного сечения земного шара показано на рисунке II.5.9.1, а размеры окуляра приведены в таблице II.5.9.1.
РИСУНОК II.5.9.1. Схематическое изображение поперечного сечения глаза (www.99main.com/~charlief/Blindness.htm).
ТАБЛИЦА II.5.9.1. Приблизительные размеры глобуса и глазных структур
| Размер | Длина, толщина или диаметр (мм) |
|---|---|
| Осевая длина глазного яблока | 23–26 |
| Диаметр роговицы (от белого к белому) ) | 10.5–12,5 |
| Экваториальный диаметр | 23–26 |
| Глубина передней камеры (ACD) | 3–4 |
| Диаметр передней камеры | 12,0–12,5 | –11,7 |
| Диаметр естественного хрусталика | 9,0–10,2 |
| Толщина естественного хрусталика | 3,5–4,5 |
| Диаметр капсульного мешка после извлечения хрусталика | 9.2–10,5 |
| Толщина капсулы | 0,004–0,014 |
| Толщина сетчатки | 0,2–0,25 |
Свет входит в глаз через куполообразную роговицу, которая выполняет функцию окна глаза и глаза. доминирующая линза. Роговица — единственная прозрачная ткань в природе. Диаметр роговицы обычно составляет от 10,5 до 12,5 мм. Передняя поверхность роговицы обеспечивает большую часть рефракционного компонента глаза.Показатель преломления роговицы составляет примерно 1,34. Передняя поверхность роговицы вносит примерно 48 диоптрий (D) положительной силы в сторону схождения данного изображения на сетчатке. (Диоптрия — это единица измерения, которая описывает преломляющую силу линзы, определяемую как обратное фокусному расстоянию (f) линзы в метрах (D = 1 / f)).
Роговица состоит из пяти структурно различных слоев. Слоями от передней поверхности роговицы до задней поверхности являются эпителий, слой Боумена, строма, десцеметовая мембрана и эндотелий.Роговица обычно имеет толщину 500–600 микрон и не имеет сосудов. Самый внешний слой роговицы, эпителий, состоит из 5–6 слоев клеток толщиной около 50 микрон. Слой Боумена состоит из 10-15 микрон бесклеточного коллагена, отделяющего эпителий роговицы от клеточной стромы. Строма составляет примерно 90% толщины роговицы. Он состоит из внеклеточных коллагеновых волокон, клеток кератоцитов, которые вырабатывают и восстанавливают коллаген, и гликозаминогликанов, сложных химических веществ, разбросанных между коллагеновыми волокнами.Десцеметовая мембрана — это базальная мембрана эндотелия роговицы, выстилающая внутреннюю поверхность роговицы. Эндотелий роговицы представляет собой единый слой клеток. У человека эндотелий роговицы не восстанавливается. Расстояние от задней поверхности роговицы до передней поверхности естественного хрусталика называется глубиной передней камеры.
Эндотелий представляет собой физиологически неплотный слой, который позволяет воде, ионам и глюкозе проходить из водянистой влаги передней камеры в строму.Эндотелий имеет мембранные насосы, которые затем выбрасывают молекулы воды обратно в переднюю камеру, оставляя после себя питательные вещества, необходимые кератоцитам для поддержания здоровья роговицы. Этот механизм необходим для поддержания физиологии роговицы при отсутствии кровоснабжения, питающего все другие ткани тела. Прозрачность роговицы обусловлена: (1) высокоорганизованной и плотно упакованной коллагеновой структурой стромы; (2) относительное обезвоживание роговицы из-за эндотелиального насоса, предотвращающее осмотическое набухание стромы, ведущее к рассеянию света; (3) присутствие гликозаминогликанов, уменьшающих рассеяние света за счет заполнения промежутков между коллагеновыми волокнами; и (4) отсутствие кровеносных сосудов.
Радужная оболочка — это пигментированная васкуляризованная ткань. Радужная оболочка отвечает за регулирование количества света, попадающего на сетчатку, путем изменения зрачкового отверстия. Радужка отделяет переднюю камеру от задней. Цилиарное тело также представляет собой пигментированную васкуляризованную ткань. Цилиарное тело состоит из цилиарной мышцы и цилиарных отростков. Цилиарное тело выполняет две основные функции: (1) производство водянистой влаги; и (2) размещение, о чем будет сказано позже.Водянистая влага — это прозрачная жидкость, заполняющая переднюю камеру. Водяная жидкость образуется цилиарными отростками задней камеры глаза и обеспечивает питательными веществами хрусталик и роговицу, поскольку обе структуры не имеют прямого кровоснабжения. По составу водянистая жидкость в основном состоит из воды и похожа на плазму крови. Показатель преломления составляет примерно 1,34. Водяная жидкость перемещается вокруг хрусталика, через зрачок, омывает заднюю часть роговицы и стекает в канал Шлемма через трабекулярную сеть.Скорость потока водянистой влаги составляет примерно 2,4 мкл / мин. В упрощенном представлении внутриглазное давление (ВГД) глаза поддерживается за счет баланса скорости производства водянистой влаги цилиарными отростками и скорости дренажа через трабекулярную сеть. Нормальное ВГД обычно составляет 10–20 мм рт.
Естественный хрусталик находится в задней камере глаза и находится за радужной оболочкой и зрачком. Хрусталик соединен с цилиарным телом тонкими подвешивающими связками, известными как зонулы.Естественный хрусталик, цилиарное тело и зонулы являются критическими структурами в аккомодации. Аккомодация — это способность переключать фокус с удаленных на близкие объекты. С возрастом способность естественного хрусталика приспосабливаться снижается. Герман В. Гельмгольц описал аккомодационный механизм в 1855 году, и его теория сегодня общепринята, хотя другие теории аккомодации сохраняются. Вкратце, когда цилиарная мышца сокращается, зональные волокна расслабляют свое естественное состояние напряжения на периферии хрусталика, и это позволяет аккомодацию.Как известно из геометрии, форма с максимальным объемом для данной площади внешней поверхности представляет собой сферу. Когда напряжение зоны уменьшается, овальная форма линзы естественным образом приближается к сфере, создавая большую кривизну передней и задней поверхностей линзы. Таким образом, оптическая сила линзы увеличивается, что позволяет фокусировать объекты, расположенные ближе к глазу. Это будет обсуждаться более подробно в главе II.5.9B.
Естественный хрусталик окружен тонкой коллагеновой мембраной, называемой капсулой хрусталика (Рисунок II.5.9.2). Капсула представляет собой тонкую эластичную базальную мембрану. Толщина капсулы зависит от местоположения. Под передней капсулой и на экваторе хрусталика находится один слой эпителиальных клеток хрусталика. В естественном некатарактальном хрусталике на задней поверхности хрусталика нет клеток. Центр хрусталика состоит из ядра, окруженного клетками волокон хрусталика. Клетки волокна хрусталика синтезируют белки, кристаллины, которые отвечают за показатель преломления хрусталика.Показатель преломления линзы составляет примерно 1,42.
РИСУНОК II.5.9.2. Схематическое изображение естественного хрусталика.
(Bhat et al., 2001.)
Сетчатка покрывает примерно две трети внутренней стенки задней поверхности глаза (рисунок II.5.9.3). Самый внутренний слой сетчатки контактирует со стекловидным телом. Сосудистая сеть сетчатки обеспечивает кислород и питательные вещества внутреннему слою сетчатки. Сосудистая оболочка, самый внешний сосудистый слой за сетчаткой, снабжает кислородом и питательными веществами пигментный эпителий сетчатки и фоторецепторы.Слои сетчатки и сосудистой оболочки показаны на рисунке II.5.9.3. Рядом с пигментным эпителием сетчатки есть два типа фоторецепторов: палочки и колбочки. Колбочки сконцентрированы в макуле, центральной области сетчатки, а палочки преобладают в периферической области сетчатки. Колбочки отвечают за центральное зрение и дневное (фотопическое) зрение, тогда как палочки отвечают за периферическое и тусклое (скотопическое) зрение.
РИСУНОК II.5.9.3. Гистологический срез сетчатки и сосудистой оболочки (Colthurst et al., 2000), демонстрирующие 10 слоев от внешнего слоя до внутреннего: (A) пигментный эпителий сетчатки; (B) внешний и (C) внутренний сегменты фоторецепторов; (D) внешний ядерный слой; (E) внешний плексиформный слой; (F) внутренний ядерный слой; (G) внутренний плексиформный слой; (H) слой ганглиозных клеток; (I) слой нервных волокон; и (J) внутренняя ограничивающая мембрана.
|
Нога, щиколотка и стопа
Последнее обновление: 7 мая 2021 г.
Резюме
Нижняя конечность состоит из бедра, бедра, колена и подколенной ямки, а также голени (голени), голеностопного сустава, и стопа. Нога (голень) простирается от колена до щиколотки и содержит большеберцовую и малоберцовую кости. К предплюсневым костям относятся пяточная, таранная, кубовидная, ладьевидная кости, а также медиальная, средняя и латеральная клиновидные кости.Голеностопный сустав (голеностопный сустав) образован сочленением таранной кости с большеберцовой и малоберцовой костями. Таранная кость также соединяется с пяточной костью снизу, образуя подтаранный сустав, и с ладьевидной костью спереди, образуя таранно-ладьевидный сустав. Стопа состоит из 5 плюсневых костей, фаланг, плюснефаланговых (MTP) и межфаланговых (IP) суставов. Стопа имеет одну поперечную и две продольные арки, которые помогают распределять вес тела. Нога (голень) имеет передний, задний и латеральный отделы.Передний отдел (разгибатель), который иннервируется малоберцовым нервом, содержит мышцы, участвующие в тыльном сгибании голеностопного сустава и вывороте стопы. Задний отсек (отсек сгибателей), который иннервируется большеберцовым нервом, содержит мышцы, участвующие в подошвенном сгибании голеностопного сустава, инверсии стопы и сгибании колена. Боковой отсек (малоберцовый или малоберцовый), который иннервируется поверхностным малоберцовым нервом, содержит мышцы, участвующие в вывороте стопы и подошвенном сгибании голеностопного сустава.Собственные мышцы стопы отвечают за тонкие движения стопы, которые включают сгибание и разгибание в суставах MTP и IP, а также отведение и приведение пальцев ног. Нога, голеностопный сустав и стопа перфузируются передней и задней большеберцовой артерией, малоберцовой артерией и их ветвями. Они дренируются по поверхностным (большая подкожная вена, малая подкожная вена) и глубоким венам (передняя большеберцовая вена, задняя большеберцовая вена, малоберцовая вена).
Кости и суставы
Кости голени
Большеберцовая кость
Медиальная кость голени
- Важные ориентиры
- Мыщелки большеберцовой кости: горизонтальная верхняя поверхность большеберцовой кости с медиальными и боковыми впадинами, которые сочленяются с мыщелками бедренной кости
- Бугристость большеберцовой кости
- Вал: имеет 3 поверхности (переднюю, боковую и заднюю)
- Медиальная лодыжка: нижнемедиальная проекция дистального конца большеберцовой кости.
- Функция
- Несущая кость
- Сочленяется выше мыщелков бедренной кости, образуя коленный сустав
- Сочленяется с таранной костью, образуя часть голеностопного сустава
- Сочленяется с малоберцовой костью проксимально и дистально
- Место прикрепления мышц нижних конечностей
Малоберцовая кость
Боковая кость голени; без груза
- Важные достопримечательности
- Функция
- Сочленяется с таранной костью, образуя часть голеностопного сустава.
- Место прикрепления мышц нижних конечностей
Тибиофибулярные суставы
Межкостная перепонка голени
Волокнистая соединительная ткань, проходящая между медиальным краем малоберцовой кости и латеральным краем большеберцовой кости
Кости голеностопного сустава (предплюсневые кости)
Семь предплюсневых костей составляют голеностопный сустав
Голеностопный сустав
Кости и суставы стопы
Своды стопы
В стопе 3 дуги: две продольные и одна поперечная.
- Функция
- Распределить вес тела
- Действовать как пружины и амортизаторы при беге и ходьбе
- Клиническое значение
Фасция и ретинакула стопы
Мышцы
Мышцы ноги
- Мышцы ноги воздействуют на лодыжку, стопу и пальцы ног
- Глубокая фасция ноги разделяет эти мышцы на три части
Передний отдел нога (разгибатель)
Задний отсек голени (отсек сгибателей)
Боковой отдел ноги (малоберцовый или малоберцовый отдел)
Мышцы стопы
Сосудистая сеть
Тыльная сторона стопы
Артерия тыльной стороны стопы
Подошва стопы
Вены голени
[1]
Поверхностные вены
Поверхностные вены лежат в подкожной клетчатке.На голени две основные поверхностные вены:
Большая подкожная вена (БПВ)
- Происхождение: продолжение медиальной маргинальной вены стопы (медиальный конец дорсальной венозной дуги)
- Курс
- Прекращение: сафенофеморальное соединение (SFJ)
- Основные притоки
- Дренаж: переднемедиальная часть подошвы, голени и бедра
- Важные соотношения: подкожный нерв сопровождает БПВ ниже колена
- Клиническая значимость
Малая подкожная вена (SSV)
- Происхождение: продолжение латеральной маргинальной вены стопы (латеральный конец дорсальной венозной дуги)
- Курс:
- Окончание: подкожно-подколенное соединение (SPJ)
- Важные взаимосвязи: икроножный нерв сопровождает SSV на протяжении большей части его хода.

