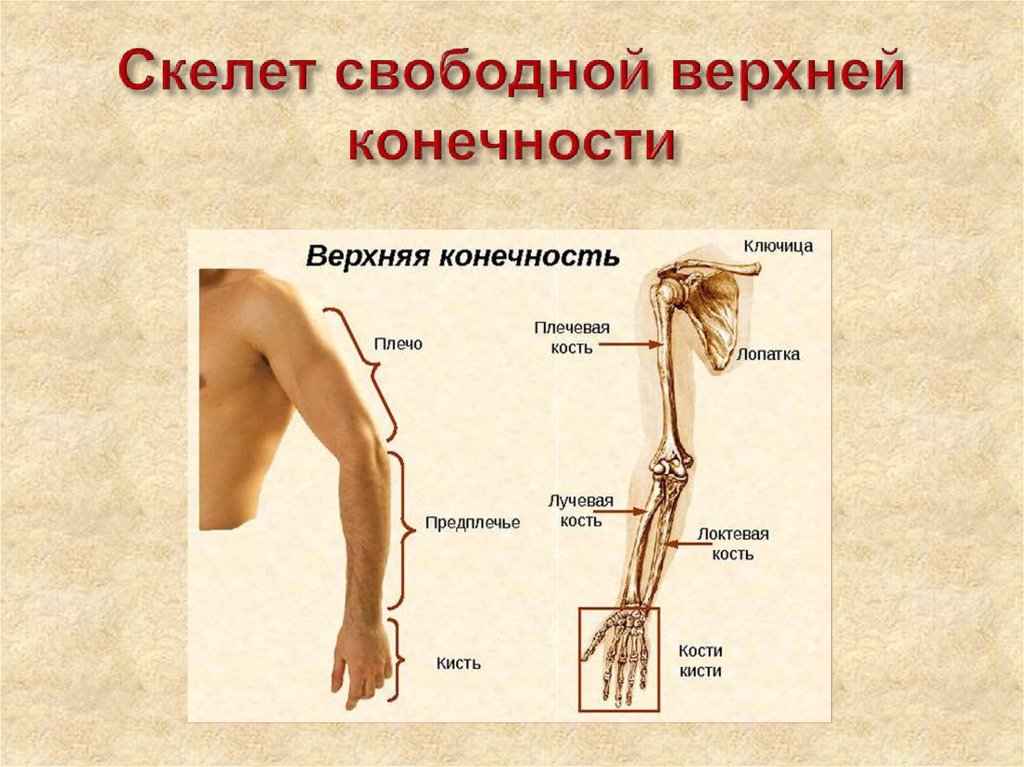
Верхние свободные конечности: Скелет верхней конечности
Скелет верхней конечности
Кости
верхней конечности представлены поясом
верхней конечности (кости лопатки и
ключицы) и скелетом свободной части
верхней конечности (плечевая, локтевая,
лучевая, предплюсневые, плюсневые кости
и фаланги пальцев).
Рис.
20. Скелет верхней конечности (вид
спереди):
1
— ключица;
2
— лопатка;
3
— плечевая кость;
4
— лучевая кость;
5
— локтевая кость;
6
— кости запястья;
7
— пястные кости;
8
— фаланги пальцев
Пояс
верхней конечности (cingulum membri superioris)
образован парными костями ключицы
(clavicula) (рис. 20, 21) и лопатки (scapula) (рис. 20,
22).
Ключица
представляет собой длинную трубчатую
кость S-образной формы. Верхняя поверхность
тела ключицы (corpus claviculae) гладкая, а нижняя
имеет шероховатости, к которым
прикрепляются связки, соединяющие
ключицу с клювовидным отростком лопатки
и с I ребром (рис. 21). Конец ключицы,
21). Конец ключицы,
сопрягающийся с рукояткой грудины,
называется грудинным (extremitas sternalis) (рис.
21), а противоположный, соединяющийся с
лопаткой, — акромиальным (extremitas
acromialis) (рис. 21). У грудинного конца тело
ключицы обращено выпуклостью вперед,
а у акромиального — назад.
Рис.
21. Ключица
А
— вид сверху; Б — вид снизу:
1
— акромиальный конец;
2
— тело;
3
— грудинный конец
Рис.
22. Лопатка
А
— вид спереди; Б — вид сзади;
В
— вид сбоку:
1
— клювовидный отросток;
2
— верхний край;
3
— верхний угол;
4
— акромион;
5
— суставная впадина;
6
— подлопаточная ямка;
7
— шейка лопатки;
8
— медиальный край;
9
— латеральный край;
10
— нижний угол;
11
— вырезка лопатки;
12
— надостная ямка;
13
— ость лопатки;
14
— подостная ямка
Лопатка
представляет собой плоскую кость
треугольной формы, несколько выгнутую
назад.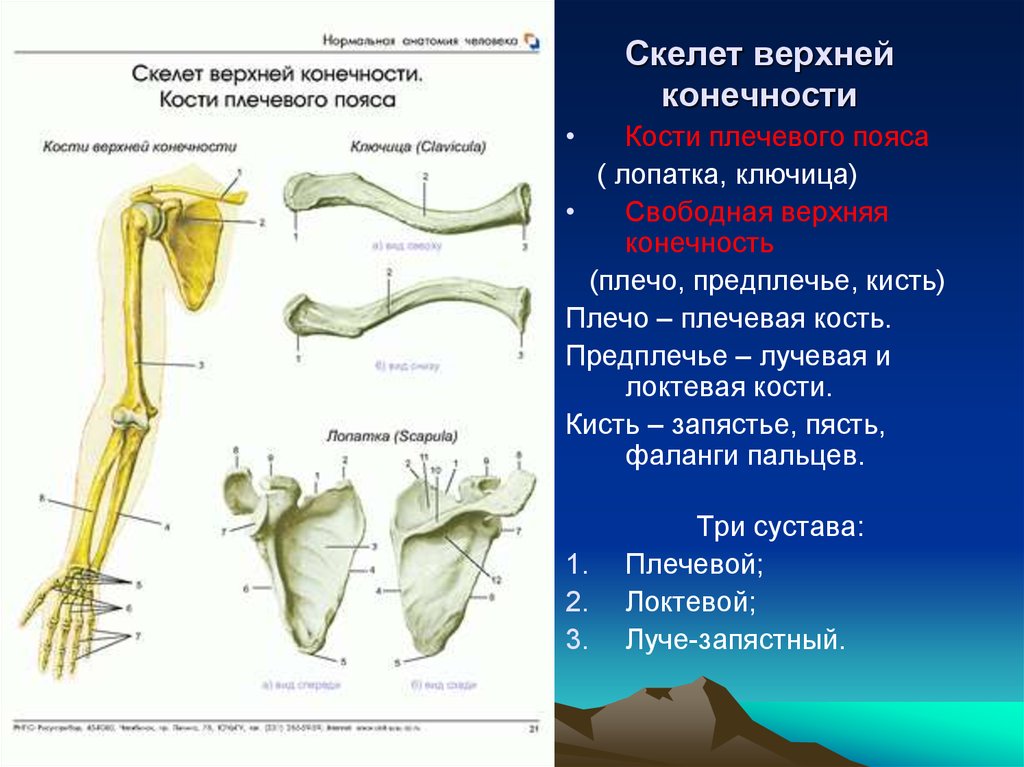 Передняя (вогнутая) по-верхность
Передняя (вогнутая) по-верхность
лопаточной кости прилегает на уровне
II–VII ребер к задней поверхности грудной
клетки, образуя подлопаточную ямку
(fossa subscapularis) (рис. 22). В подлопаточной
ямке прикреплена одноименная мышца.
Вертикальный медиальный край лопатки
(margo medialis) (рис. 22) обращен к позвоночнику.
Горизонтальный верхний край лопатки
(margo superior) (рис. 22) имеет вырезку лопатки
(incisura scapulae) (рис. 22), через которую проходит
короткая верхняя поперечная связка
лопатки.
Латеральный
угол лопатки, с которым сочленяется
верхний эпифиз плечевой кости,
заканчивается неглубокой суставной
впадиной (cavitas glenoidalis) (рис. 22), имеющей
овальную форму. По передней поверхности
суставная впадина отделяется от
подлопаточной ямки шейкой лопатки
(collum scapulae) (рис. 22). Выше шейки от верхнего
края лопатки отходит изогнутый клювовидный
отросток (processus coracoideus) (рис. 22), выступающий
над плечевым суставом спереди.
По
задней поверхности лопатки, почти
параллельно верхнему ее краю проходит
относительно высокий гребень, называемый
остью лопатки (spina scapulae) (рис.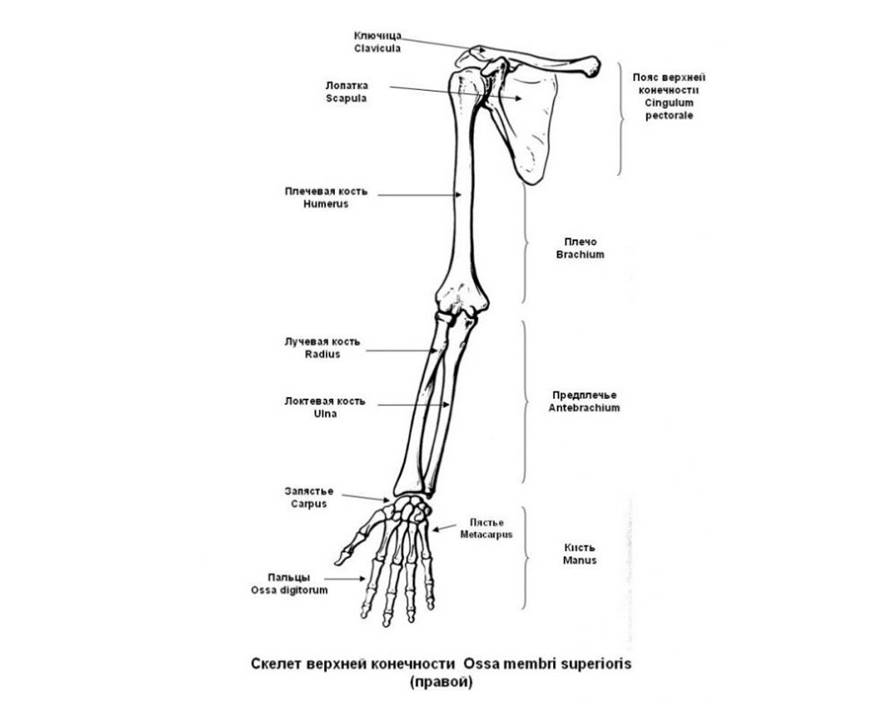 22). Над
22). Над
плечевым суставом ость образует широкий
отросток — акромион (acromion) (рис. 22),
который защищает сустав сверху и сзади.
Между
акромионом и клювовидным отростком
проходит широкая клювовидно-акромиальная
связка, защищающая плечевой сустав
сверху. Углубления на задней поверхности
лопатки, расположенные выше и ниже ости,
называются соответственно надостной
и подостной ямками и содержат одноименные
мышцы.
Кости верхней конечности
Скелет верхних конечностей состоит из плечевого пояса и скелета свободных верхних конечностей (рук). В состав плечевого пояса входят две пары костей – ключица и лопатка. К костям свободной верхней конечности относятся плечевая кость, кости
предплечья и кости кисти. Кости кисти в свою очередь подразделяются на кости запястья, пясти и фаланги пальцев.
Рис 6.1 Кости верхней конечности: 1 – акромиально–ключичное сочленение; 2 – плечевой сустав; 3 – локтевой сустав; 4 – лучевая кость; 5 – лучезапястный сустав; 6 – пястно–фаланговый сустав; 7 – проксимальный межфаланговый сустав; 8 – дистальный межфаланговый
сустав; 9 – фаланги пальцев; 10 – пястные кости; 11 – кости запястья; 12 – локтевая кость; 13 – плечевая кость; 14 – лопатка; 15 – ключица
Ключица (clavicula) – S–образно изогнутая парная кость, имеющая тело и два конца – грудинный и акромиальный. Грудинный конец утолщён и соединяется с рукояткой грудины. Акромиальный конец уплощён, соединяется с акромионом
Грудинный конец утолщён и соединяется с рукояткой грудины. Акромиальный конец уплощён, соединяется с акромионом
лопатки. Латеральная часть ключицы выпуклостью обращена назад, а медиальная – вперёд.
Лопатка (scapula) – плоская кость, на которой различают две поверхности (рёберная и дорсальная), три края (верхний, медиальный и латеральный) и три угла (латеральный, верхний и нижний). Латеральный угол утолщён, на нём имеется
суставная впадина для сочленения с плечевой костью. Выше суставной впадины располагается клювовидный отросток. Рёберная поверхность лопатки слегка вогнута и называется подлопаточной ямкой; от неё начинается одноимённая мышца. Дорсальная поверхность
лопатки разделена остью лопатки на две ямки – надостную и подостную, в которых лежат одноимённые мышцы. Ость лопатки заканчивается выступом – акромионом (плечевой отросток). На нём имеется суставная поверхность для сочленения с ключицей.
Плечевая кость (humerus) – длинная трубчатая кость, состоит из тела (диафиза) и двух концов (эпифизов).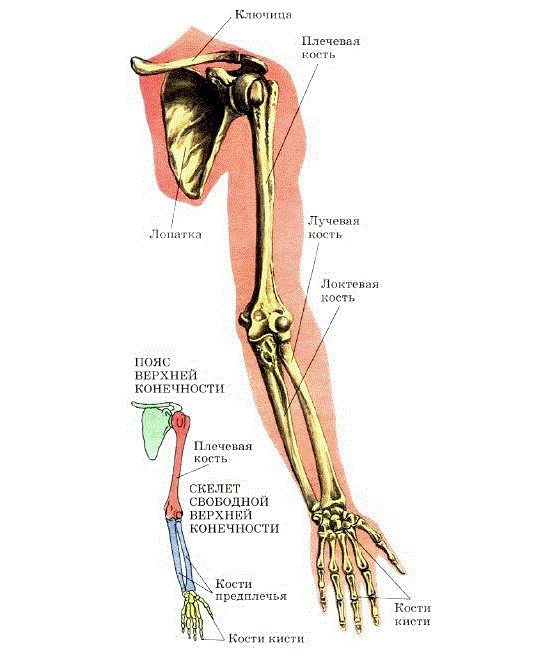 На проксимальном конце имеется головка, отделённая от остальной кости анатомической шейкой. Ниже анатомической шейки с наружной
На проксимальном конце имеется головка, отделённая от остальной кости анатомической шейкой. Ниже анатомической шейки с наружной
стороны расположены два возвышения: большой и малый бугорки, разделённые межбугорковой бороздой. Дистальнее бугорков находится слегка суженный участок кости – хирургическая шейка. Такое название обусловлено тем, что переломы кости происходят
чаще в этом месте.
Верхняя часть тела плечевой кости имеет цилиндрическую форму, а нижняя – трёхгранную. В средней трети тела плечевой кости сзади спирально проходит борозда лучевого нерва. Дистальный конец кости утолщён и носит название мыщелка плечевой кости.
По бокам он имеет выступы – медиальный и латеральный надмыщелки, а снизу расположены головка мыщелка плечевой кости для соединения с лучевой костью и блок плечевой кости для сочленения с локтевой костью. Над блоком спереди находится венечная
ямка, а сзади – более глубокая ямка локтевого отростка (в них заходят одноимённые отростки локтевой кости).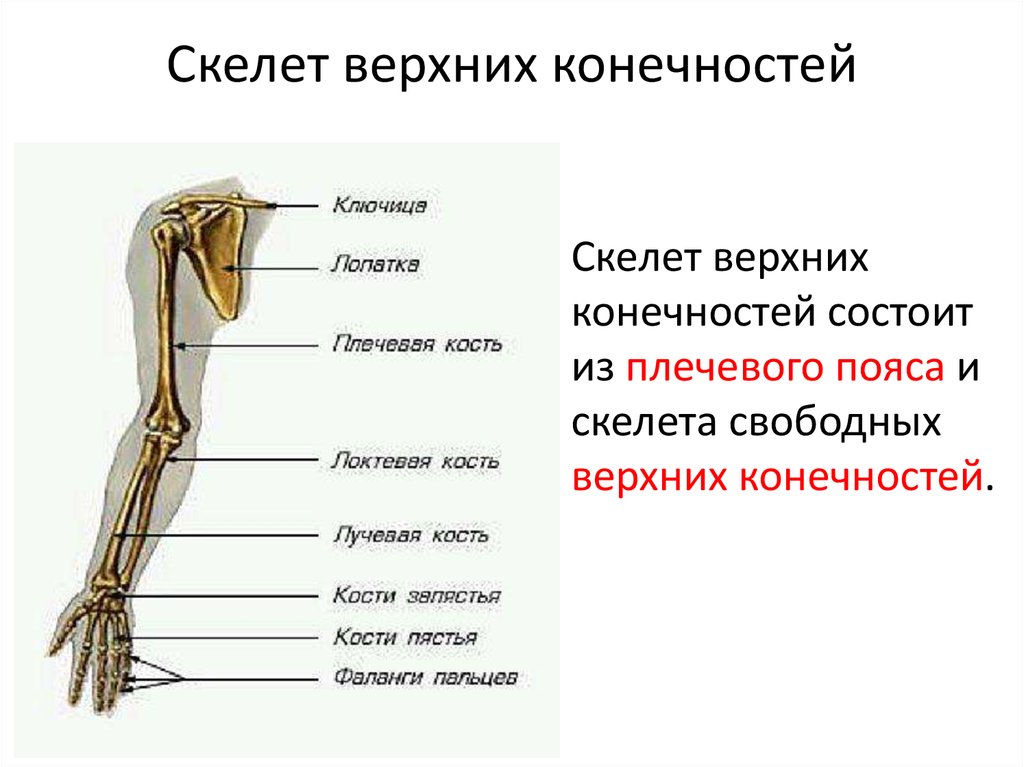
Кости предплечья: лучевая расположена латерально, локтевая занимает медиальное положение. Они относятся к длинным трубчатым костям.
Лучевая кость (radius) состоит из тела и двух концов. На проксимальном конце расположена головка, а на ней – суставная ямка, с помощью которой лучевая кость сочленяется с головкой мыщелка плечевой кости. На головке лучевой кости
имеется также суставная окружность для соединения с локтевой костью. Ниже головки находится шейка, а под ней – бугристость лучевой кости. На теле различают три поверхности и три края. Острый край обращён к такому же по форме краю локтевой кости
и называется межкостным. На дистальном расширенном конце лучевой кости имеются запястная суставная поверхность (для сочленения с проксимальным рядом костей запястья) и локтевая вырезка (для сочленения с локтевой костью). Снаружи на дистальном конце
расположен шиловидный отросток.
Локтевая кость (ulna) состоит из тела и двух концов. На утолщённом проксимальном конце имеются венечный и локтевой отростки; ими ограничена блоковидная вырезка. С латеральной стороны у основания венечного отростка находится лучевая
На утолщённом проксимальном конце имеются венечный и локтевой отростки; ими ограничена блоковидная вырезка. С латеральной стороны у основания венечного отростка находится лучевая
вырезка. Ниже венечного отростка имеется бугристость локтевой кости.
Тело кости трехгранной формы, и на нём различают три поверхности и три края. Дистальный конец образует головку локтевой кости. Поверхность головки, обращенная к лучевой кости, закруглена; на ней расположена суставная окружность для соединения с вырезкой
этой кости. С медиальной стороны от головки отходит вниз шиловидный отросток.
Кости кисти разделяются на кости запястья, пястные кости и фаланги (пальцев).
Кости запястья – ossa carpi (carpalia) расположены в два ряда. Проксимальный ряд составляют (в направлении от лучевой кости к локтевой) ладьевидная, полулунная, трёхгранная, гороховидная кости. Первые три дугообразно
изогнуты, образуют эллипсовидную поверхность для соединения с лучевой костью. Дистальный ряд образуют следующие кости: кость–трапеция, трапециевидная, головчатая и крючковидная.
Дистальный ряд образуют следующие кости: кость–трапеция, трапециевидная, головчатая и крючковидная.
Кости запястья лежат не в одной плоскости: с тыльной стороны они образуют выпуклость, а с ладонной – вогнутость в виде желоба – борозду запястья. Эта борозда углубляется медиально расположенной гороховидной костью и крючком крючковидной
кости, латерально – бугорком кости–трапеции.
Пястные кости в количестве пяти являются короткими трубчатыми костями. В каждой из них различают основание, тело и головку. Счёт костей ведётся со стороны большого пальца: I, II и т. д.
Фаланги пальцев относятся к трубчатым костям. Большой палец имеет две фаланги: проксимальную и дистальную. У каждого из остальных пальцев по три фаланги: проксимальная, средняя и дистальная. Каждая фаланга имеет основание, тело и головку.
Анатомия, плечо и верхняя конечность, структура и функция руки — StatPearls
Введение
Верхняя конечность или рука — это функциональная единица верхней части тела.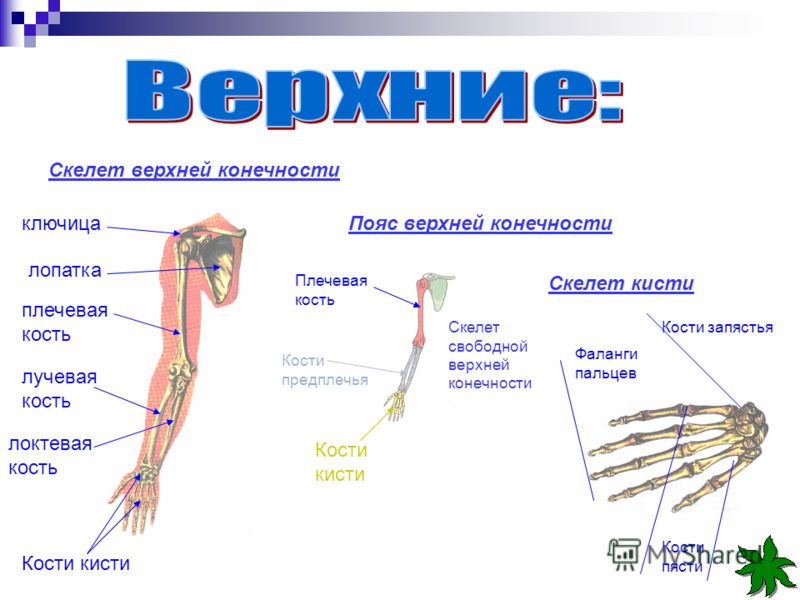 Он состоит из трех частей: плеча, предплечья и кисти. Он простирается от плечевого сустава до пальцев и содержит 30 костей. Он также состоит из множества нервов, кровеносных сосудов (артерий и вен) и мышц. Нервы руки снабжаются одним из двух основных нервных сплетений человеческого тела, плечевым сплетением.
Он состоит из трех частей: плеча, предплечья и кисти. Он простирается от плечевого сустава до пальцев и содержит 30 костей. Он также состоит из множества нервов, кровеносных сосудов (артерий и вен) и мышц. Нервы руки снабжаются одним из двух основных нервных сплетений человеческого тела, плечевым сплетением.
Структура и функция
Верхняя конечность начинается в плечевом суставе. Этот сустав обычно называют шарнирным соединением, хотя правильнее его называть шарнирным соединением. В отличие от тазобедренного сустава, другого шаровидного сустава тела, суставная впадина намного мельче. Это позволяет меньше ограничивать движения в суставе, но ставит под угрозу стабильность в процессе. Локтевой сустав многие называют шарнирным. Это отчасти верно, но не объясняет способность пронации и супинации предплечья в локтевом суставе. Сочленение головки лучевой кости и лучевой вырезки на локтевой кости позволяет это движение. Это создает так называемый «шарнирный» сустав, позволяющий перемещать одну кость по другой.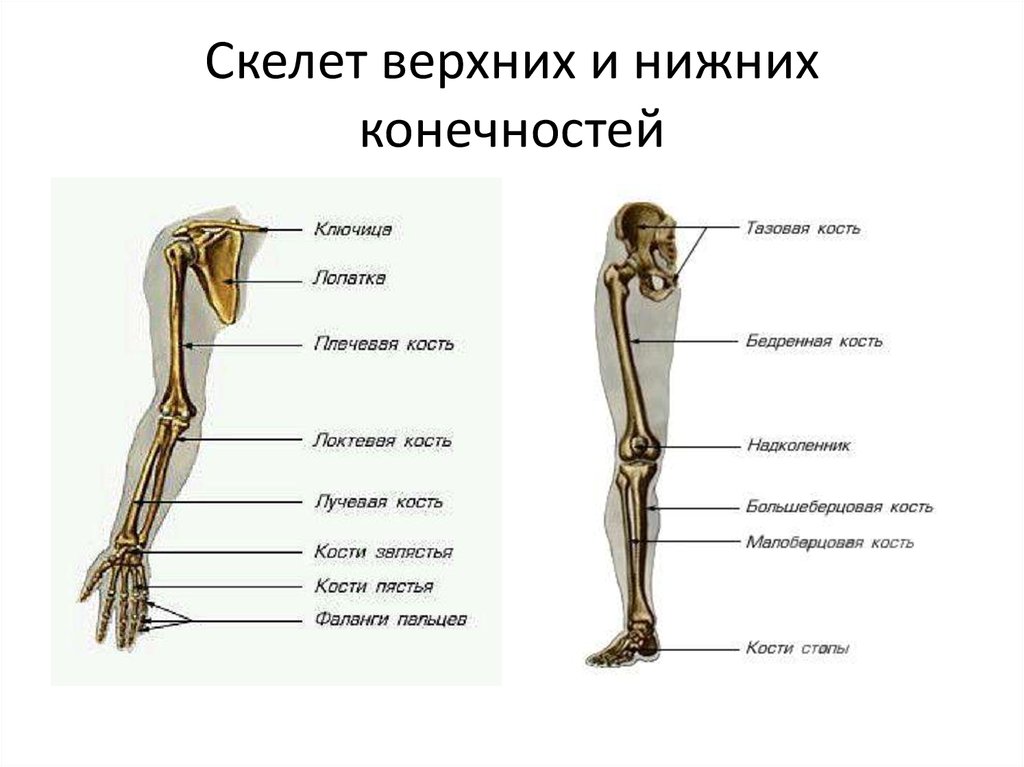 Лучезапястный сустав можно классифицировать как эллипсоидный или мыщелковый. Существуют также суставы костей запястья, которые именуются межзапястными суставами. Несмотря на то, что это синовиальные суставы, они не позволяют много двигаться. Межфаланговые суставы являются основными шарнирными суставами.[1][2][3]
Лучезапястный сустав можно классифицировать как эллипсоидный или мыщелковый. Существуют также суставы костей запястья, которые именуются межзапястными суставами. Несмотря на то, что это синовиальные суставы, они не позволяют много двигаться. Межфаланговые суставы являются основными шарнирными суставами.[1][2][3]
Эмбриология
На третьей неделе развития формируется трехслойный зародышевый диск. Различают три слоя: энтодерму, мезодерму и эктодерму. Хорда формируется из мезодермы, а покрывающая ее эктодерма становится нервной пластинкой. На четвертой неделе начинают формироваться зачатки верхних и нижних конечностей. Мышцы, кости, кровеносные и лимфатические сосуды формируются из мезодермы, тогда как периферические нервы представляют собой дифференцированные клетки нервного гребня.
В общей сложности тридцать костей составляют структуру верхней конечности. Они действуют как основа для работы мышц, кровеносных сосудов, нервов и лимфатических сосудов. В области плеча есть одна кость, плечевая кость.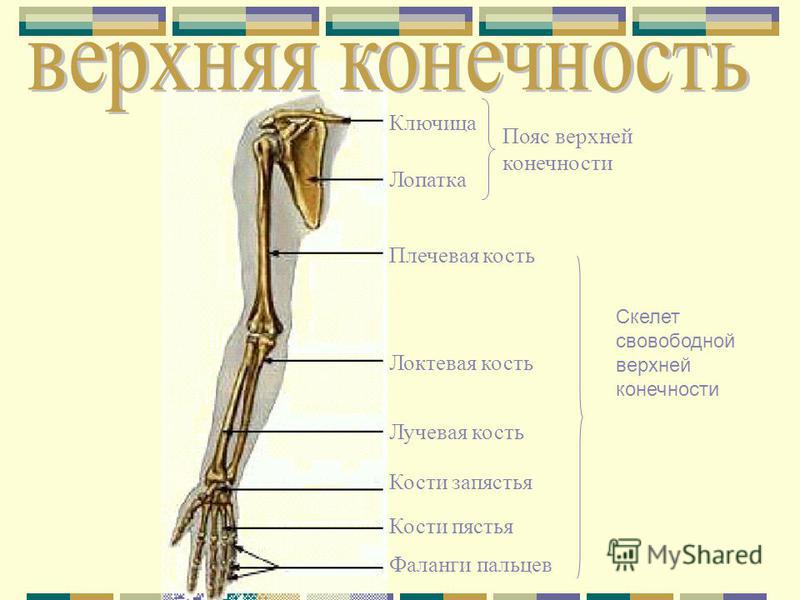 Предплечье состоит из двух костей, лучевой и локтевой. При изображении верхней конечности в стандартном анатомическом положении с обращенной вперед ладонью лучевая кость располагается латерально, а локтевая кость медиально. Однако, поскольку предплечье допускает вращение вокруг центральной оси, термины «лучевой» и «локтевой» обеспечивают лучшее описание при описании направления или местоположения в предплечье, запястье и кисти. Запястье и кисть содержат 27 костей. Есть восемь костей запястья, организованных в проксимальный и дистальный ряды. К проксимальным костям, от лучевой (со стороны большого пальца) до локтевой, относятся ладьевидная (ладьевидная), полулунная, трехгранная и гороховидная. От лучевого до локтевого дистальный ряд состоит из трапеции, трапециевидной, головчатой и крючковидной кости. Есть пять пястных костей, каждая из которых связана с группой фаланг. Есть также 14 фаланговых костей. У пальцев со второго по пятый есть проксимальная, промежуточная и дистальная фаланги, а у большого пальца есть только проксимальная и дистальная фаланги.
Предплечье состоит из двух костей, лучевой и локтевой. При изображении верхней конечности в стандартном анатомическом положении с обращенной вперед ладонью лучевая кость располагается латерально, а локтевая кость медиально. Однако, поскольку предплечье допускает вращение вокруг центральной оси, термины «лучевой» и «локтевой» обеспечивают лучшее описание при описании направления или местоположения в предплечье, запястье и кисти. Запястье и кисть содержат 27 костей. Есть восемь костей запястья, организованных в проксимальный и дистальный ряды. К проксимальным костям, от лучевой (со стороны большого пальца) до локтевой, относятся ладьевидная (ладьевидная), полулунная, трехгранная и гороховидная. От лучевого до локтевого дистальный ряд состоит из трапеции, трапециевидной, головчатой и крючковидной кости. Есть пять пястных костей, каждая из которых связана с группой фаланг. Есть также 14 фаланговых костей. У пальцев со второго по пятый есть проксимальная, промежуточная и дистальная фаланги, а у большого пальца есть только проксимальная и дистальная фаланги.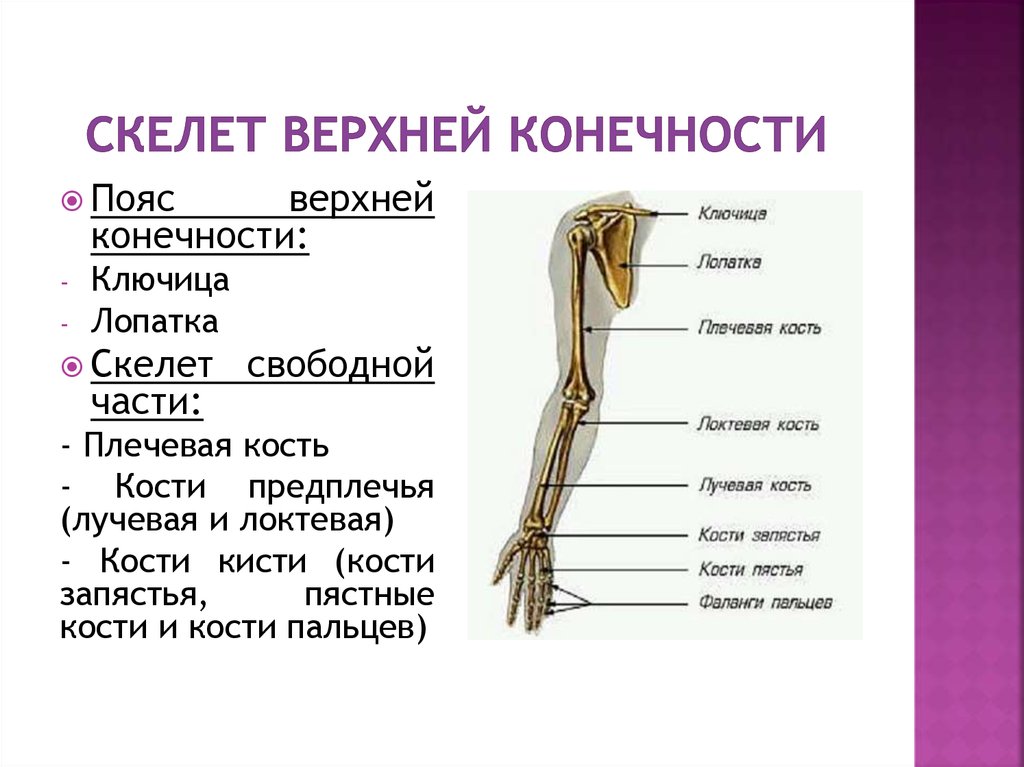 Хотя могут возникнуть многие повреждения костей, наиболее клинически значимыми являются повреждения плечевой и ладьевидной костей. Травмы шейки плечевой кости могут привести к повреждению подмышечного нерва. Переломы средней части диафиза повреждают лучевой нерв, а надмыщелковые переломы могут повреждать срединный нерв (распространенная мнемоника — «ARM»). Еще одной распространенной клинической патологией является травма ладьевидной кости. Это не только наиболее часто повреждаемая кость запястья, но и частое место аваскулярного некроза из-за ретроградного кровоснабжения. Это обычно происходит при падении на вытянутую руку (FOOSH).
Хотя могут возникнуть многие повреждения костей, наиболее клинически значимыми являются повреждения плечевой и ладьевидной костей. Травмы шейки плечевой кости могут привести к повреждению подмышечного нерва. Переломы средней части диафиза повреждают лучевой нерв, а надмыщелковые переломы могут повреждать срединный нерв (распространенная мнемоника — «ARM»). Еще одной распространенной клинической патологией является травма ладьевидной кости. Это не только наиболее часто повреждаемая кость запястья, но и частое место аваскулярного некроза из-за ретроградного кровоснабжения. Это обычно происходит при падении на вытянутую руку (FOOSH).
Кровоснабжение и лимфатическая система
Артериальное кровоснабжение верхней конечности начинается с подключичной артерии. Подключичная кость имеет сложный путь через подмышечную впадину, дважды меняя названия, прежде чем доберется до плеча. Когда она проходит одно ребро, она становится подмышечной артерией. В подмышечной впадине он проходит глубоко к малой грудной мышце по направлению к плечевой кости.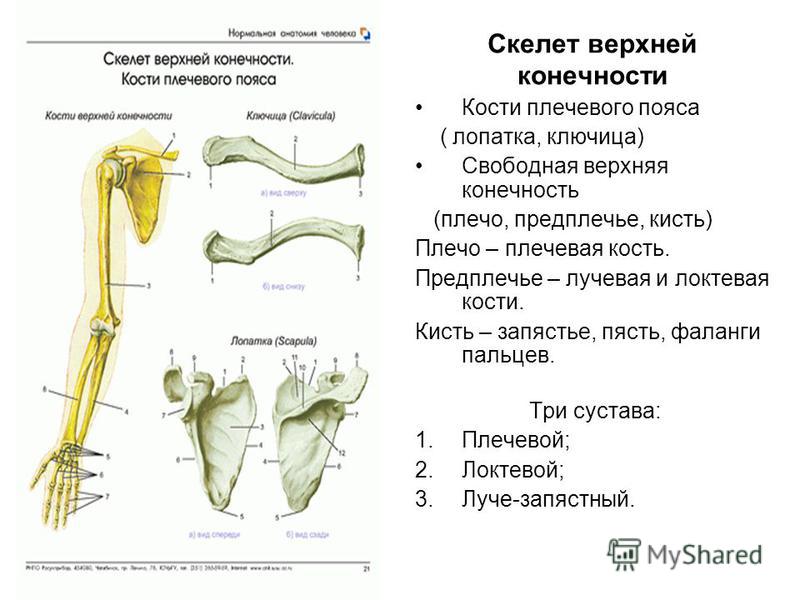 Она отдает переднюю и заднюю артерии, огибающие плечевую кость, а затем огибает головку плечевой кости кзади, давая начало ее самой большой ветви, подлопаточной артерии. Проходя через малую круглую артерию, она становится плечевой артерией. В этот момент от него отходят глубокие ветви, которые снабжают кровью глубокие структуры руки. Затем он проходит вдоль плечевой кости в лучевой борозде вместе с лучевым нервом. Когда он переходит в локтевой сустав, рядом со срединным нервом, он проходит глубоко к плечевой мышце и разделяется на 2 ветви: лучевую (латеральную ветвь) и локтевую (медиальную ветвь). Лучевая артерия проходит вниз по руке и кровоснабжает глубокую ладонную дугу, а локтевая артерия кровоснабжает поверхностную ладонную дугу. Из-за множества анастомозирующих артерий не так много клинических коррелятов с повреждением артерий верхней конечности.
Она отдает переднюю и заднюю артерии, огибающие плечевую кость, а затем огибает головку плечевой кости кзади, давая начало ее самой большой ветви, подлопаточной артерии. Проходя через малую круглую артерию, она становится плечевой артерией. В этот момент от него отходят глубокие ветви, которые снабжают кровью глубокие структуры руки. Затем он проходит вдоль плечевой кости в лучевой борозде вместе с лучевым нервом. Когда он переходит в локтевой сустав, рядом со срединным нервом, он проходит глубоко к плечевой мышце и разделяется на 2 ветви: лучевую (латеральную ветвь) и локтевую (медиальную ветвь). Лучевая артерия проходит вниз по руке и кровоснабжает глубокую ладонную дугу, а локтевая артерия кровоснабжает поверхностную ладонную дугу. Из-за множества анастомозирующих артерий не так много клинических коррелятов с повреждением артерий верхней конечности.
Венозный отток верхней конечности осуществляется через две крупные вены. Первая, базальная вена, образована лучевой и локтевой венами.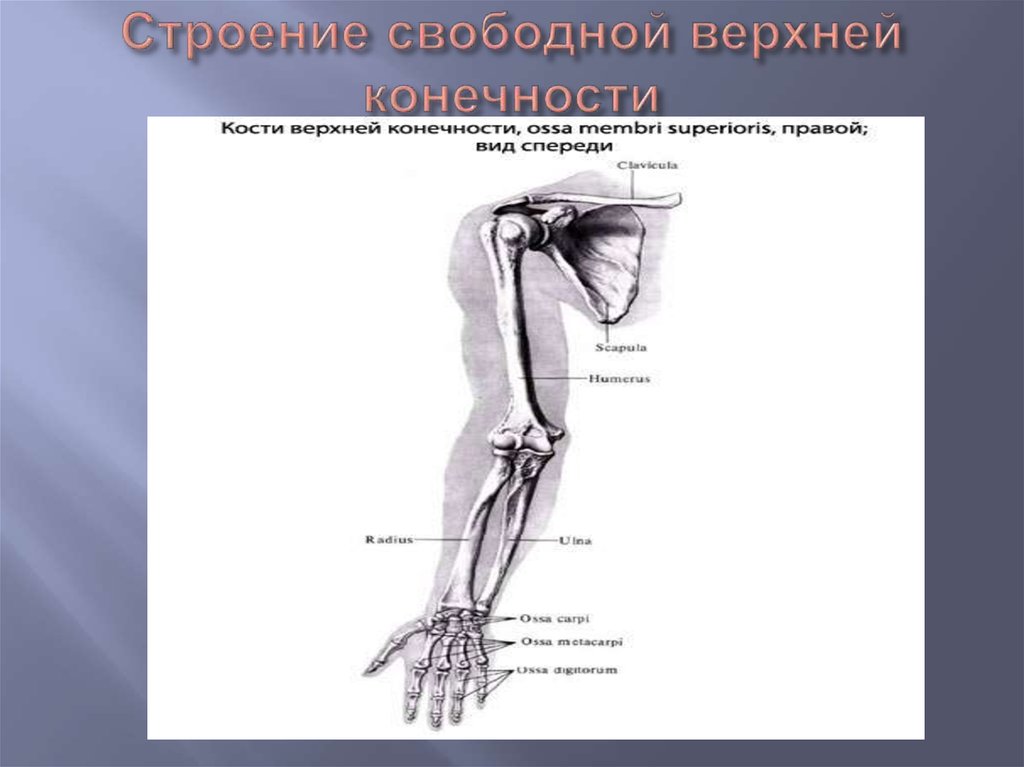 Она проходит вдоль медиальной стороны руки, где встречается с плечевыми венами, образуя подмышечную вену. Головная вена начинается вокруг кисти и пересекает переднебоковую область верхней конечности. В конечном итоге она проходит между грудными и дельтовидными мышцами, впадая в подмышечную вену. Срединная локтевая вена — это вена, которая обычно используется в качестве места венепункции. Это ветвь, соединяющая головную и базальную вену.
Она проходит вдоль медиальной стороны руки, где встречается с плечевыми венами, образуя подмышечную вену. Головная вена начинается вокруг кисти и пересекает переднебоковую область верхней конечности. В конечном итоге она проходит между грудными и дельтовидными мышцами, впадая в подмышечную вену. Срединная локтевая вена — это вена, которая обычно используется в качестве места венепункции. Это ветвь, соединяющая головную и базальную вену.
Нервы
Плечевое сплетение иннервирует все нервы верхней конечности. Он образован передними ветвями спинномозговых нервов на уровнях от С5 до Т1. Плечевое сплетение делится на пять отделов: корни, стволы, отделы, канатики и ветви. Корни, как указывалось ранее, от C5 до T1. Различают три ствола: верхний (С5 и С6), средний (С7) и нижний (С8 и Т1). Каждый шнур делится спереди или сзади, создавая таким образом переднее и заднее деление каждого. Они объединяются, чтобы сформировать шнуры. Задние отделы трех стволов объединяются, образуя задний канатик.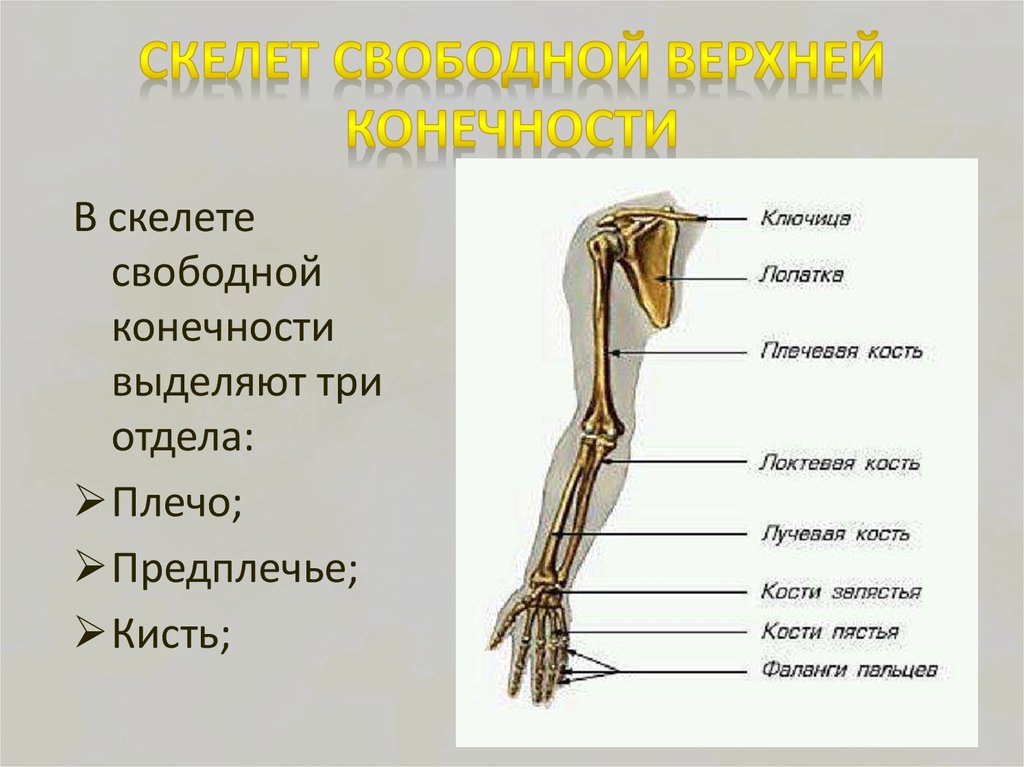 Передние отделы верхнего и среднего ствола объединяются, образуя латеральный пучок, а передний отдел нижнего ствола продолжается в виде медиального тяжа. Пять основных ветвей сплетения — это кожно-мышечный, подмышечный, срединный, лучевой и локтевой нервы. Латеральный пучок разделяется на половину срединного нерва и продолжается в виде мышечно-кожного нерва. Медиальный пучок также разделяется, отдавая другую половину срединного нерва, поскольку он продолжается как локтевой нерв. Задний канатик разделяется на подмышечный и лучевой нервы. Плечевое сплетение также иннервирует другие нервы, помимо пяти основных ветвей. Дорсальный лопаточный нерв отходит от нервного корешка С5, а длинный грудной нерв состоит из корешков от С5 до С7. Верхний ствол отдает надлопаточный нерв и нерв подключичной кости. Латеральный грудной нерв отходит от латерального пучка, а медиальный грудной нерв, а также медиальный кожный нерв руки и предплечья отходит от медиального пучка. Задний канатик также имеет отходящие от него 3 нерва: верхний и нижний подлопаточный и торакодорзальный нерв.
Передние отделы верхнего и среднего ствола объединяются, образуя латеральный пучок, а передний отдел нижнего ствола продолжается в виде медиального тяжа. Пять основных ветвей сплетения — это кожно-мышечный, подмышечный, срединный, лучевой и локтевой нервы. Латеральный пучок разделяется на половину срединного нерва и продолжается в виде мышечно-кожного нерва. Медиальный пучок также разделяется, отдавая другую половину срединного нерва, поскольку он продолжается как локтевой нерв. Задний канатик разделяется на подмышечный и лучевой нервы. Плечевое сплетение также иннервирует другие нервы, помимо пяти основных ветвей. Дорсальный лопаточный нерв отходит от нервного корешка С5, а длинный грудной нерв состоит из корешков от С5 до С7. Верхний ствол отдает надлопаточный нерв и нерв подключичной кости. Латеральный грудной нерв отходит от латерального пучка, а медиальный грудной нерв, а также медиальный кожный нерв руки и предплечья отходит от медиального пучка. Задний канатик также имеет отходящие от него 3 нерва: верхний и нижний подлопаточный и торакодорзальный нерв.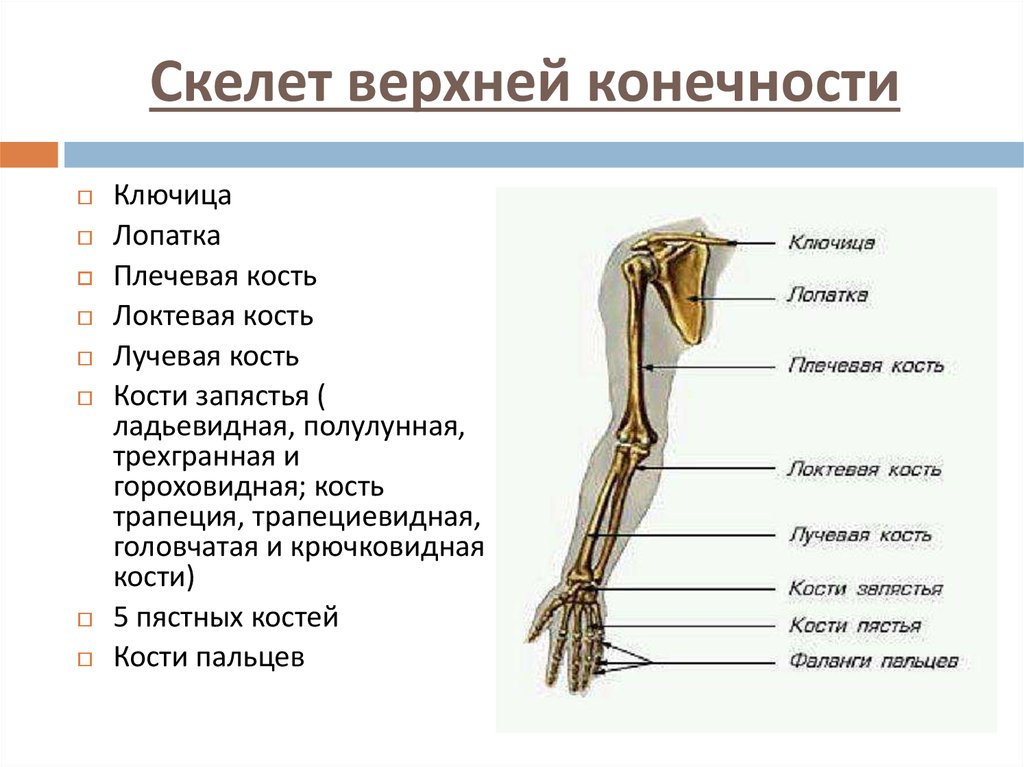 Клинические проблемы с плечевым сплетением иногда наблюдаются при родах. Паралич Эрба вызывается тракцией/разрывом верхней части туловища, что приводит к повреждению нервных корешков С5 и С6, и обычно связан с тракцией шеи младенца во время родов. Во время родов также наблюдается паралич Клюмпке, при котором вытяжение верхней конечности приводит к разрыву корешков C8 и T1, обычно с оттягиванием руки ребенка вверх при выходе из родовых путей. [6]
Клинические проблемы с плечевым сплетением иногда наблюдаются при родах. Паралич Эрба вызывается тракцией/разрывом верхней части туловища, что приводит к повреждению нервных корешков С5 и С6, и обычно связан с тракцией шеи младенца во время родов. Во время родов также наблюдается паралич Клюмпке, при котором вытяжение верхней конечности приводит к разрыву корешков C8 и T1, обычно с оттягиванием руки ребенка вверх при выходе из родовых путей. [6]
Нервные корешки от C5 до C7 иннервируют кожно-мышечный нерв. Двигаясь дистально вниз по плечу, он проникает в клювовидно-плечевую мышцу снизу вверх. Он проходит между двуглавой мышцей плеча и плечевой мышцей, в конечном итоге превращаясь в латеральный кожный нерв, когда проходит латеральнее сухожилия двуглавой мышцы. В целом он обеспечивает двигательную иннервацию трех мышц передней части руки, двуглавой мышцы плеча, плечевой и клювовидно-плечевой мышц, а также сенсорную иннервацию лучевой стороны предплечья. Хотя поражения этого нерва в клинической практике встречаются редко, они теоретически могут привести к ослаблению сгибания и супинации в локтевом суставе, хотя оно не будет отсутствовать из-за действия плечелучевой и супинаторной мышц.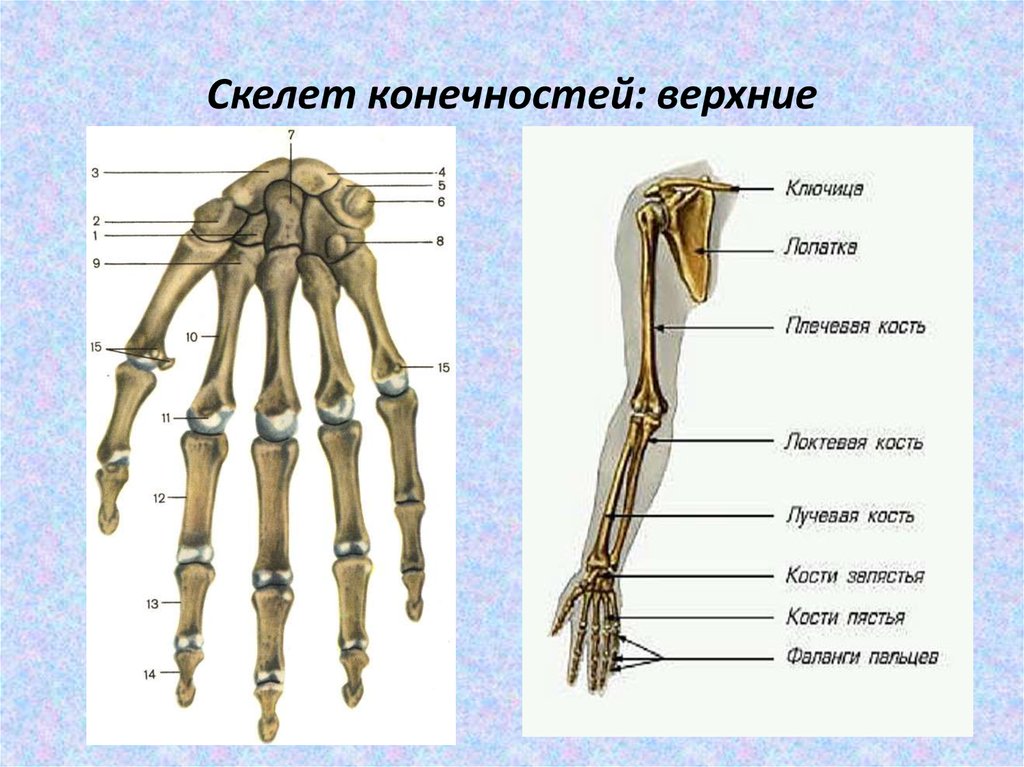 Также будет потеря чувствительности на лучевой стороне предплечья.
Также будет потеря чувствительности на лучевой стороне предплечья.
Нервные корешки С5 и С6 иннервируют подмышечный нерв. Проходя через подмышечную впадину, она проходит между подмышечной артерией сзади и подлопаточной мышцей спереди. Затем она выходит сзади через четырехугольное пространство в сопровождении задней огибающей плечевой артерии. Подмышечный нерв иннервирует дельтовидную мышцу, а также одну из четырех мышц-вращателей манжеты плеча, малую круглую мышцу. Он также обеспечивает сенсорную иннервацию через верхний латеральный кожный нерв руки. Подмышечный нерв обычно повреждается при травме плеча или вывихе плечевой кости. Травма приводит к нарушению отведения руки, атрофии дельтовидной мышцы и потере чувствительности в верхнем латеральном отделе руки.
Срединный нерв отходит от нервных корешков C6 через TI. Иннервирует мышцы-сгибатели передней поверхности предплечья. Основным исключением из этого правила является глубокий сгибатель пальцев, который является единственной мышцей в переднем отделе, иннервируемой локтевым нервом.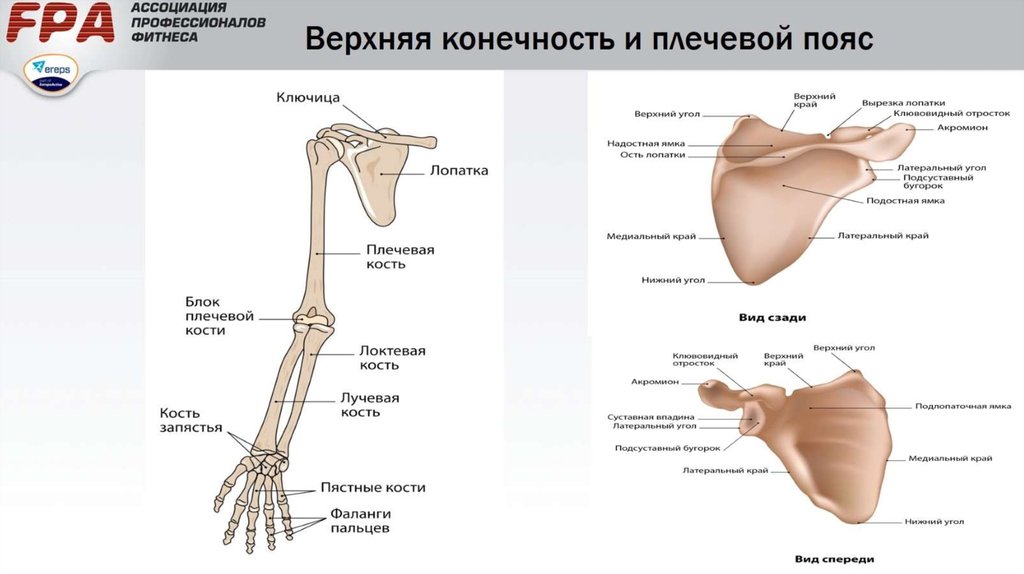 Срединный нерв проходит от подмышечной впадины вниз по передней части руки, латеральнее плечевой артерии. На полпути вниз по руке она пересекает артерию спереди и входит в переднюю часть предплечья через локтевую ямку. На предплечье нерв проходит между поверхностным сгибателем пальцев и глубокой мышцей, дающий начало двум ветвям: переднему межкостному нерву, который иннервирует глубокий отдел передней части предплечья, и ладонному кожному нерву, который иннервирует кожу над лучевой костью. поверхность ладони. Затем он продолжается дистально через запястный канал, где разделяется еще на две ветви: возвратную ветвь, которая иннервирует мышцы тенара, и ладонно-пальцевую ветвь, которая обеспечивает сенсорную иннервацию 3,5 пальцев лучевой кости и ладонной поверхности, а также двигательную иннервацию. к двум радиальным червеобразным. Сдавление срединного нерва в месте запястного канала удерживателем сгибателей вызывает синдром запястного канала. Эта патология проявляется покалыванием, болью и онемением в области распространения срединного нерва дистальнее запястья.
Срединный нерв проходит от подмышечной впадины вниз по передней части руки, латеральнее плечевой артерии. На полпути вниз по руке она пересекает артерию спереди и входит в переднюю часть предплечья через локтевую ямку. На предплечье нерв проходит между поверхностным сгибателем пальцев и глубокой мышцей, дающий начало двум ветвям: переднему межкостному нерву, который иннервирует глубокий отдел передней части предплечья, и ладонному кожному нерву, который иннервирует кожу над лучевой костью. поверхность ладони. Затем он продолжается дистально через запястный канал, где разделяется еще на две ветви: возвратную ветвь, которая иннервирует мышцы тенара, и ладонно-пальцевую ветвь, которая обеспечивает сенсорную иннервацию 3,5 пальцев лучевой кости и ладонной поверхности, а также двигательную иннервацию. к двум радиальным червеобразным. Сдавление срединного нерва в месте запястного канала удерживателем сгибателей вызывает синдром запястного канала. Эта патология проявляется покалыванием, болью и онемением в области распространения срединного нерва дистальнее запястья.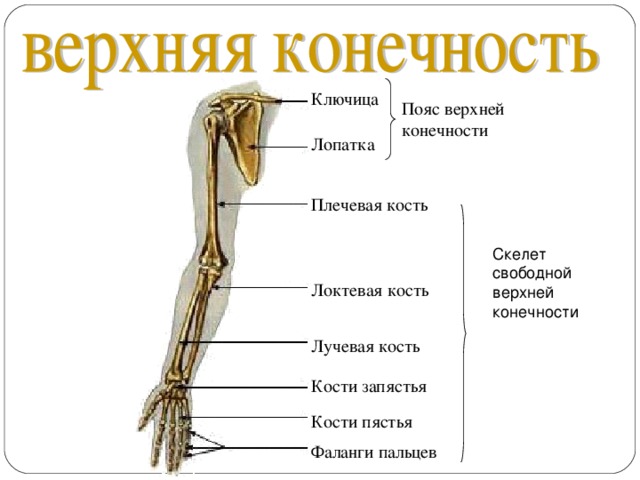 Это можно лечить, в большинстве случаев консервативно, шинированием запястья. Инъекции кортикостероидов также могут справиться с этим. В рефрактерных случаях может потребоваться хирургическая декомпрессия путем высвобождения удерживателя сгибателей, которую должен проводить опытный хирург-ортопед. Нерв также часто повреждается при травмах локтя и разрывах запястья.
Это можно лечить, в большинстве случаев консервативно, шинированием запястья. Инъекции кортикостероидов также могут справиться с этим. В рефрактерных случаях может потребоваться хирургическая декомпрессия путем высвобождения удерживателя сгибателей, которую должен проводить опытный хирург-ортопед. Нерв также часто повреждается при травмах локтя и разрывах запястья.
Лучевой нерв получает кровоснабжение от каждого корня плечевого сплетения, от C5 до TI. Начинается из подмышечной области и идет вместе с подмышечной артерией, отходящей кзади. Он проходит по задней поверхности плечевой кости в лучевой борозде. Затем он оборачивается сбоку вокруг руки, где встречается с плечевой артерией и проходит рядом с ней. Затем он проходит над латеральным надмыщелком, где разделяется на глубокую и поверхностную ветви. Глубокая ветвь обеспечивает двигательную иннервацию большинства мышц заднего отдела предплечья, а поверхностная ветвь обеспечивает сенсорную иннервацию задней поверхности кисти и пальцев. По ходу лучевого нерва вниз по руке он также обеспечивает иннервацию кожи через нижний латеральный кожный нерв руки, задний кожный нерв руки и задний кожный нерв предплечья, помимо поверхностной ветви. Лучевой нерв обычно повреждается при переломах середины диафиза плечевой кости, что приводит к дефициту моторики трехглавой мышцы и мышц-разгибателей предплечья и запястья.
По ходу лучевого нерва вниз по руке он также обеспечивает иннервацию кожи через нижний латеральный кожный нерв руки, задний кожный нерв руки и задний кожный нерв предплечья, помимо поверхностной ветви. Лучевой нерв обычно повреждается при переломах середины диафиза плечевой кости, что приводит к дефициту моторики трехглавой мышцы и мышц-разгибателей предплечья и запястья.
Локтевой нерв содержит волокна от спинномозговых корешков C8 и T1. Он проходит вниз по плечевой кости и над медиальным надмыщелком. Затем он пронизывает локтевой сгибатель запястья и уступает место трем ветвям на предплечье: мышечной ветви, ладонной и тыльной кожной ветвям. Направляясь вниз по предплечью, она иннервирует локтевую половину глубокого сгибателя пальцев и локтевой сгибатель запястья. Когда он пересекает запястье, он проходит поверхностно к удерживателю сгибателей, в кисть, где он иннервирует мышцы гипотенара, две локтевые червеобразные мышцы и межкостную мышцу. Отходящие кожные ветви также обеспечивают чувствительность локтевой 1/5 пальца.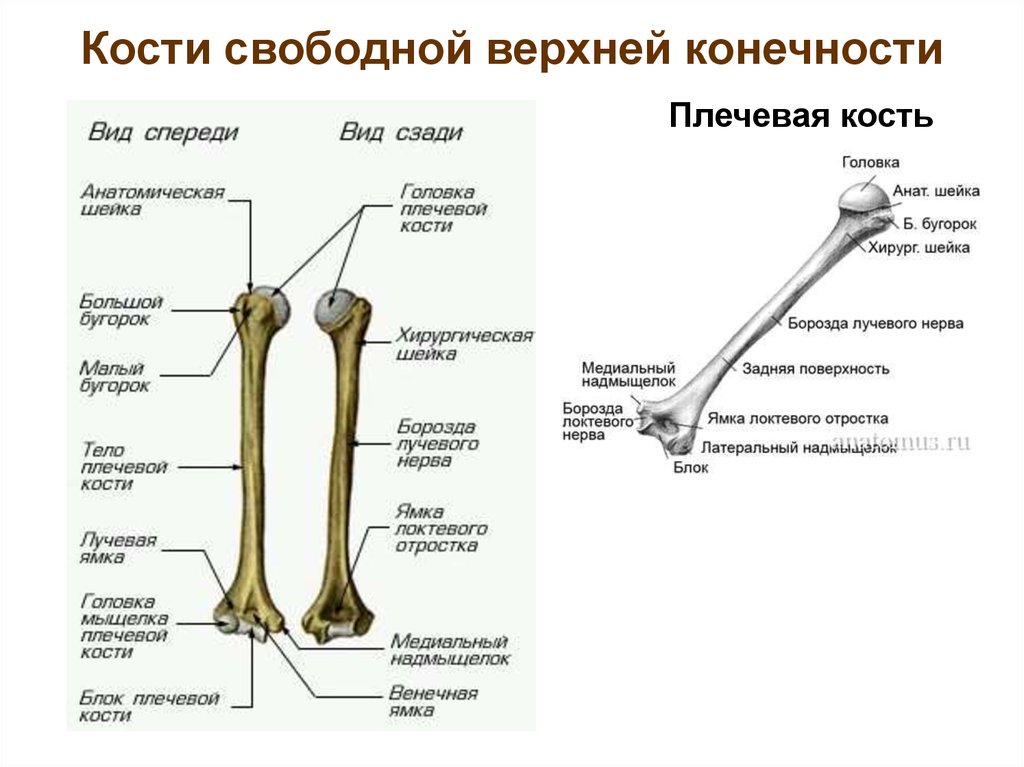 Локтевой нерв чаще всего повреждается в локтевом суставе, хотя повреждение также может быть результатом разрывов запястья. Это также распространенный паралич нерва, наблюдаемый у велосипедистов, потому что локтевой нерв сдавливается, когда он проходит через канал Гийона. Существуют различные проявления повреждения локтевого нерва, в зависимости от локализации повреждения.
Локтевой нерв чаще всего повреждается в локтевом суставе, хотя повреждение также может быть результатом разрывов запястья. Это также распространенный паралич нерва, наблюдаемый у велосипедистов, потому что локтевой нерв сдавливается, когда он проходит через канал Гийона. Существуют различные проявления повреждения локтевого нерва, в зависимости от локализации повреждения.
Мышцы
Мускулатура верхней конечности довольно обширна, намного больше, чем нижняя конечность. Плечо содержит три мышцы в переднем отделе. Длинная и короткая головки двуглавой мышцы плеча расположены выше, а клювовидно-плечевая и плечевая мышцы — глубоко по отношению к двуглавой мышце. Задний отдел содержит только одну мышцу, трехглавую мышцу плеча. Предплечье состоит из 20 мышц, разделенных на пять отделов. Разрыв сухожилия двуглавой мышцы плеча является распространенной патологией, наблюдаемой при сгибании в локтевом суставе. Пациенты обычно обращаются с выпуклостью в передней части руки, иногда называемой «симптом Попая», после того, как услышали громкий хлопок во время травмы.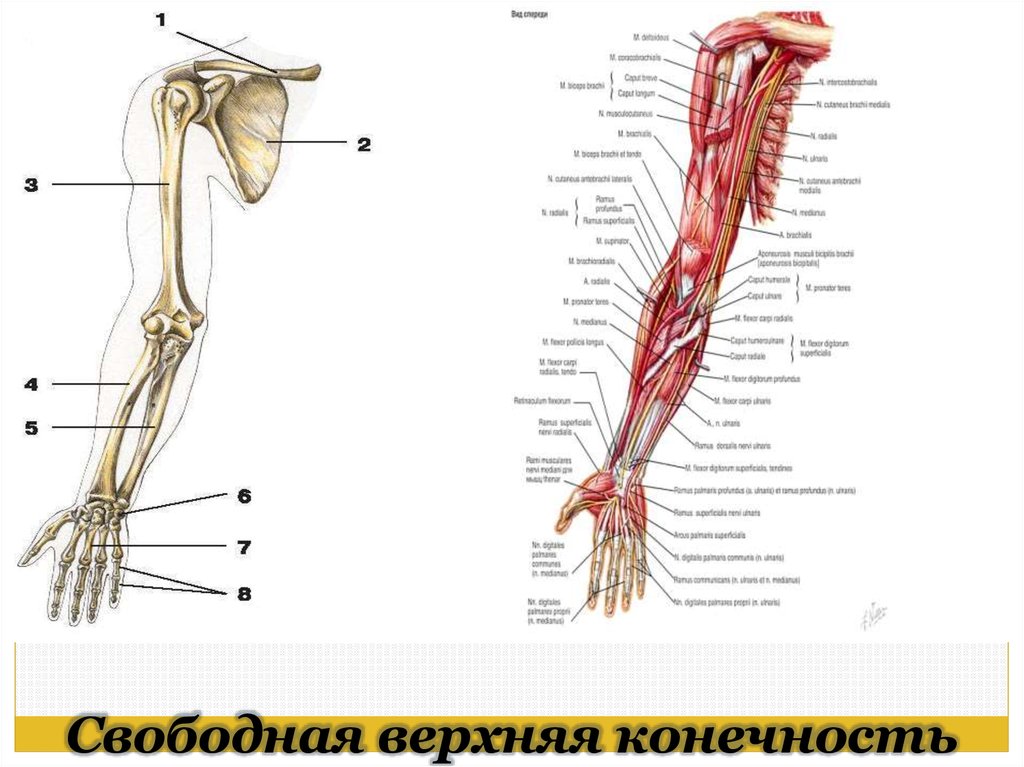
Передняя часть предплечья состоит из четырех мышц поверхностной группы: лучевого сгибателя запястья, локтевого сгибателя запястья, длинной ладонной мышцы и круглого пронатора. Единственная мышца в промежуточном / среднем отделе — это поверхностный сгибатель пальцев. Глубокий слой переднего отдела содержит три мышцы: глубокий сгибатель пальцев, длинный сгибатель большого пальца и квадратный пронатор. Эти мышцы состоят в основном из мышц-сгибателей и мышц-пронаторов, а большинство поверхностных мышц отходят от общего сухожилия сгибателей на медиальном надмыщелке плечевой кости. Чрезмерное использование поверхностных мышц-сгибателей может привести к синдрому, известному как медиальный эпикондилит, который иногда называют «локтем гольфиста». Повторяющаяся пронация/сгибание приводит к боли возле медиального надмыщелка, которая усиливается по мере использования.
Задняя часть предплечья разделена на два отдела, поверхностный и глубокий, с семью и пятью мышцами соответственно.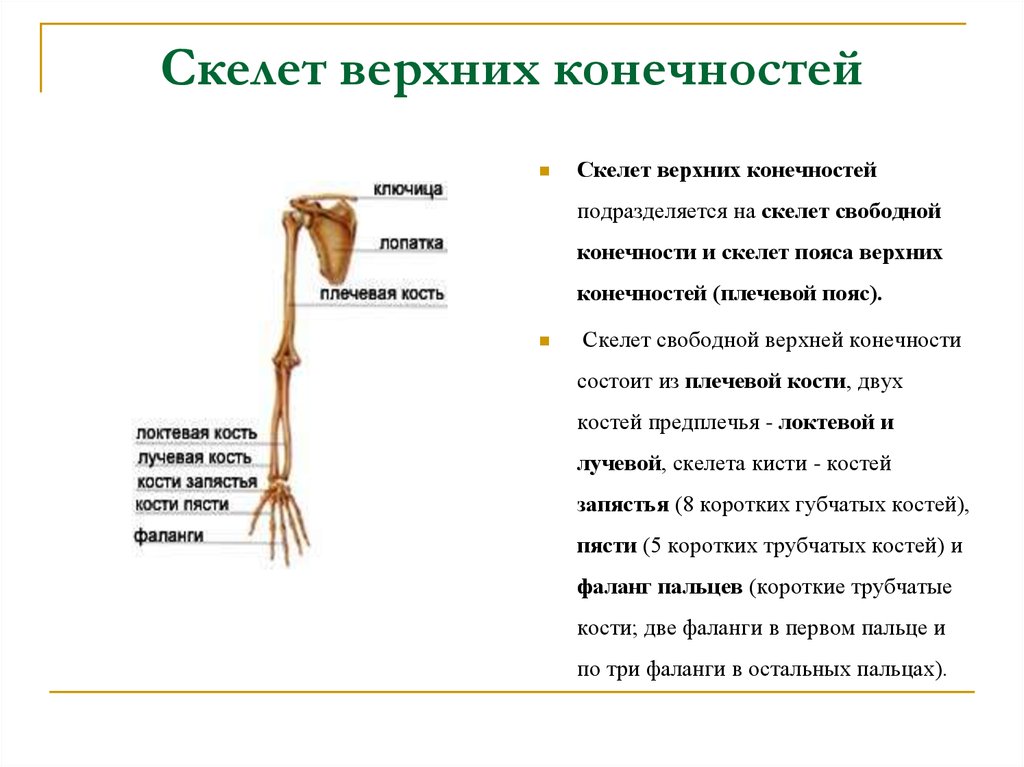 Поверхностный отдел состоит из локтевой, плечелучевой, длинного и короткого лучевых разгибателей запястья, локтевого разгибателя запястья, разгибателя пальцев и минимального разгибателя пальцев. Глубокий отдел содержит длинный отводящий большой палец, указательный разгибатель, длинный и короткий разгибатель большого пальца и супинатор. Как и в случае с передним поверхностным отделом, большинство поверхностных мышц заднего отдела отходят от общего сухожилия разгибателя; на этот раз от латерального надмыщелка. Основными действиями мышц задней поверхности предплечья являются разгибание и супинация. Как и сгибатели в переднем отделе, поверхностный разгибатель также может страдать от чрезмерной нагрузки. Этот синдром называют теннисным локтем или латеральным эпикондилитом.
Поверхностный отдел состоит из локтевой, плечелучевой, длинного и короткого лучевых разгибателей запястья, локтевого разгибателя запястья, разгибателя пальцев и минимального разгибателя пальцев. Глубокий отдел содержит длинный отводящий большой палец, указательный разгибатель, длинный и короткий разгибатель большого пальца и супинатор. Как и в случае с передним поверхностным отделом, большинство поверхностных мышц заднего отдела отходят от общего сухожилия разгибателя; на этот раз от латерального надмыщелка. Основными действиями мышц задней поверхности предплечья являются разгибание и супинация. Как и сгибатели в переднем отделе, поверхностный разгибатель также может страдать от чрезмерной нагрузки. Этот синдром называют теннисным локтем или латеральным эпикондилитом.
Мышцы кисти можно разделить на три группы: мышцы ладони, мышцы тенара и мышцы гипотенара. Мышцы тенара расположены на большом пальце и состоят из короткой отводящей мышцы большого пальца, короткого сгибателя большого пальца и противодействующей мышцы большого пальца.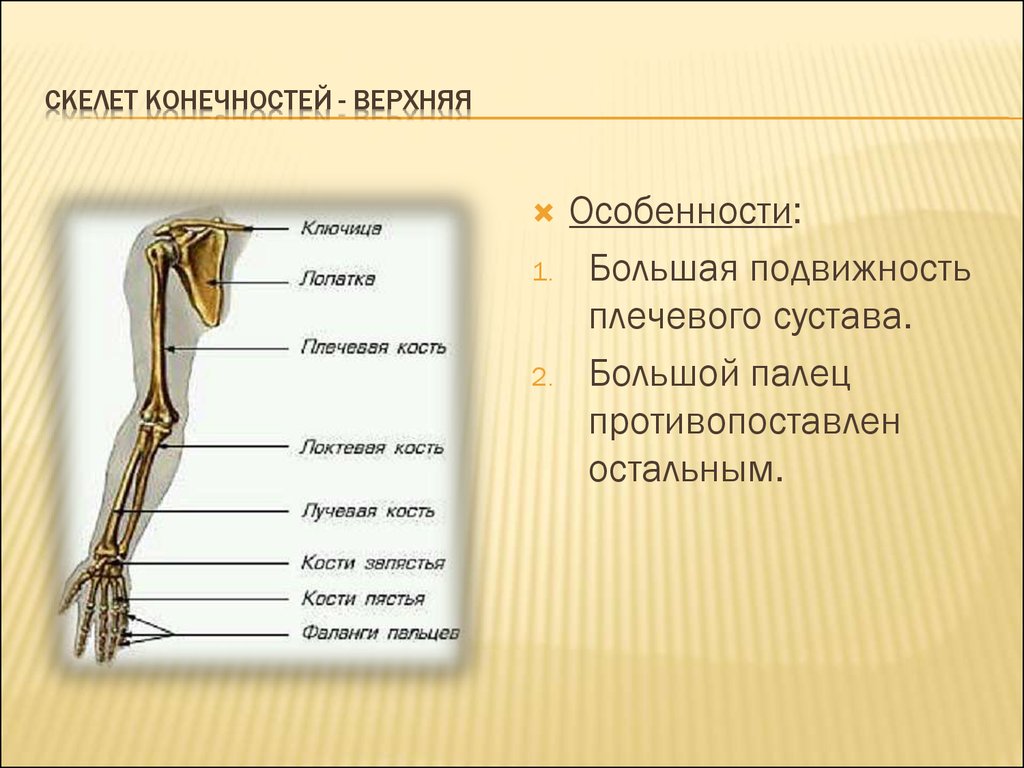 Срединный нерв иннервирует все три эти мышцы. Мышцы гипотенара расположены на локтевой стороне кисти, возле пятипальцевого или мизинца. Это abductor digiti minimi, flexor digiti minimi brevis и opponens digiti minimi. Их всех иннервирует локтевой нерв. Третья группа мышц состоит из двух одиночных мышц и трех групп мышц. Единственными мышцами являются короткая ладонная мышца и приводящая мышца большого пальца. Первая группа — это тыльные межкостные мышцы, которые состоят из четырех мышц, прикрепляющихся к пястным костям и ответственных за отведение пальцев. Вторая группа, ладонные межкостные мышцы, состоит из трех (в некоторых текстах по анатомии четырех) мышц, расположенных на передней поверхности пястных костей. Они отвечают за приведение пальцев. Локтевой нерв иннервирует как ладонные, так и тыльные межкостные мышцы. В руке также четыре червеобразные мышцы. Каждая из этих мышц берет начало от сухожилия глубокого сгибателя пальцев и отвечает за сгибание пальца в пястно-фаланговом суставе и разгибание в межфаланговых суставах.
Срединный нерв иннервирует все три эти мышцы. Мышцы гипотенара расположены на локтевой стороне кисти, возле пятипальцевого или мизинца. Это abductor digiti minimi, flexor digiti minimi brevis и opponens digiti minimi. Их всех иннервирует локтевой нерв. Третья группа мышц состоит из двух одиночных мышц и трех групп мышц. Единственными мышцами являются короткая ладонная мышца и приводящая мышца большого пальца. Первая группа — это тыльные межкостные мышцы, которые состоят из четырех мышц, прикрепляющихся к пястным костям и ответственных за отведение пальцев. Вторая группа, ладонные межкостные мышцы, состоит из трех (в некоторых текстах по анатомии четырех) мышц, расположенных на передней поверхности пястных костей. Они отвечают за приведение пальцев. Локтевой нерв иннервирует как ладонные, так и тыльные межкостные мышцы. В руке также четыре червеобразные мышцы. Каждая из этих мышц берет начало от сухожилия глубокого сгибателя пальцев и отвечает за сгибание пальца в пястно-фаланговом суставе и разгибание в межфаланговых суставах. Две лучевые червеобразные кости иннервируются срединным нервом, а локтевой нерв иннервирует два на локтевой стороне. С большим пальцем не связаны червеобразные отростки.
Две лучевые червеобразные кости иннервируются срединным нервом, а локтевой нерв иннервирует два на локтевой стороне. С большим пальцем не связаны червеобразные отростки.
Хирургические соображения
Понимание анатомии верхней конечности является наиболее важным в хирургическом учреждении. Безопасная работа, зная, в какой плоскости вы находитесь и с какими нервно-сосудистыми структурами вы работаете, сведет к минимуму осложнения во время операции и, в конечном итоге, улучшит удовлетворенность пациентов и выживаемость. Кроме того, что касается восстановления мышц и сухожилий , знание происхождения и прикрепления различных мышц позволяет хирургу определить область, в которой он работает. Что касается анестезии в хирургических условиях, знание нервов и структур, которые они окружают, позволяет добиться большего успеха при блокаде периферических нервов во время операции.]
Клиническое значение
Понимание анатомии руки и человеческого тела в целом помогает врачам в определении локализации патологии во время приема пациентов.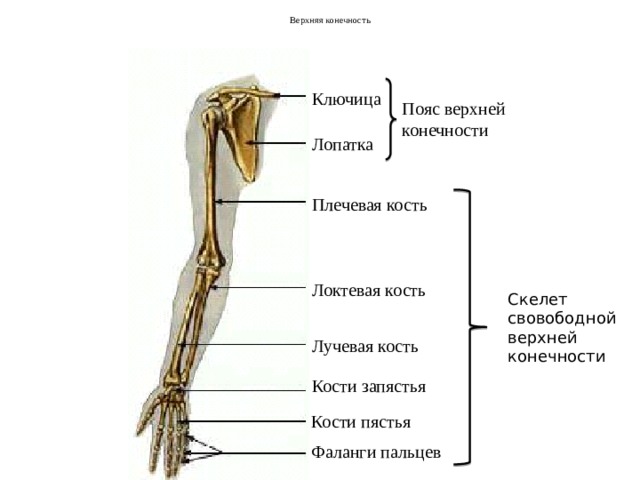 Выявление слабости или атрофии с учетом анатомических знаний может помочь определить, где и, что более важно, почему возникает проблема. Кроме того, знание того, как выглядит нормальная анатомия, позволяет врачам определять аномалии в строении. Будь то врачи отделения неотложной помощи, просматривающие рентгеновский снимок, или хирурги-ортопеды, использующие интраоперационную визуализацию для определения правильного вправления перелома, знание анатомии имеет первостепенное значение в медицине.
Выявление слабости или атрофии с учетом анатомических знаний может помочь определить, где и, что более важно, почему возникает проблема. Кроме того, знание того, как выглядит нормальная анатомия, позволяет врачам определять аномалии в строении. Будь то врачи отделения неотложной помощи, просматривающие рентгеновский снимок, или хирурги-ортопеды, использующие интраоперационную визуализацию для определения правильного вправления перелома, знание анатомии имеет первостепенное значение в медицине.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Фасциальные отделы руки, двуглавая мышца плеча, головная вена, плечевая мышца, лучевой нерв, лучевой нерв, тыльный переднеплечевой кожный нерв, лучевая коллатеральная артерия, латеральная межмышечная перегородка плечевой кости, трехглавая мышца плеча, плечевая кость, медиальный межмышечный ( подробнее.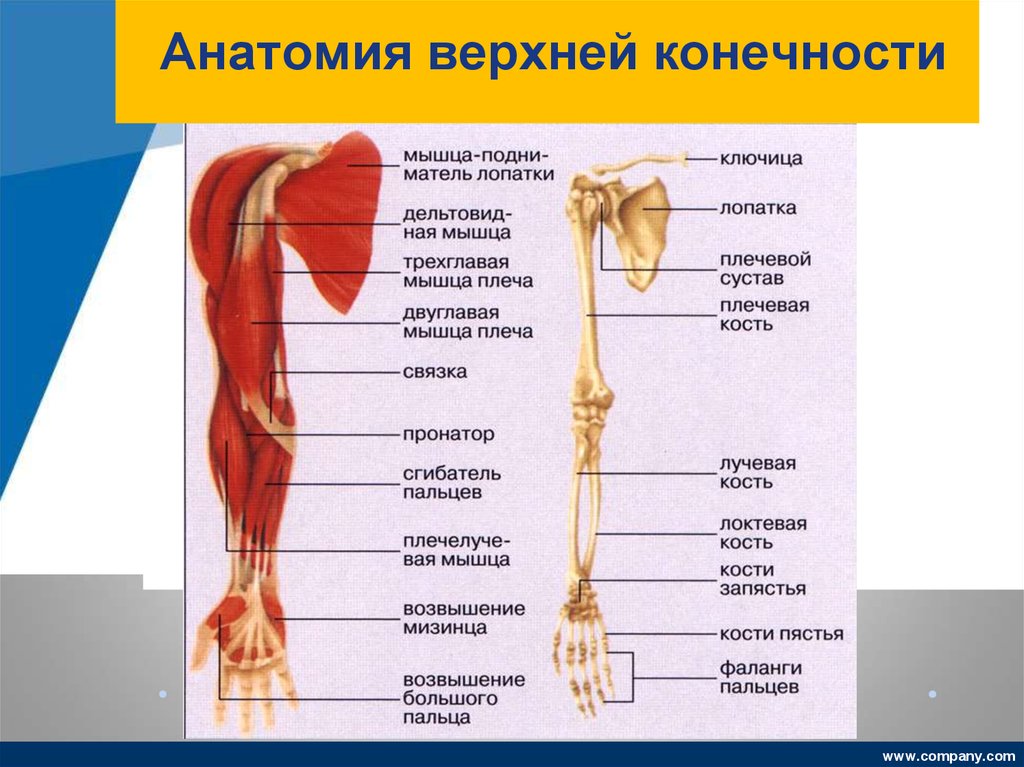 ..)
..)
Рисунок
Артерии рук. Изображение предоставлено O Chaigasame
Рисунок
Вены на руке. Изображение предоставлено О.Чайгасаме
Рисунок
Нервы руки. Изображение предоставлено O.Chaigasame
Ссылки
- 1.
Anderson BW, Ekblad J, Bordoni B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, аппендикулярный скелет. [PubMed: 30571018]
- 2.
McCausland C, Sawyer E, Eovaldi BJ, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, плечо и верхняя конечность, мышцы плеча. [В паблике: 30521257]
- 3.
McGhee DE, Coltman KA, Riddiford-Harland DL, Steele JR. Боль в верхней части туловища и скелетно-мышечная структура и функция у женщин с большой грудью и без нее: перекрестное исследование. Clin Biomech (Бристоль, Эйвон). 2018 Январь; 51: 99-104.
 [PubMed: 29287172]
[PubMed: 29287172]- 4.
Петерсон С.Л., Райан Г.М. Архитектура мышц плеча и предплечья. J Hand Surg Am. 2011 май; 36(5):881-9. [PubMed: 21527142]
- 5.
Ibáñez-Gimeno P, De Esteban-Trivigno S, Jordana X, Manyosa J, Malgosa A, Galtés I. Функциональная пластичность плечевой кости человека: форма, ригидность и мышечные энтезы . Am J Phys Антропол. 2013 Апрель; 150 (4): 609-17. [PubMed: 23440606]
- 6.
Гарнер Б.А., Панди М.Г. Скелетно-мышечная модель верхней конечности на основе набора данных о видимом мужчине. Методы расчета Биомех Биомед Энгин. 2001 г., февраль; 4 (2): 93–126. [PubMed: 11264863]
- 7.
Чаухан М., Ананд П., М. Дас Дж. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 22 августа 2022 г. Синдром локтевого канала. [PubMed: 30855847]
- 8.
Ллева JMC, Мунакоми С., Чанг К.В. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 9 августа.
 , 2022. Локтевая невропатия. [PubMed: 30480959]
, 2022. Локтевая невропатия. [PubMed: 30480959]- 9.
ДеКастро А., Киф П. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 18 июля 2022 г. Падение запястья. [PubMed: 30422586]
Анатомия, плечо и верхняя конечность, строение и функции рук — StatPearls
Введение
Верхняя конечность или рука является функциональной единицей верхней части тела. Он состоит из трех частей: плеча, предплечья и кисти. Он простирается от плечевого сустава до пальцев и содержит 30 костей. Он также состоит из множества нервов, кровеносных сосудов (артерий и вен) и мышц. Нервы руки снабжаются одним из двух основных нервных сплетений человеческого тела, плечевым сплетением.
Структура и функция
Верхняя конечность начинается в плечевом суставе. Этот сустав обычно называют шарнирным соединением, хотя правильнее его называть шарнирным соединением. В отличие от тазобедренного сустава, другого шаровидного сустава тела, суставная впадина намного мельче. Это позволяет меньше ограничивать движения в суставе, но ставит под угрозу стабильность в процессе. Локтевой сустав многие называют шарнирным. Это отчасти верно, но не объясняет способность пронации и супинации предплечья в локтевом суставе. Сочленение головки лучевой кости и лучевой вырезки на локтевой кости позволяет это движение. Это создает так называемый «шарнирный» сустав, позволяющий перемещать одну кость по другой. Лучезапястный сустав можно классифицировать как эллипсоидный или мыщелковый. Существуют также суставы костей запястья, которые именуются межзапястными суставами. Несмотря на то, что это синовиальные суставы, они не позволяют много двигаться. Межфаланговые суставы являются основными шарнирными суставами.[1][2][3]
Это позволяет меньше ограничивать движения в суставе, но ставит под угрозу стабильность в процессе. Локтевой сустав многие называют шарнирным. Это отчасти верно, но не объясняет способность пронации и супинации предплечья в локтевом суставе. Сочленение головки лучевой кости и лучевой вырезки на локтевой кости позволяет это движение. Это создает так называемый «шарнирный» сустав, позволяющий перемещать одну кость по другой. Лучезапястный сустав можно классифицировать как эллипсоидный или мыщелковый. Существуют также суставы костей запястья, которые именуются межзапястными суставами. Несмотря на то, что это синовиальные суставы, они не позволяют много двигаться. Межфаланговые суставы являются основными шарнирными суставами.[1][2][3]
Эмбриология
На третьей неделе развития формируется трехслойный зародышевый диск. Различают три слоя: энтодерму, мезодерму и эктодерму. Хорда формируется из мезодермы, а покрывающая ее эктодерма становится нервной пластинкой. На четвертой неделе начинают формироваться зачатки верхних и нижних конечностей.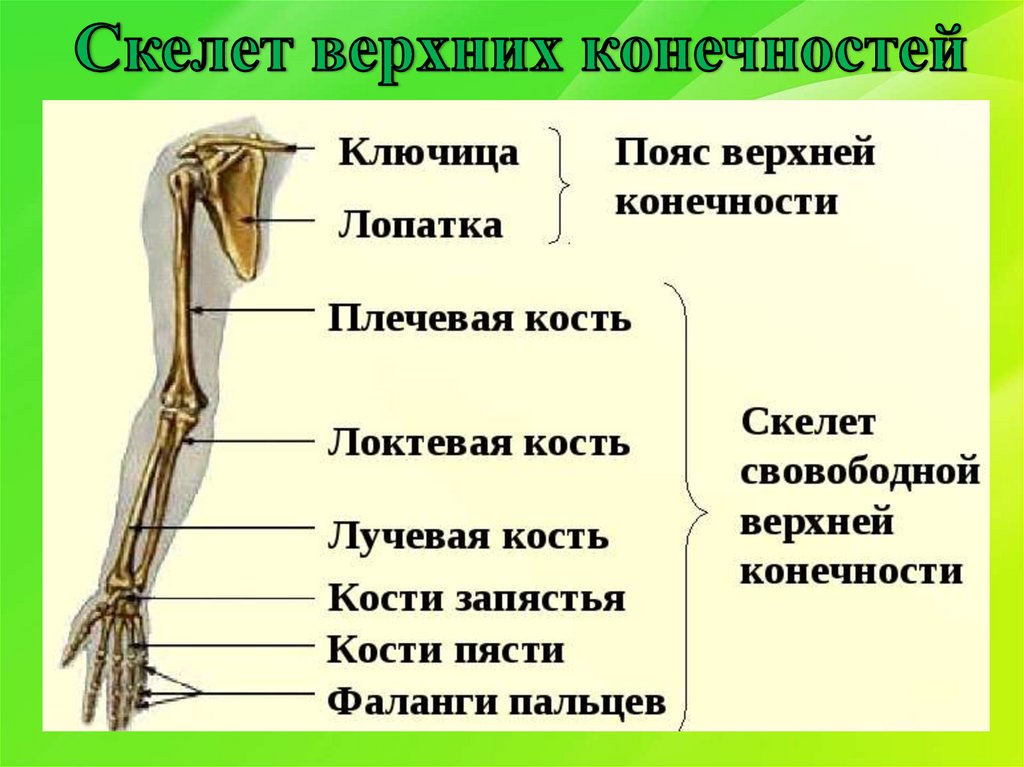 Мышцы, кости, кровеносные и лимфатические сосуды формируются из мезодермы, тогда как периферические нервы представляют собой дифференцированные клетки нервного гребня.
Мышцы, кости, кровеносные и лимфатические сосуды формируются из мезодермы, тогда как периферические нервы представляют собой дифференцированные клетки нервного гребня.
В общей сложности тридцать костей составляют структуру верхней конечности. Они действуют как основа для работы мышц, кровеносных сосудов, нервов и лимфатических сосудов. В области плеча есть одна кость, плечевая кость. Предплечье состоит из двух костей, лучевой и локтевой. При изображении верхней конечности в стандартном анатомическом положении с обращенной вперед ладонью лучевая кость располагается латерально, а локтевая кость медиально. Однако, поскольку предплечье допускает вращение вокруг центральной оси, термины «лучевой» и «локтевой» обеспечивают лучшее описание при описании направления или местоположения в предплечье, запястье и кисти. Запястье и кисть содержат 27 костей. Есть восемь костей запястья, организованных в проксимальный и дистальный ряды. К проксимальным костям, от лучевой (со стороны большого пальца) до локтевой, относятся ладьевидная (ладьевидная), полулунная, трехгранная и гороховидная.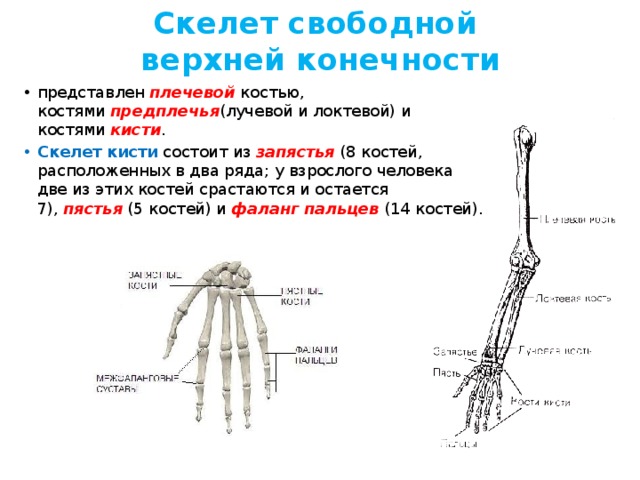 От лучевого до локтевого дистальный ряд состоит из трапеции, трапециевидной, головчатой и крючковидной кости. Есть пять пястных костей, каждая из которых связана с группой фаланг. Есть также 14 фаланговых костей. У пальцев со второго по пятый есть проксимальная, промежуточная и дистальная фаланги, а у большого пальца есть только проксимальная и дистальная фаланги. Хотя могут возникнуть многие повреждения костей, наиболее клинически значимыми являются повреждения плечевой и ладьевидной костей. Травмы шейки плечевой кости могут привести к повреждению подмышечного нерва. Переломы средней части диафиза повреждают лучевой нерв, а надмыщелковые переломы могут повреждать срединный нерв (распространенная мнемоника — «ARM»). Еще одной распространенной клинической патологией является травма ладьевидной кости. Это не только наиболее часто повреждаемая кость запястья, но и частое место аваскулярного некроза из-за ретроградного кровоснабжения. Это обычно происходит при падении на вытянутую руку (FOOSH).
От лучевого до локтевого дистальный ряд состоит из трапеции, трапециевидной, головчатой и крючковидной кости. Есть пять пястных костей, каждая из которых связана с группой фаланг. Есть также 14 фаланговых костей. У пальцев со второго по пятый есть проксимальная, промежуточная и дистальная фаланги, а у большого пальца есть только проксимальная и дистальная фаланги. Хотя могут возникнуть многие повреждения костей, наиболее клинически значимыми являются повреждения плечевой и ладьевидной костей. Травмы шейки плечевой кости могут привести к повреждению подмышечного нерва. Переломы средней части диафиза повреждают лучевой нерв, а надмыщелковые переломы могут повреждать срединный нерв (распространенная мнемоника — «ARM»). Еще одной распространенной клинической патологией является травма ладьевидной кости. Это не только наиболее часто повреждаемая кость запястья, но и частое место аваскулярного некроза из-за ретроградного кровоснабжения. Это обычно происходит при падении на вытянутую руку (FOOSH).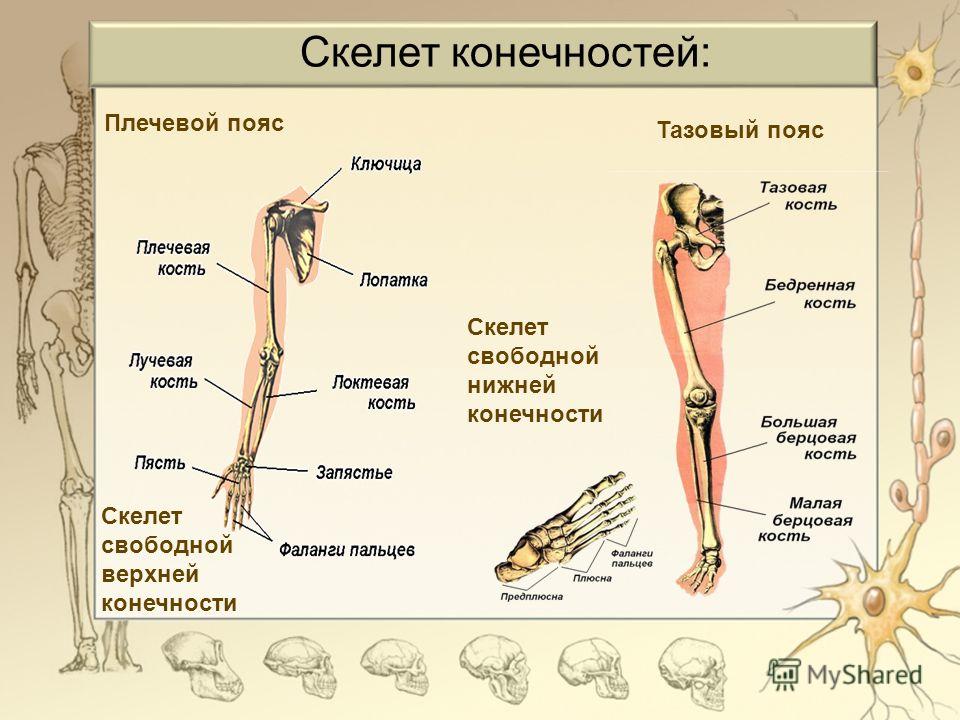
Кровоснабжение и лимфатическая система
Артериальное кровоснабжение верхней конечности начинается с подключичной артерии. Подключичная кость имеет сложный путь через подмышечную впадину, дважды меняя названия, прежде чем доберется до плеча. Когда она проходит одно ребро, она становится подмышечной артерией. В подмышечной впадине он проходит глубоко к малой грудной мышце по направлению к плечевой кости. Она отдает переднюю и заднюю артерии, огибающие плечевую кость, а затем огибает головку плечевой кости кзади, давая начало ее самой большой ветви, подлопаточной артерии. Проходя через малую круглую артерию, она становится плечевой артерией. В этот момент от него отходят глубокие ветви, которые снабжают кровью глубокие структуры руки. Затем он проходит вдоль плечевой кости в лучевой борозде вместе с лучевым нервом. Когда он переходит в локтевой сустав, рядом со срединным нервом, он проходит глубоко к плечевой мышце и разделяется на 2 ветви: лучевую (латеральную ветвь) и локтевую (медиальную ветвь).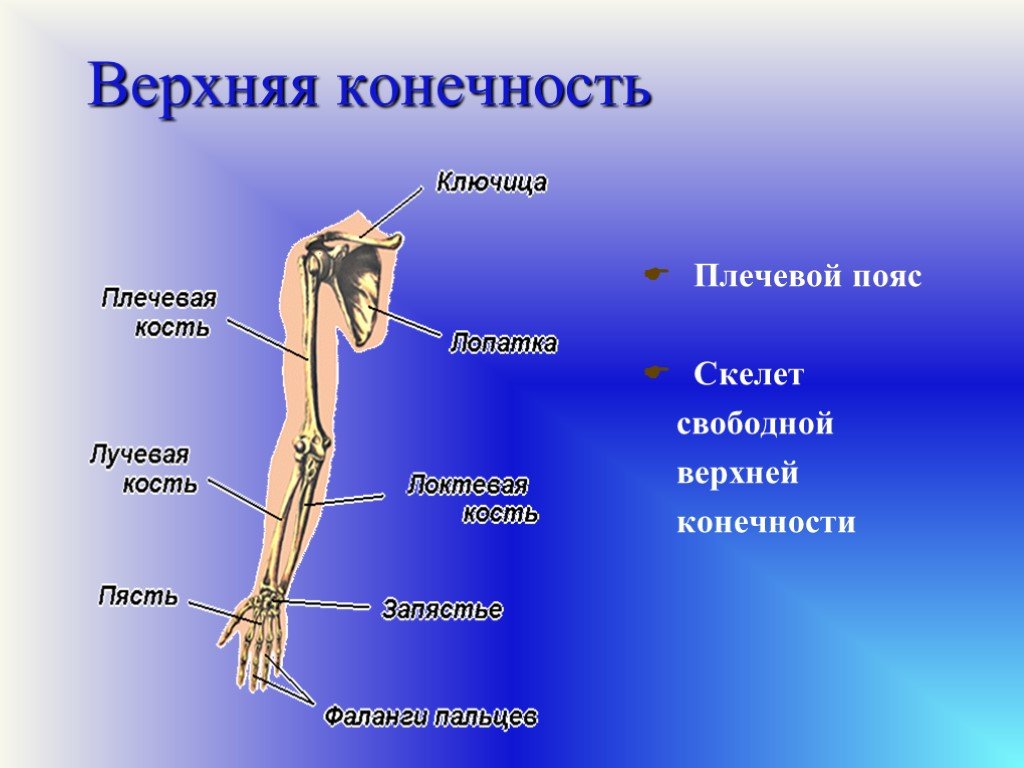 Лучевая артерия проходит вниз по руке и кровоснабжает глубокую ладонную дугу, а локтевая артерия кровоснабжает поверхностную ладонную дугу. Из-за множества анастомозирующих артерий не так много клинических коррелятов с повреждением артерий верхней конечности.
Лучевая артерия проходит вниз по руке и кровоснабжает глубокую ладонную дугу, а локтевая артерия кровоснабжает поверхностную ладонную дугу. Из-за множества анастомозирующих артерий не так много клинических коррелятов с повреждением артерий верхней конечности.
Венозный отток верхней конечности осуществляется через две крупные вены. Первая, базальная вена, образована лучевой и локтевой венами. Она проходит вдоль медиальной стороны руки, где встречается с плечевыми венами, образуя подмышечную вену. Головная вена начинается вокруг кисти и пересекает переднебоковую область верхней конечности. В конечном итоге она проходит между грудными и дельтовидными мышцами, впадая в подмышечную вену. Срединная локтевая вена — это вена, которая обычно используется в качестве места венепункции. Это ветвь, соединяющая головную и базальную вену.
Нервы
Плечевое сплетение иннервирует все нервы верхней конечности. Он образован передними ветвями спинномозговых нервов на уровнях от С5 до Т1.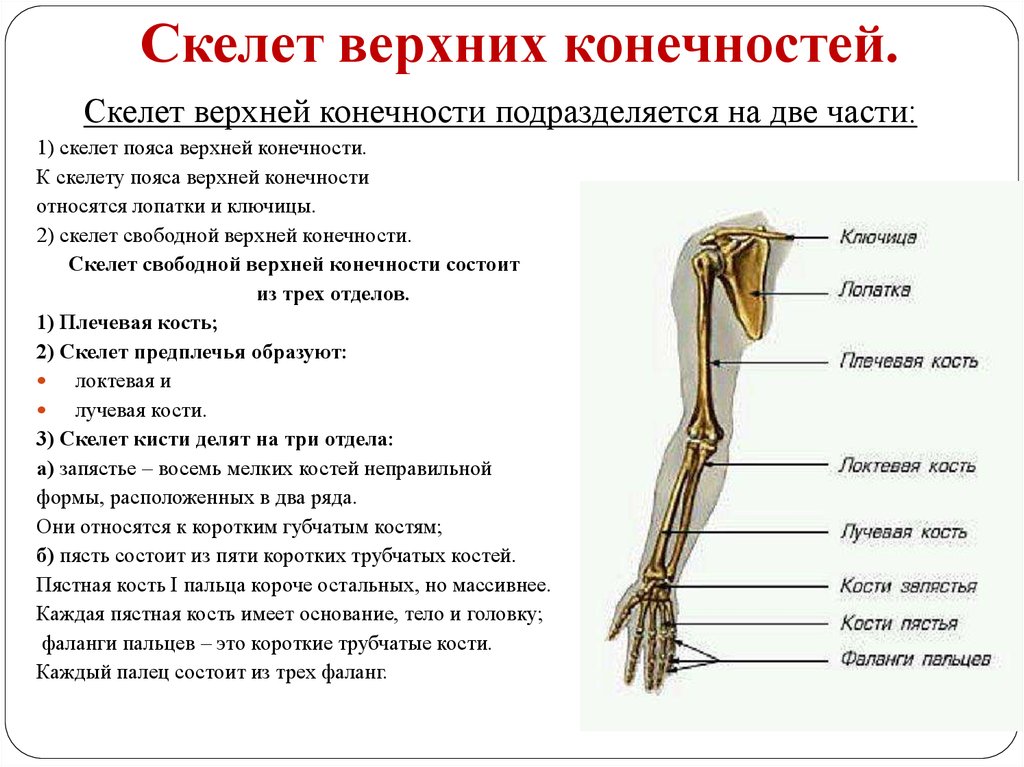 Плечевое сплетение делится на пять отделов: корни, стволы, отделы, канатики и ветви. Корни, как указывалось ранее, от C5 до T1. Различают три ствола: верхний (С5 и С6), средний (С7) и нижний (С8 и Т1). Каждый шнур делится спереди или сзади, создавая таким образом переднее и заднее деление каждого. Они объединяются, чтобы сформировать шнуры. Задние отделы трех стволов объединяются, образуя задний канатик. Передние отделы верхнего и среднего ствола объединяются, образуя латеральный пучок, а передний отдел нижнего ствола продолжается в виде медиального тяжа. Пять основных ветвей сплетения — это кожно-мышечный, подмышечный, срединный, лучевой и локтевой нервы. Латеральный пучок разделяется на половину срединного нерва и продолжается в виде мышечно-кожного нерва. Медиальный пучок также разделяется, отдавая другую половину срединного нерва, поскольку он продолжается как локтевой нерв. Задний канатик разделяется на подмышечный и лучевой нервы. Плечевое сплетение также иннервирует другие нервы, помимо пяти основных ветвей.
Плечевое сплетение делится на пять отделов: корни, стволы, отделы, канатики и ветви. Корни, как указывалось ранее, от C5 до T1. Различают три ствола: верхний (С5 и С6), средний (С7) и нижний (С8 и Т1). Каждый шнур делится спереди или сзади, создавая таким образом переднее и заднее деление каждого. Они объединяются, чтобы сформировать шнуры. Задние отделы трех стволов объединяются, образуя задний канатик. Передние отделы верхнего и среднего ствола объединяются, образуя латеральный пучок, а передний отдел нижнего ствола продолжается в виде медиального тяжа. Пять основных ветвей сплетения — это кожно-мышечный, подмышечный, срединный, лучевой и локтевой нервы. Латеральный пучок разделяется на половину срединного нерва и продолжается в виде мышечно-кожного нерва. Медиальный пучок также разделяется, отдавая другую половину срединного нерва, поскольку он продолжается как локтевой нерв. Задний канатик разделяется на подмышечный и лучевой нервы. Плечевое сплетение также иннервирует другие нервы, помимо пяти основных ветвей.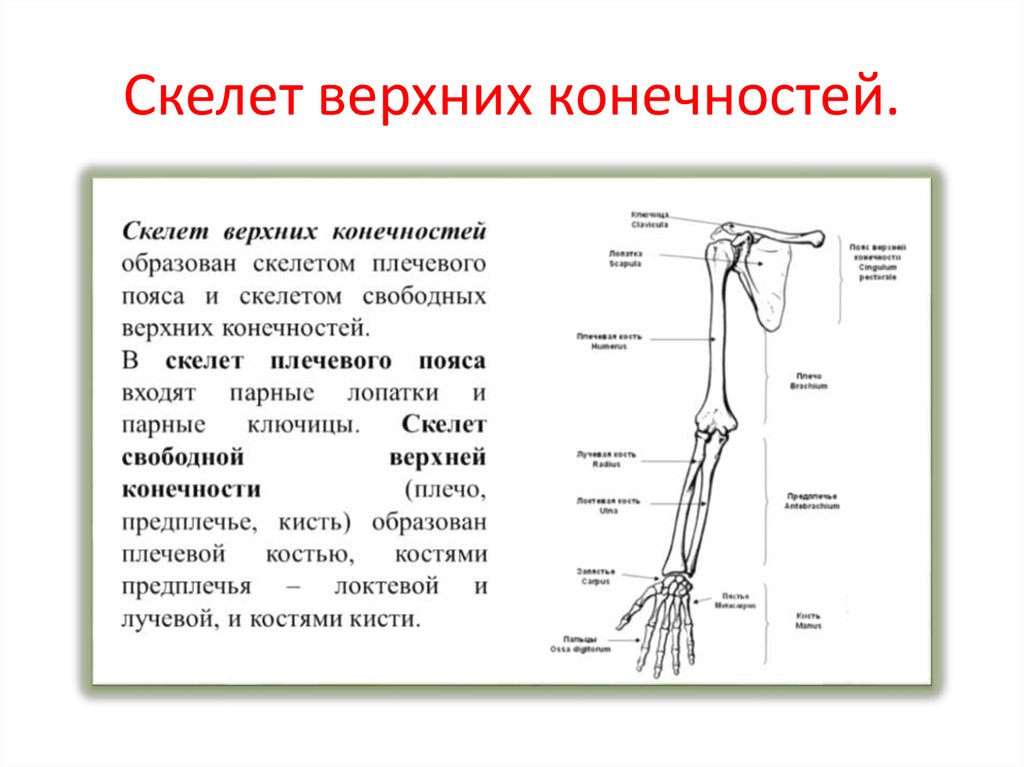 Дорсальный лопаточный нерв отходит от нервного корешка С5, а длинный грудной нерв состоит из корешков от С5 до С7. Верхний ствол отдает надлопаточный нерв и нерв подключичной кости. Латеральный грудной нерв отходит от латерального пучка, а медиальный грудной нерв, а также медиальный кожный нерв руки и предплечья отходит от медиального пучка. Задний канатик также имеет отходящие от него 3 нерва: верхний и нижний подлопаточный и торакодорзальный нерв. Клинические проблемы с плечевым сплетением иногда наблюдаются при родах. Паралич Эрба вызывается тракцией/разрывом верхней части туловища, что приводит к повреждению нервных корешков С5 и С6, и обычно связан с тракцией шеи младенца во время родов. Во время родов также наблюдается паралич Клюмпке, при котором вытяжение верхней конечности приводит к разрыву корешков C8 и T1, обычно с оттягиванием руки ребенка вверх при выходе из родовых путей. [6]
Дорсальный лопаточный нерв отходит от нервного корешка С5, а длинный грудной нерв состоит из корешков от С5 до С7. Верхний ствол отдает надлопаточный нерв и нерв подключичной кости. Латеральный грудной нерв отходит от латерального пучка, а медиальный грудной нерв, а также медиальный кожный нерв руки и предплечья отходит от медиального пучка. Задний канатик также имеет отходящие от него 3 нерва: верхний и нижний подлопаточный и торакодорзальный нерв. Клинические проблемы с плечевым сплетением иногда наблюдаются при родах. Паралич Эрба вызывается тракцией/разрывом верхней части туловища, что приводит к повреждению нервных корешков С5 и С6, и обычно связан с тракцией шеи младенца во время родов. Во время родов также наблюдается паралич Клюмпке, при котором вытяжение верхней конечности приводит к разрыву корешков C8 и T1, обычно с оттягиванием руки ребенка вверх при выходе из родовых путей. [6]
Нервные корешки от C5 до C7 иннервируют кожно-мышечный нерв. Двигаясь дистально вниз по плечу, он проникает в клювовидно-плечевую мышцу снизу вверх. Он проходит между двуглавой мышцей плеча и плечевой мышцей, в конечном итоге превращаясь в латеральный кожный нерв, когда проходит латеральнее сухожилия двуглавой мышцы. В целом он обеспечивает двигательную иннервацию трех мышц передней части руки, двуглавой мышцы плеча, плечевой и клювовидно-плечевой мышц, а также сенсорную иннервацию лучевой стороны предплечья. Хотя поражения этого нерва в клинической практике встречаются редко, они теоретически могут привести к ослаблению сгибания и супинации в локтевом суставе, хотя оно не будет отсутствовать из-за действия плечелучевой и супинаторной мышц. Также будет потеря чувствительности на лучевой стороне предплечья.
Он проходит между двуглавой мышцей плеча и плечевой мышцей, в конечном итоге превращаясь в латеральный кожный нерв, когда проходит латеральнее сухожилия двуглавой мышцы. В целом он обеспечивает двигательную иннервацию трех мышц передней части руки, двуглавой мышцы плеча, плечевой и клювовидно-плечевой мышц, а также сенсорную иннервацию лучевой стороны предплечья. Хотя поражения этого нерва в клинической практике встречаются редко, они теоретически могут привести к ослаблению сгибания и супинации в локтевом суставе, хотя оно не будет отсутствовать из-за действия плечелучевой и супинаторной мышц. Также будет потеря чувствительности на лучевой стороне предплечья.
Нервные корешки С5 и С6 иннервируют подмышечный нерв. Проходя через подмышечную впадину, она проходит между подмышечной артерией сзади и подлопаточной мышцей спереди. Затем она выходит сзади через четырехугольное пространство в сопровождении задней огибающей плечевой артерии. Подмышечный нерв иннервирует дельтовидную мышцу, а также одну из четырех мышц-вращателей манжеты плеча, малую круглую мышцу. Он также обеспечивает сенсорную иннервацию через верхний латеральный кожный нерв руки. Подмышечный нерв обычно повреждается при травме плеча или вывихе плечевой кости. Травма приводит к нарушению отведения руки, атрофии дельтовидной мышцы и потере чувствительности в верхнем латеральном отделе руки.
Он также обеспечивает сенсорную иннервацию через верхний латеральный кожный нерв руки. Подмышечный нерв обычно повреждается при травме плеча или вывихе плечевой кости. Травма приводит к нарушению отведения руки, атрофии дельтовидной мышцы и потере чувствительности в верхнем латеральном отделе руки.
Срединный нерв отходит от нервных корешков C6 через TI. Иннервирует мышцы-сгибатели передней поверхности предплечья. Основным исключением из этого правила является глубокий сгибатель пальцев, который является единственной мышцей в переднем отделе, иннервируемой локтевым нервом. Срединный нерв проходит от подмышечной впадины вниз по передней части руки, латеральнее плечевой артерии. На полпути вниз по руке она пересекает артерию спереди и входит в переднюю часть предплечья через локтевую ямку. На предплечье нерв проходит между поверхностным сгибателем пальцев и глубокой мышцей, дающий начало двум ветвям: переднему межкостному нерву, который иннервирует глубокий отдел передней части предплечья, и ладонному кожному нерву, который иннервирует кожу над лучевой костью.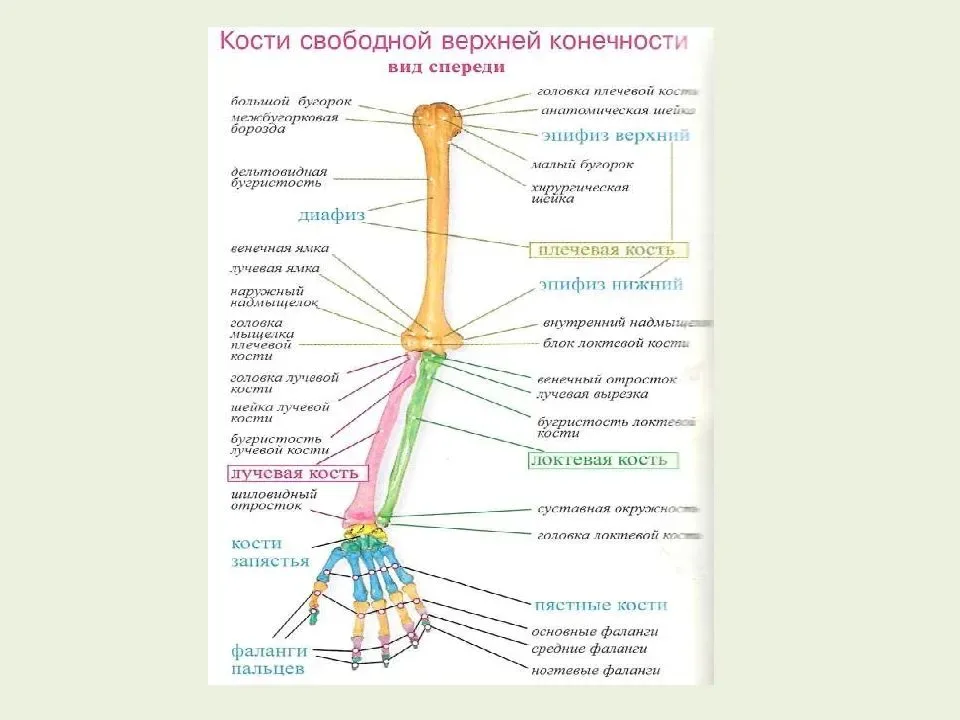 поверхность ладони. Затем он продолжается дистально через запястный канал, где разделяется еще на две ветви: возвратную ветвь, которая иннервирует мышцы тенара, и ладонно-пальцевую ветвь, которая обеспечивает сенсорную иннервацию 3,5 пальцев лучевой кости и ладонной поверхности, а также двигательную иннервацию. к двум радиальным червеобразным. Сдавление срединного нерва в месте запястного канала удерживателем сгибателей вызывает синдром запястного канала. Эта патология проявляется покалыванием, болью и онемением в области распространения срединного нерва дистальнее запястья. Это можно лечить, в большинстве случаев консервативно, шинированием запястья. Инъекции кортикостероидов также могут справиться с этим. В рефрактерных случаях может потребоваться хирургическая декомпрессия путем высвобождения удерживателя сгибателей, которую должен проводить опытный хирург-ортопед. Нерв также часто повреждается при травмах локтя и разрывах запястья.
поверхность ладони. Затем он продолжается дистально через запястный канал, где разделяется еще на две ветви: возвратную ветвь, которая иннервирует мышцы тенара, и ладонно-пальцевую ветвь, которая обеспечивает сенсорную иннервацию 3,5 пальцев лучевой кости и ладонной поверхности, а также двигательную иннервацию. к двум радиальным червеобразным. Сдавление срединного нерва в месте запястного канала удерживателем сгибателей вызывает синдром запястного канала. Эта патология проявляется покалыванием, болью и онемением в области распространения срединного нерва дистальнее запястья. Это можно лечить, в большинстве случаев консервативно, шинированием запястья. Инъекции кортикостероидов также могут справиться с этим. В рефрактерных случаях может потребоваться хирургическая декомпрессия путем высвобождения удерживателя сгибателей, которую должен проводить опытный хирург-ортопед. Нерв также часто повреждается при травмах локтя и разрывах запястья.
Лучевой нерв получает кровоснабжение от каждого корня плечевого сплетения, от C5 до TI.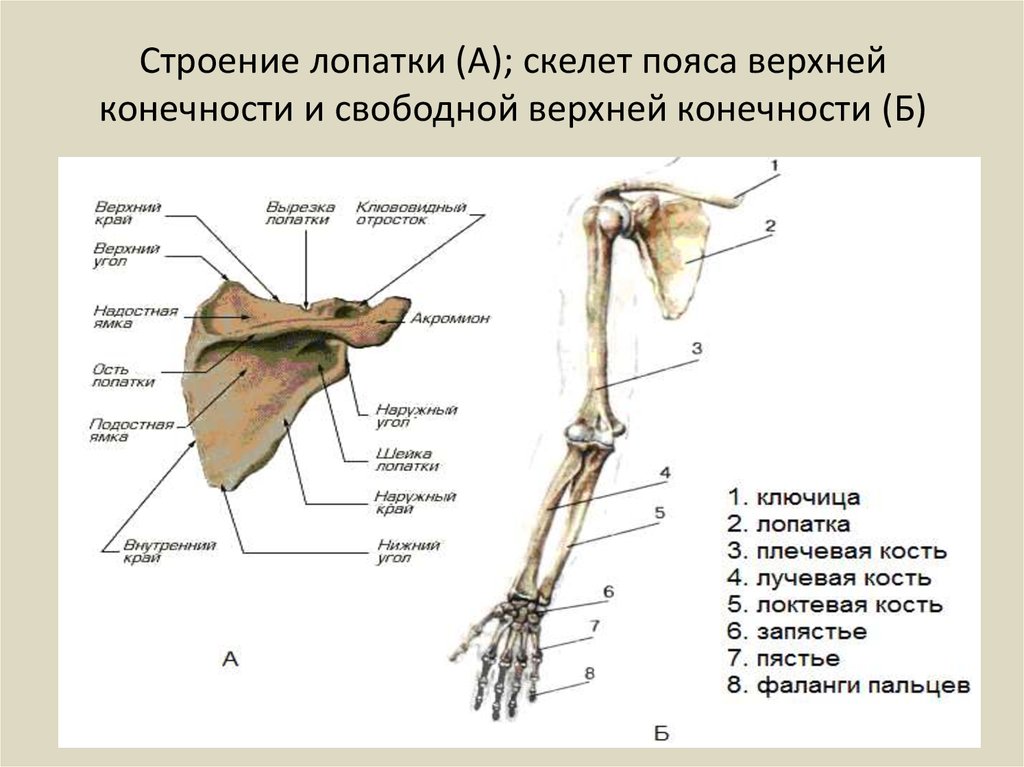 Начинается из подмышечной области и идет вместе с подмышечной артерией, отходящей кзади. Он проходит по задней поверхности плечевой кости в лучевой борозде. Затем он оборачивается сбоку вокруг руки, где встречается с плечевой артерией и проходит рядом с ней. Затем он проходит над латеральным надмыщелком, где разделяется на глубокую и поверхностную ветви. Глубокая ветвь обеспечивает двигательную иннервацию большинства мышц заднего отдела предплечья, а поверхностная ветвь обеспечивает сенсорную иннервацию задней поверхности кисти и пальцев. По ходу лучевого нерва вниз по руке он также обеспечивает иннервацию кожи через нижний латеральный кожный нерв руки, задний кожный нерв руки и задний кожный нерв предплечья, помимо поверхностной ветви. Лучевой нерв обычно повреждается при переломах середины диафиза плечевой кости, что приводит к дефициту моторики трехглавой мышцы и мышц-разгибателей предплечья и запястья.
Начинается из подмышечной области и идет вместе с подмышечной артерией, отходящей кзади. Он проходит по задней поверхности плечевой кости в лучевой борозде. Затем он оборачивается сбоку вокруг руки, где встречается с плечевой артерией и проходит рядом с ней. Затем он проходит над латеральным надмыщелком, где разделяется на глубокую и поверхностную ветви. Глубокая ветвь обеспечивает двигательную иннервацию большинства мышц заднего отдела предплечья, а поверхностная ветвь обеспечивает сенсорную иннервацию задней поверхности кисти и пальцев. По ходу лучевого нерва вниз по руке он также обеспечивает иннервацию кожи через нижний латеральный кожный нерв руки, задний кожный нерв руки и задний кожный нерв предплечья, помимо поверхностной ветви. Лучевой нерв обычно повреждается при переломах середины диафиза плечевой кости, что приводит к дефициту моторики трехглавой мышцы и мышц-разгибателей предплечья и запястья.
Локтевой нерв содержит волокна от спинномозговых корешков C8 и T1. Он проходит вниз по плечевой кости и над медиальным надмыщелком.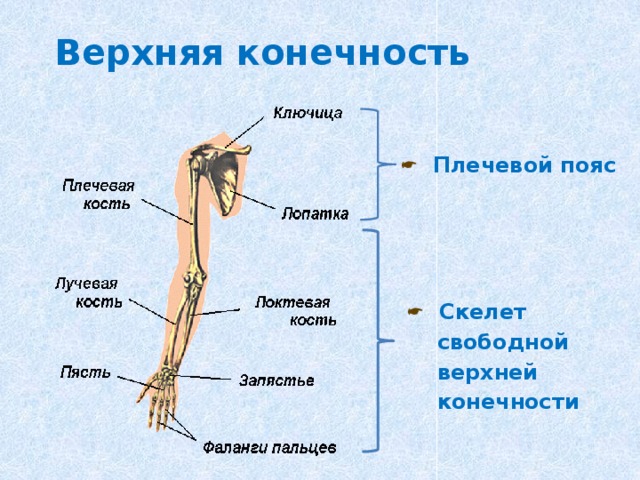 Затем он пронизывает локтевой сгибатель запястья и уступает место трем ветвям на предплечье: мышечной ветви, ладонной и тыльной кожной ветвям. Направляясь вниз по предплечью, она иннервирует локтевую половину глубокого сгибателя пальцев и локтевой сгибатель запястья. Когда он пересекает запястье, он проходит поверхностно к удерживателю сгибателей, в кисть, где он иннервирует мышцы гипотенара, две локтевые червеобразные мышцы и межкостную мышцу. Отходящие кожные ветви также обеспечивают чувствительность локтевой 1/5 пальца. Локтевой нерв чаще всего повреждается в локтевом суставе, хотя повреждение также может быть результатом разрывов запястья. Это также распространенный паралич нерва, наблюдаемый у велосипедистов, потому что локтевой нерв сдавливается, когда он проходит через канал Гийона. Существуют различные проявления повреждения локтевого нерва, в зависимости от локализации повреждения.
Затем он пронизывает локтевой сгибатель запястья и уступает место трем ветвям на предплечье: мышечной ветви, ладонной и тыльной кожной ветвям. Направляясь вниз по предплечью, она иннервирует локтевую половину глубокого сгибателя пальцев и локтевой сгибатель запястья. Когда он пересекает запястье, он проходит поверхностно к удерживателю сгибателей, в кисть, где он иннервирует мышцы гипотенара, две локтевые червеобразные мышцы и межкостную мышцу. Отходящие кожные ветви также обеспечивают чувствительность локтевой 1/5 пальца. Локтевой нерв чаще всего повреждается в локтевом суставе, хотя повреждение также может быть результатом разрывов запястья. Это также распространенный паралич нерва, наблюдаемый у велосипедистов, потому что локтевой нерв сдавливается, когда он проходит через канал Гийона. Существуют различные проявления повреждения локтевого нерва, в зависимости от локализации повреждения.
Мышцы
Мускулатура верхней конечности довольно обширна, намного больше, чем нижняя конечность.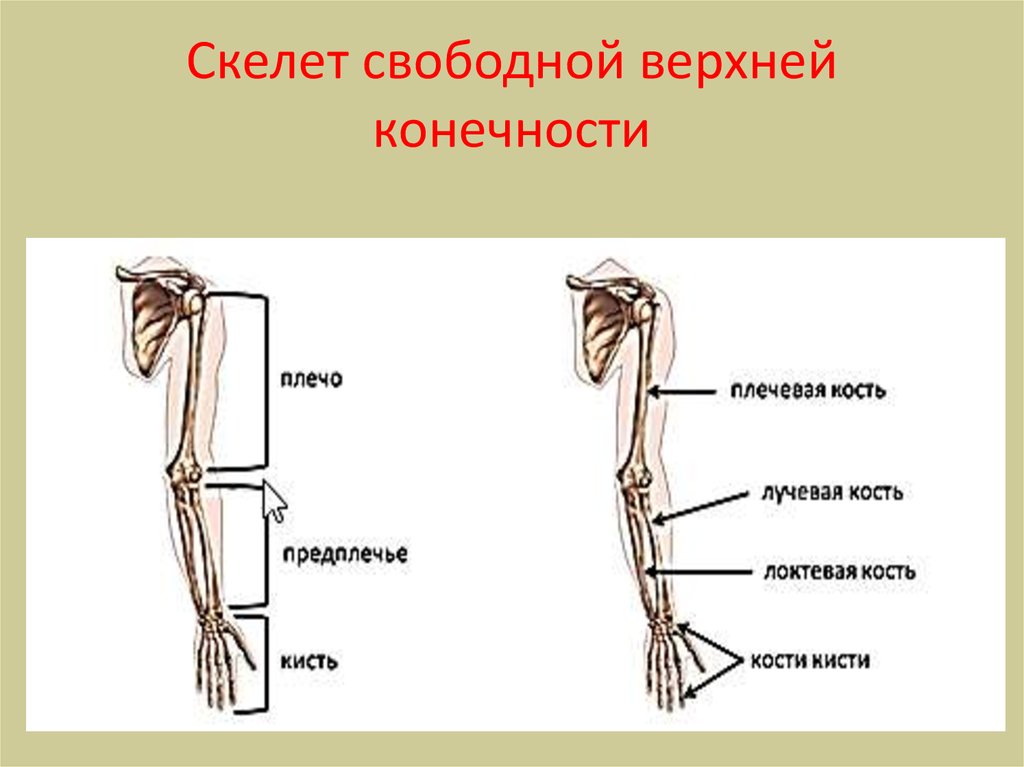 Плечо содержит три мышцы в переднем отделе. Длинная и короткая головки двуглавой мышцы плеча расположены выше, а клювовидно-плечевая и плечевая мышцы — глубоко по отношению к двуглавой мышце. Задний отдел содержит только одну мышцу, трехглавую мышцу плеча. Предплечье состоит из 20 мышц, разделенных на пять отделов. Разрыв сухожилия двуглавой мышцы плеча является распространенной патологией, наблюдаемой при сгибании в локтевом суставе. Пациенты обычно обращаются с выпуклостью в передней части руки, иногда называемой «симптом Попая», после того, как услышали громкий хлопок во время травмы.
Плечо содержит три мышцы в переднем отделе. Длинная и короткая головки двуглавой мышцы плеча расположены выше, а клювовидно-плечевая и плечевая мышцы — глубоко по отношению к двуглавой мышце. Задний отдел содержит только одну мышцу, трехглавую мышцу плеча. Предплечье состоит из 20 мышц, разделенных на пять отделов. Разрыв сухожилия двуглавой мышцы плеча является распространенной патологией, наблюдаемой при сгибании в локтевом суставе. Пациенты обычно обращаются с выпуклостью в передней части руки, иногда называемой «симптом Попая», после того, как услышали громкий хлопок во время травмы.
Передняя часть предплечья состоит из четырех мышц поверхностной группы: лучевого сгибателя запястья, локтевого сгибателя запястья, длинной ладонной мышцы и круглого пронатора. Единственная мышца в промежуточном / среднем отделе — это поверхностный сгибатель пальцев. Глубокий слой переднего отдела содержит три мышцы: глубокий сгибатель пальцев, длинный сгибатель большого пальца и квадратный пронатор. Эти мышцы состоят в основном из мышц-сгибателей и мышц-пронаторов, а большинство поверхностных мышц отходят от общего сухожилия сгибателей на медиальном надмыщелке плечевой кости. Чрезмерное использование поверхностных мышц-сгибателей может привести к синдрому, известному как медиальный эпикондилит, который иногда называют «локтем гольфиста». Повторяющаяся пронация/сгибание приводит к боли возле медиального надмыщелка, которая усиливается по мере использования.
Эти мышцы состоят в основном из мышц-сгибателей и мышц-пронаторов, а большинство поверхностных мышц отходят от общего сухожилия сгибателей на медиальном надмыщелке плечевой кости. Чрезмерное использование поверхностных мышц-сгибателей может привести к синдрому, известному как медиальный эпикондилит, который иногда называют «локтем гольфиста». Повторяющаяся пронация/сгибание приводит к боли возле медиального надмыщелка, которая усиливается по мере использования.
Задняя часть предплечья разделена на два отдела, поверхностный и глубокий, с семью и пятью мышцами соответственно. Поверхностный отдел состоит из локтевой, плечелучевой, длинного и короткого лучевых разгибателей запястья, локтевого разгибателя запястья, разгибателя пальцев и минимального разгибателя пальцев. Глубокий отдел содержит длинный отводящий большой палец, указательный разгибатель, длинный и короткий разгибатель большого пальца и супинатор. Как и в случае с передним поверхностным отделом, большинство поверхностных мышц заднего отдела отходят от общего сухожилия разгибателя; на этот раз от латерального надмыщелка.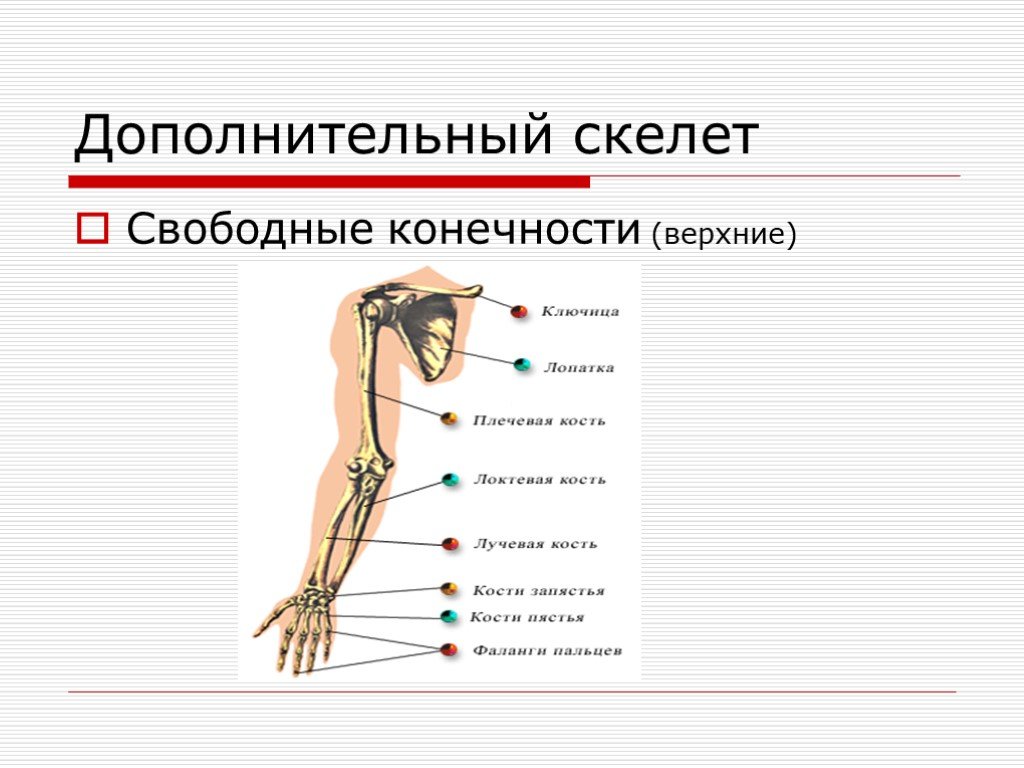 Основными действиями мышц задней поверхности предплечья являются разгибание и супинация. Как и сгибатели в переднем отделе, поверхностный разгибатель также может страдать от чрезмерной нагрузки. Этот синдром называют теннисным локтем или латеральным эпикондилитом.
Основными действиями мышц задней поверхности предплечья являются разгибание и супинация. Как и сгибатели в переднем отделе, поверхностный разгибатель также может страдать от чрезмерной нагрузки. Этот синдром называют теннисным локтем или латеральным эпикондилитом.
Мышцы кисти можно разделить на три группы: мышцы ладони, мышцы тенара и мышцы гипотенара. Мышцы тенара расположены на большом пальце и состоят из короткой отводящей мышцы большого пальца, короткого сгибателя большого пальца и противодействующей мышцы большого пальца. Срединный нерв иннервирует все три эти мышцы. Мышцы гипотенара расположены на локтевой стороне кисти, возле пятипальцевого или мизинца. Это abductor digiti minimi, flexor digiti minimi brevis и opponens digiti minimi. Их всех иннервирует локтевой нерв. Третья группа мышц состоит из двух одиночных мышц и трех групп мышц. Единственными мышцами являются короткая ладонная мышца и приводящая мышца большого пальца. Первая группа — это тыльные межкостные мышцы, которые состоят из четырех мышц, прикрепляющихся к пястным костям и ответственных за отведение пальцев.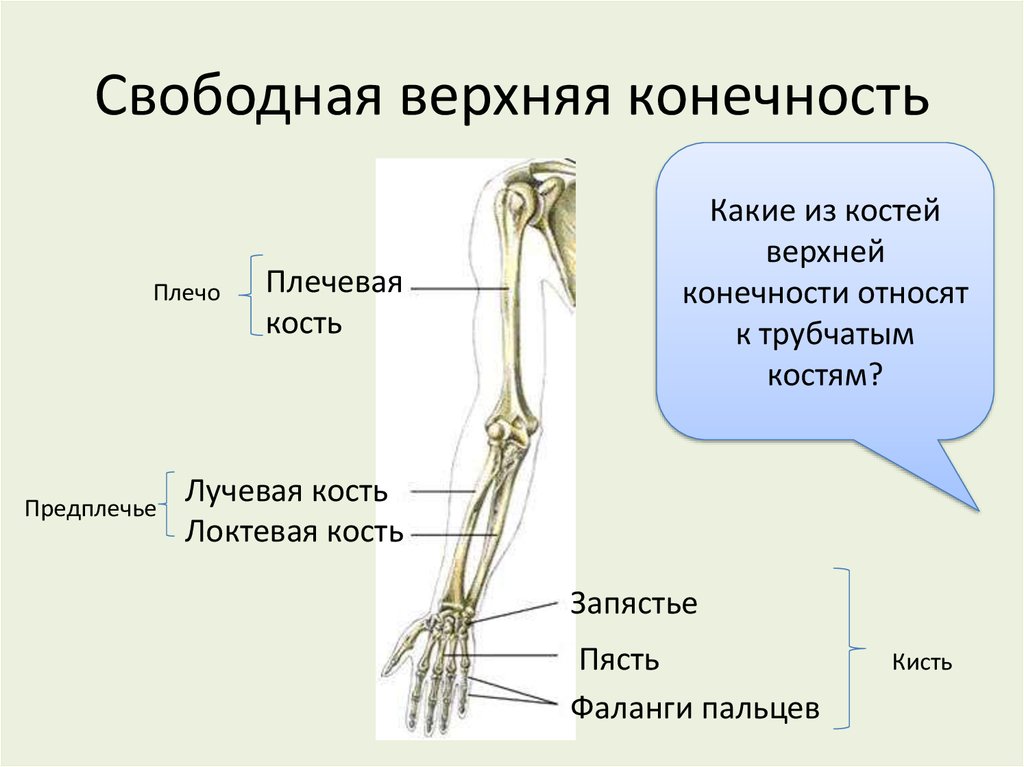 Вторая группа, ладонные межкостные мышцы, состоит из трех (в некоторых текстах по анатомии четырех) мышц, расположенных на передней поверхности пястных костей. Они отвечают за приведение пальцев. Локтевой нерв иннервирует как ладонные, так и тыльные межкостные мышцы. В руке также четыре червеобразные мышцы. Каждая из этих мышц берет начало от сухожилия глубокого сгибателя пальцев и отвечает за сгибание пальца в пястно-фаланговом суставе и разгибание в межфаланговых суставах. Две лучевые червеобразные кости иннервируются срединным нервом, а локтевой нерв иннервирует два на локтевой стороне. С большим пальцем не связаны червеобразные отростки.
Вторая группа, ладонные межкостные мышцы, состоит из трех (в некоторых текстах по анатомии четырех) мышц, расположенных на передней поверхности пястных костей. Они отвечают за приведение пальцев. Локтевой нерв иннервирует как ладонные, так и тыльные межкостные мышцы. В руке также четыре червеобразные мышцы. Каждая из этих мышц берет начало от сухожилия глубокого сгибателя пальцев и отвечает за сгибание пальца в пястно-фаланговом суставе и разгибание в межфаланговых суставах. Две лучевые червеобразные кости иннервируются срединным нервом, а локтевой нерв иннервирует два на локтевой стороне. С большим пальцем не связаны червеобразные отростки.
Хирургические соображения
Понимание анатомии верхней конечности является наиболее важным в хирургическом учреждении. Безопасная работа, зная, в какой плоскости вы находитесь и с какими нервно-сосудистыми структурами вы работаете, сведет к минимуму осложнения во время операции и, в конечном итоге, улучшит удовлетворенность пациентов и выживаемость.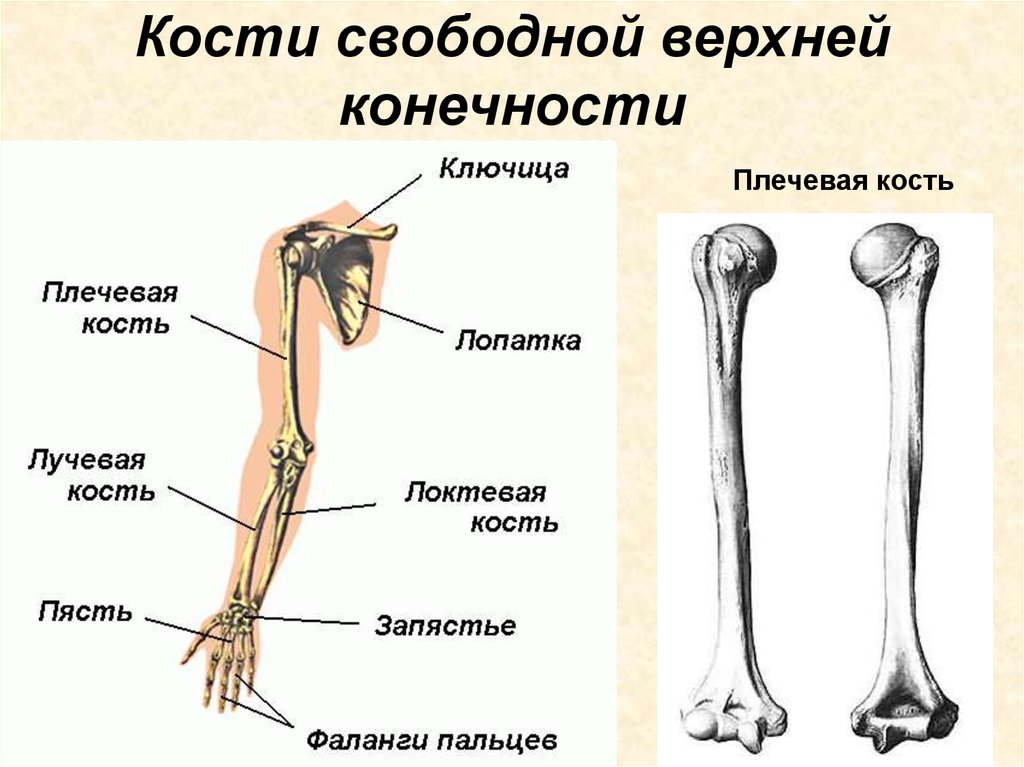 Кроме того, что касается восстановления мышц и сухожилий , знание происхождения и прикрепления различных мышц позволяет хирургу определить область, в которой он работает. Что касается анестезии в хирургических условиях, знание нервов и структур, которые они окружают, позволяет добиться большего успеха при блокаде периферических нервов во время операции.]
Кроме того, что касается восстановления мышц и сухожилий , знание происхождения и прикрепления различных мышц позволяет хирургу определить область, в которой он работает. Что касается анестезии в хирургических условиях, знание нервов и структур, которые они окружают, позволяет добиться большего успеха при блокаде периферических нервов во время операции.]
Клиническое значение
Понимание анатомии руки и человеческого тела в целом помогает врачам в определении локализации патологии во время приема пациентов. Выявление слабости или атрофии с учетом анатомических знаний может помочь определить, где и, что более важно, почему возникает проблема. Кроме того, знание того, как выглядит нормальная анатомия, позволяет врачам определять аномалии в строении. Будь то врачи отделения неотложной помощи, просматривающие рентгеновский снимок, или хирурги-ортопеды, использующие интраоперационную визуализацию для определения правильного вправления перелома, знание анатомии имеет первостепенное значение в медицине.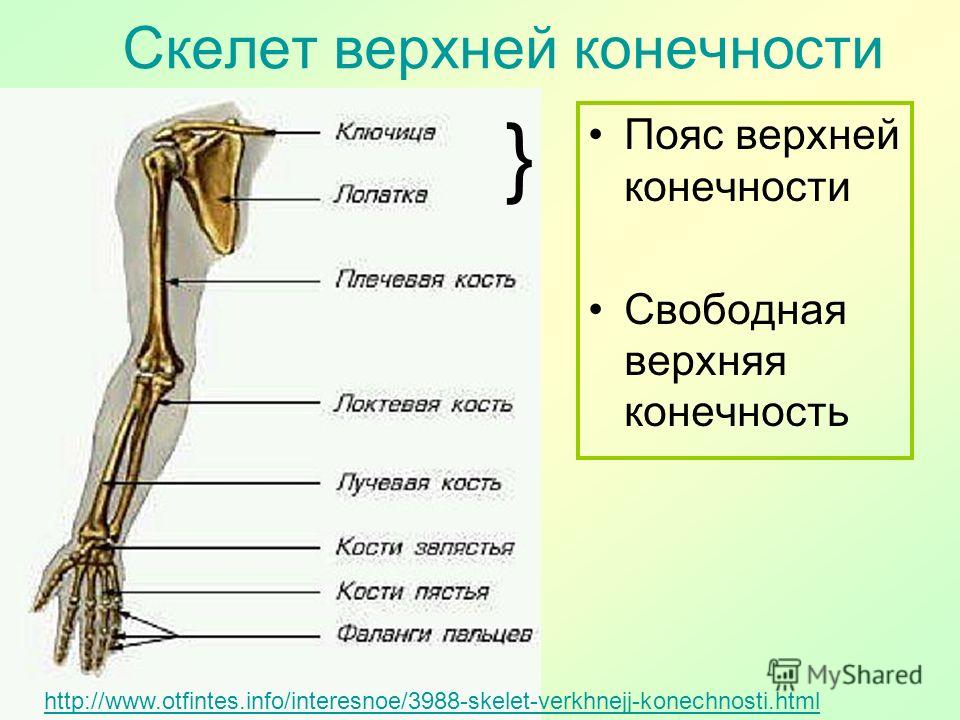
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Фасциальные отделы руки, двуглавая мышца плеча, головная вена, плечевая мышца, лучевой нерв, лучевой нерв, тыльный переднеплечевой кожный нерв, лучевая коллатеральная артерия, латеральная межмышечная перегородка плечевой кости, трехглавая мышца плеча, плечевая кость, медиальный межмышечный ( подробнее…)
Рисунок
Артерии рук. Изображение предоставлено O Chaigasame
Рисунок
Вены на руке. Изображение предоставлено О.Чайгасаме
Рисунок
Нервы руки. Изображение предоставлено O.Chaigasame
Ссылки
- 1.
Anderson BW, Ekblad J, Bordoni B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, аппендикулярный скелет. [PubMed: 30571018]
- 2.

McCausland C, Sawyer E, Eovaldi BJ, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, плечо и верхняя конечность, мышцы плеча. [В паблике: 30521257]
- 3.
McGhee DE, Coltman KA, Riddiford-Harland DL, Steele JR. Боль в верхней части туловища и скелетно-мышечная структура и функция у женщин с большой грудью и без нее: перекрестное исследование. Clin Biomech (Бристоль, Эйвон). 2018 Январь; 51: 99-104. [PubMed: 29287172]
- 4.
Петерсон С.Л., Райан Г.М. Архитектура мышц плеча и предплечья. J Hand Surg Am. 2011 май; 36(5):881-9. [PubMed: 21527142]
- 5.
Ibáñez-Gimeno P, De Esteban-Trivigno S, Jordana X, Manyosa J, Malgosa A, Galtés I. Функциональная пластичность плечевой кости человека: форма, ригидность и мышечные энтезы . Am J Phys Антропол. 2013 Апрель; 150 (4): 609-17. [PubMed: 23440606]
- 6.
Гарнер Б.


 [PubMed: 29287172]
[PubMed: 29287172]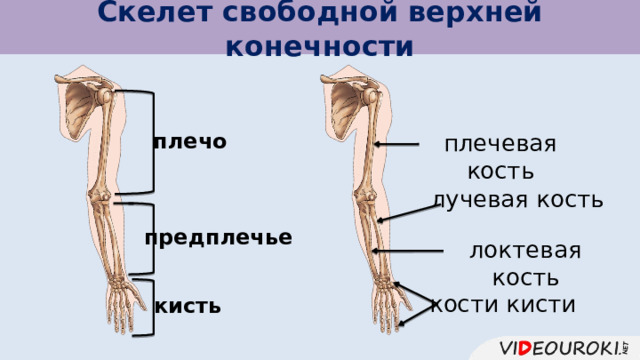 , 2022. Локтевая невропатия. [PubMed: 30480959]
, 2022. Локтевая невропатия. [PubMed: 30480959]