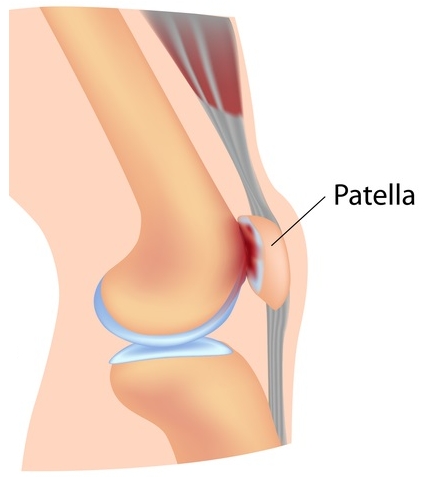
Хондромаляция колена: Хондромаляция надколенника
Хондромаляция надколенника
Хондромаляция надколенника — частая патология спортсменов, которую нужно обязательно лечить.
В нашей клинике работают высококвалифицированные врачи, которые быстро и правильно поставят точный диагноз и назначат адекватное лечение. У нас имеется своя диагностическая база и необходимое оборудование последнего поколения — КТ, МРТ, УЗИ. Пациент может, не покидая стен клиники, пройти нужную диагностику и сразу же посетить специалиста.
Что такое хондромаляция надколенника?
Хондромаляция надколенника — это патология суставного хряща нижней части коленной чашечки, в результате которой он изнашивается или смягчается. Это приводит к воспалительному процессу, сопровождающемуся ограничением подвижности и болезненными ощущениями в колене.
Чаще всего эта патология диагностируется у молодых людей, особенно у представительниц женского пола. Как правило, хондромаляция надколенника начинается в подростковом или молодом возрасте, и почти всегда на начальных стадиях протекает бессимптомно.
Как правило, хондромаляция надколенника начинается в подростковом или молодом возрасте, и почти всегда на начальных стадиях протекает бессимптомно.
Заболевание характеризуется изнашиванием хряща сустава, находящегося под коленной чашечкой из-за трения наколенника о бедренную кость. В результате дегенеративных изменений ткани хряща утрачивают упругость, при этом гиалиновый хрящ истончается, стираясь до кости.
Виды
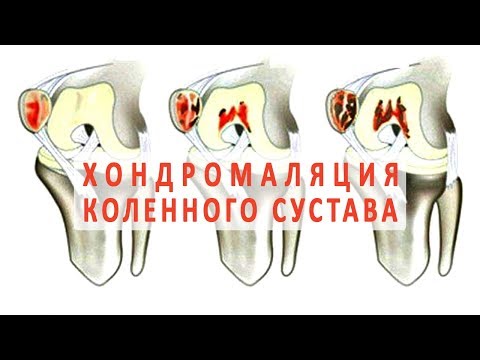
Всего существует 4 стадии хондромаляции надколенника, которые сменяют друг друга в зависимости от запущенности процесса:
— Хрящ размягчается в коленной области.
— Размягчается хрящ и нарушается его поверхность. Эта стадия является признаком начала разрушения тканей.
— Хрящ истончается и его состояние активно ухудшается.
— Тяжелое повреждение хряща, при котором оголяется костная ткань.
Причины возникновения
Спровоцировать изнашивание надколенника могут следующие факторы:
— слабый мышечный тонус;
— врожденные патологии, например, врожденное смещение коленной чашечки;
— травмы бедренной и большеберцовой кости;
— дисфункция отводящей и приводящей мышцы;
— деформация стопы;
— слабость четырехглавой бедренной мышцы;
— острые травмы коленной чашечки.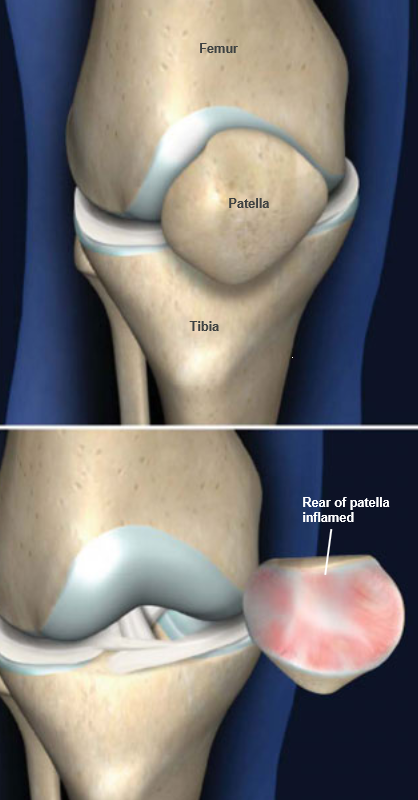
В группе риска находятся профессиональные спортсмены, которые испытывают повышенные нагрузки при прыжках, во время прямых ударов по надколеннику и т. д. Также хондромаляция надколенника диагностируется у людей с плоскостопием, артритом, удаленным мениском.
Симптомы и признаки
Основной признак заболевания — это боль. Она присутствует сразу с обеих сторон коленной чашечки и носит хронический или острый характер. При сгибательно-разгибательных движениях слышатся характерные щелчки.
Клиническая картина проявляется более ярко при спуске по лестнице, во время приседаний и бега. Интенсивность боли нарастает медленно — от легкого дискомфорта до сильных болевых ощущений. Этот процесс обычно занимает около года.
Какой врач лечит?
Хондромаляцию надколенника диагностирует ортопед. Он разрабатывает стратегию лечения индивидуально в каждом конкретном случае. В нашей клиники работают
Методы лечения
Прежде чем начинать лечение патологии, пациент должен пройти тщательную диагностику.
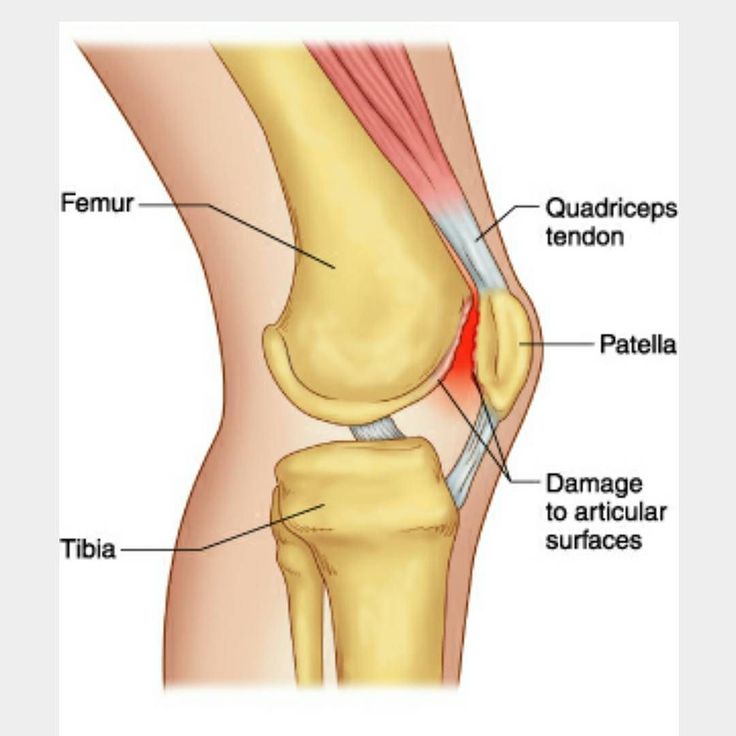 Заболевание диагностируется при помощи специальных тестов, а также используются:
Заболевание диагностируется при помощи специальных тестов, а также используются:
— рентген в трех проекциях;
— КТ;
— МРТ;
— артроскопия;
— радиоизотопное сканирование — при затруднении в постановке диагноза.
Консервативное лечение хондромаляции надколенника заключается в следующем:
— противовоспалительная терапия и назначение пациенту хондропротекторов;
— внутрисуставные инъекции препаратов гиалурона натрия;
— ношение специального фиксирующего наколенника;
— физиотерапия.
Важно знать, что:
— Хондропротекторы целесообразнее всего использовать в сочетании с физиотерапией, массажем и ЛФК.
— Остеопатия и рефлексотерапия может запускать восстановительные процессы в поврежденном хряще за счет скрытых резервов организма.
— Хирургическое вмешательство осуществляется эндоскопическим путем, то есть с использованием малоинвазивных методик.
Важно! Выбор тактики лечения зависит от стадии заболевания. При отсутствии эффекта от консервативного лечения, больному показано операционное вмешательство.
Результаты
Хондромаляция надколенника — это не приговор. Своевременно начав лечение можно обиться стабильной положительной динамики. Конечно придется приложить немало усилий, но добиться прогресса вполне реально — правильно подобранное лечение и адекватные занятия физкультурой позволят вернуть потерянную эластичность тканям хряща, а мышцам потерянную упругость. Комплексный поход к решению проблемы, а также четкое соблюдение всех рекомендаций врача приведут к практически полному восстановлению хряща.
Реабилитация и восстановление образа жизни
Реабилитация хондромаляции надколенника начинается сразу же после установки диагноза. Воспалительный процесс в хряще купируется быстро, а поскольку эта патология относится к категории дегенеративно-дистрофических изменений, реабилитация должна проводиться курсами. Таким образом можно поддерживать и сохранять функциональность сустава. То есть пациент должен периодически консультироваться с врачом, проходить физиопроцедуры и отслеживать динамику своего заболевания.
Таким образом можно поддерживать и сохранять функциональность сустава. То есть пациент должен периодически консультироваться с врачом, проходить физиопроцедуры и отслеживать динамику своего заболевания.
Справка! В зависимости от лечения (консервативного или оперативного) реабилитация может занимать 1–4 месяца.
Основной целью реабилитации является укрепление связок мышц коленного сустава, поэтому пациенту назначается лечебная физкультура, массаж, физиотерапия, кинезиотерапия.
Образ жизни при хондромаляции надколенника
Осложнениями хондромаляции надколенника являются рецидивирующие синовиты. Если болезнь пропекает длительно, возможно развитие деформирующего артроза надколеннико-бедренного сочленения. Чтобы не допустить появления этих осложнений, необходимо не только своевременно начинать лечение, но и в дальнейшем проходить его курсами. Кроме того, рекомендуется носить обувь с ортопедическими стельками, которые компенсируют проблемы с коленями и опорно-двигательным аппаратом, а также избегать перегрузок и травм коленного сустава.
Если хондромаляция надколенника выявлена своевременно, прогноз у заболевания благоприятный. Полное восстановление хрящевой ткани или значительное замедление прогрессирования патологического процесса возможно. Трудоспособность сохраняется, ряд пациентов может возвращаться к активным занятиям спортом.
Записаться
Лечение. Коленный сустав. Хондромаляция хряща колена
Описание заболевания, симптомы и причины, методы лечения.
Что такое «Хондромаляция надколенника» ?
Это разрушение хряща задней (суставной) поверхности надколенника. В результате теряется прежняя эластичность и наблюдается его разрыхление. По статистике, хондромаляция надколенника стоит на первом месте по причинам возникновения болей в молодом возрасте за исключением травматизма последствий от него. Чаще всего данный патологический процесс возникает у спортсменов и лиц, занятых тяжелым физическим трудом. Некоторые анатомические особенности строения сустава подразумевают более частую заболеваемость у женщин.
Ряд авторов считают хондромаляцию хряща надколенника как одно из проявлений аутоиммунного процесса, что в настоящее время требует большей доказательной базы.
Подробнее о лечении хондромаляции хряща колена
Симптомы
Клинически хондромаляция надколенника длительное никак себя не проявляет, боли появляются при достаточном распространении воспалительного процесса по хрящевой ткани. Часто обнаруживается отек коленного сустава, температура, как правило, или нормальная физиологическая, или субфебрильная.
Консервативное лечение
Лечение обычно начинают с консервативных методов:
- отдыха;
-
НПВС; -
изменение режима тренировок; -
после этого назначают программу реабилитации, в основе которой лежит растяжка мышц-разгибателей, подвздошно-большеберцового тракта, связок, удерживающих надколенник, и задней группы мышц бедра.
-
наращивание силы четырехглавой мышцы, особенно косой части медиальной широкой мышцы, как основного ограничителя подвижности надколенника. Считают, что из-за слабости данной мышцы по сравнению с латеральной широкой мышцей надколенник подвергается наружному подвывиху. Укрепляющие упражнения небольшой амплитуды для четырехглавой мышцы и подъем прямых ног ослабляют реакцию бедренно-надколенникового сочленения на этот дисбаланс. -
кроме упражнений можно назначить эластичное бинтование коленного сустава, фиксацию надколенника бандажом или ортопедическим аппаратом.
Хирургическое лечение
Существует множество вариантов хирургического лечения хондромаляции надколенника. Большинство из них направлено на восстановление правильного анатомического положения бедренно-надколенникового сочленения, небольшая часть — на регенерацию хрящевой выстилки. В тяжелых случаях показано контурирование суставных поверхностей и пателлэктомия.
Артроскопия коленного сустава
Является не только важной диагностической, но и лечебной процедурой. Хотя целесообразность промывания полости сустава и удаления патологически измененных тканей во время артроскопии остается предметом споров, ценность этого обследования для определения стадии заболевания и планирования хирургического лечения очевидна. Артроскопический лаваж на короткое время уменьшает боли и улучшает функцию за счет удаления отмерших тканей и протеогликанов, образующихся при воспалении. Но так как причина заболевания при этой манипуляции не устраняется, симптомы обычно возникают вновь. При артроскопическом определении стадии заболевания широко используют систему Аутербриджа из-за ее простоты и воспроизводимости результатов. Система основана на определении локализации, формы, размера и глубины дефекта. Такого рода малоинвазивные технологии крайне благоприятно сказываются на исходах заболевания, на сроках реабилитации и т. д. Лечение хондромаляции хряща коленного сустава теперь представляется более простой задачей, не обременяющей пациента, что важно.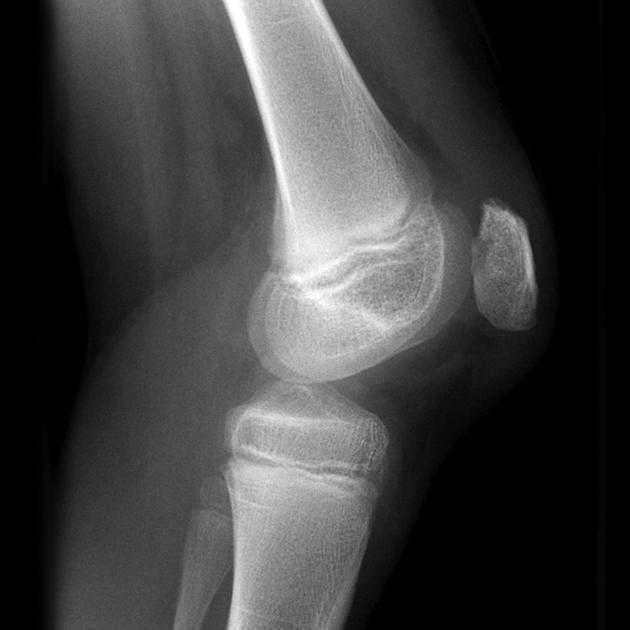
- Дефекты I степени представляют собой мягкие утолщения, иногда вздутия.
-
Для II степени характерны углубления и щели диаметром менее 1 см. -
Повреждения III степени выглядят как глубокие трещины диаметром более 1 см, доходящие до кости. -
Для IV степени характерно обнажение субхондральной кости.
Лаваж и удаление отмерших тканей больше подходят для травм без признаков нестабильности надколенника, чем для дегенеративных поражений нетравматической природы. При наклоне надколенника и минимальном повреждении суставных поверхностей, прежде всего наружной фасетки, при артроскопии можно мобилизовать латеральный край надколенника. Это вмешательство целесообразно только при клинически явном наклоне надколенника безтяжелых повреждений сустава. В целом артроскопический лаваж и удаление патологически измененных тканей с мобилизацией латерального края надколенника или без нее оправданны при поражениях I–II степени; при III–IV степени отдаленные результаты обычно плохие.
Артроскопическая хондропластика
При выраженной дегенерации хряща применяют артроскопическую хондропластику. Методики абразивной и микрощелевой хондропластики включают механическое проникновение в подлежащую кость с введением в дефекты мезенхимальных стволовых клеток костного мозга, стимулирующих регенерацию фиброзно-хрящевой ткани. Артроскопическую хондропластику обычно проводят людям моложе 30 лет с четко отграниченными повреждениями III степени; при более тяжелых поражениях она противопоказана. Такого рода оперативные вмешательства имеют свои положительные и отрицательные аспекты, нашли свое применение в спортивной медицине. Клинически лечение хондромаляции ничем не отличается, но с функциональной точки зрения объем движений в суставах возвращается в полной мере.
Дополнительные методы направлены на восстановление гиалинового (суставного) хряща. Для регенерации хряща проводят имплантацию собственных хондроцитов, пересадку костно-хрящевого ауто- или аллотрансплантата, пластику фрагментированным костно-хрящевым трансплантатом (мозаичную пластику). Имплантацию собственных хондроцитов проводят при значительных сквозных дефектах хрящевой выстилки мыщелка бедра, проявляющихся клинически. Сначала заготавливают хондроциты больного, затем их культивируют и подсаживают под надкостничный лоскут, на очищенный от патологических тканей дефект суставной поверхности. Согласно длительным кооперированным исследованиям, хорошие и отличные результаты удалось получить в 79% случаев. Метод показан молодым (20–50 лет) активным больным с изолированными (2–4 см²) травматическими дефектами хрящевой выстилки мыщелков бедра. Результаты восполнения дефектов надколенниковой поверхности бедренной кости или надколенника значительно хуже. Противопоказания включают обширный остеоартроз, нестабильность или наклон надколенника с подвывихом и менискэктомию в прошлом.
Имплантацию собственных хондроцитов проводят при значительных сквозных дефектах хрящевой выстилки мыщелка бедра, проявляющихся клинически. Сначала заготавливают хондроциты больного, затем их культивируют и подсаживают под надкостничный лоскут, на очищенный от патологических тканей дефект суставной поверхности. Согласно длительным кооперированным исследованиям, хорошие и отличные результаты удалось получить в 79% случаев. Метод показан молодым (20–50 лет) активным больным с изолированными (2–4 см²) травматическими дефектами хрящевой выстилки мыщелков бедра. Результаты восполнения дефектов надколенниковой поверхности бедренной кости или надколенника значительно хуже. Противопоказания включают обширный остеоартроз, нестабильность или наклон надколенника с подвывихом и менискэктомию в прошлом.
Пересадка костно-хрящевого аутотрансплантата и мозаичная пластика интересны тем, что для восполнения глубоких дефектов используют собственный неповрежденный хрящ. Однако для точного восстановления рельефа суставной поверхности требуется немалое техническое мастерство. Кроме того, количество донорских зон ограничено и не исключены осложнения в местах забора хряща. Костно-хряшевые аллотрансплантаты обычно применяют при больших (10 см² или более) дефектах мыщелков бедра и часто после неудачного применения других методов. В свежих аллотрансплантатах хондроциты более жизнеспособны, но в то же время обладают большей иммуногенностью и повышают риск передачи инфекции. Более того, свежие аллотрансплантаты сложны в обращении и требуют от хирурга и больного четкого планирования сроков вмешательства за относительно короткое время. Свежезамороженные аллотрансплантаты реже вызывают иммунные реакции и дают большую свободу в выборе сроков операции, но при этом ниже и жизнеспособность хондроцитов, и долгосрочная жизнеспособность трансплантата. Пателлэктомию и контурную пластику надколенника используют при обширных повреждениях надколенника, вызывающих значительные нарушения функции из-за боли, а также если прочие способы лечения не дали желаемого эффекта. Результаты методик неоднозначны.
Кроме того, количество донорских зон ограничено и не исключены осложнения в местах забора хряща. Костно-хряшевые аллотрансплантаты обычно применяют при больших (10 см² или более) дефектах мыщелков бедра и часто после неудачного применения других методов. В свежих аллотрансплантатах хондроциты более жизнеспособны, но в то же время обладают большей иммуногенностью и повышают риск передачи инфекции. Более того, свежие аллотрансплантаты сложны в обращении и требуют от хирурга и больного четкого планирования сроков вмешательства за относительно короткое время. Свежезамороженные аллотрансплантаты реже вызывают иммунные реакции и дают большую свободу в выборе сроков операции, но при этом ниже и жизнеспособность хондроцитов, и долгосрочная жизнеспособность трансплантата. Пателлэктомию и контурную пластику надколенника используют при обширных повреждениях надколенника, вызывающих значительные нарушения функции из-за боли, а также если прочие способы лечения не дали желаемого эффекта. Результаты методик неоднозначны. Операции, требующие перемещения больших объемов тканей: остеотомия, перенос и подъем бугристости большеберцовой кости и прочие, — будут обсуждаться в разделе, посвященном наклону и подвывиху надколенника.
Операции, требующие перемещения больших объемов тканей: остеотомия, перенос и подъем бугристости большеберцовой кости и прочие, — будут обсуждаться в разделе, посвященном наклону и подвывиху надколенника.
Хондромаляция | Кедры-Синай
ОБ
ДИАГНОЗ
ЛЕЧЕНИЕ
Обзор
Часто называемая «коленом бегуна», хондромаляция надколенника является распространенным заболеванием, вызывающим боль в надколеннике. Надколенник покрыт слоем гладкого хряща, который в норме скользит по колену при сгибании сустава.
Боль вызвана раздражением нижней поверхности или надколенника коленной чашечки, когда коленная чашечка трется об одну сторону коленного сустава, раздражая поверхность хряща.
Симптомы
Симптомы хондромаляции включают болезненность в коленях и боль, которая усиливается после длительного сидения, подъема по лестнице или вставания со стула. При выпрямлении колена также может ощущаться трение или скрежет. Это также может вызывать боль во время или после активной деятельности.
Это также может вызывать боль во время или после активной деятельности.
Причина и факторы риска
Хондромаляция обычно поражает молодых, спортивных и в остальном здоровых людей в результате чрезмерной нагрузки, травмы или чрезмерной нагрузки на колено. Это чаще поражает женщин, чем мужчин, потому что женщины испытывают большее боковое давление на надколенник. Люди, у которых был вывих, перелом или другая травма коленной чашечки, более склонны к хондромаляции, чем другие люди.
Диагностика
Врач осмотрит колено на наличие признаков болезненности или легкого отека. Коленная чашечка также может не идеально совпадать с бедренной костью (бедренной костью). Давление на коленную чашечку при ее разгибании может вызвать боль, что помогает в диагностике. Рентген обычно не показывает повреждения, вызванные хондромаляцией, хотя магнитно-резонансная томография (МРТ) может показать.
Лечение
В отличие от повреждений хрящей, вызванных артритом, повреждения, вызванные хондромаляцией, часто заживают. Обычно сначала рекомендуется консервативное лечение, так как отдых и физиотерапия могут устранить симптомы.
Обычно сначала рекомендуется консервативное лечение, так как отдых и физиотерапия могут устранить симптомы.
Во-первых, воспаление, вызванное хондромаляцией, должно пройти. Нестероидные противовоспалительные препараты могут быть назначены, чтобы уменьшить дискомфорт состояния. В течение нескольких недель пациентам следует избегать действий, вызывающих боль в колене. Затем активность можно постепенно увеличивать.
В течение этого времени занятия с низкой нагрузкой, такие как плавание, могут помочь спортсмену поддерживать форму, избегая при этом бега или действий, нагружающих колено. После того, как воспаление утихнет, физиотерапия может быть направлена на укрепление и повышение гибкости групп мышц четырехглавой мышцы и подколенного сухожилия.
При неэффективности консервативного лечения в течение нескольких месяцев может быть рекомендована операция. Хирург может осмотреть колено, чтобы оценить повреждение хряща, используя артроскоп (хирургический инструмент для визуального осмотра внутренней части сустава). Врач также может определить, есть ли анатомическое смещение, которое необходимо исправить хирургическим путем. Если ткань на внешней стороне коленной чашечки слишком тугая, это может привести к неправильной траектории надколенника. Может быть рекомендовано боковое высвобождение, хирургическая процедура, при которой тугие боковые связки перерезаются, что позволяет надколеннику нормально двигаться. В редких случаях может потребоваться более обширная операция.
Врач также может определить, есть ли анатомическое смещение, которое необходимо исправить хирургическим путем. Если ткань на внешней стороне коленной чашечки слишком тугая, это может привести к неправильной траектории надколенника. Может быть рекомендовано боковое высвобождение, хирургическая процедура, при которой тугие боковые связки перерезаются, что позволяет надколеннику нормально двигаться. В редких случаях может потребоваться более обширная операция.
© 2000-2022 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Хондромаляция: причины, симптомы и диагностика
Что такое хондромаляция надколенника?
Хондромаляция надколенника, также известная как «колено бегуна», представляет собой состояние, при котором хрящ на нижней поверхности надколенника (надколенник) разрушается и размягчается. Это состояние распространено среди молодых, спортивных людей, но может также возникать у пожилых людей с артритом коленного сустава.
Хондромаляция часто рассматривается как травма от чрезмерной нагрузки в спорте, и иногда перерыв в тренировках на несколько дней может дать хорошие результаты. В других случаях причиной является неправильное положение колена, и простой отдых не приносит облегчения. Симптомами «колена бегуна» являются боль в колене и ощущение скрежета, но многие люди, страдающие им, никогда не обращаются за медицинской помощью.
В норме коленная чашечка располагается над передней частью коленного сустава. Когда вы сгибаете колено, задняя часть коленной чашечки скользит по хрящу бедренной кости или бедренной кости в колене. Сухожилия и связки прикрепляют коленную чашечку к большеберцовой кости и мышце бедра. Когда какой-либо из этих компонентов не может двигаться должным образом, коленная чашечка может тереться о бедренную кость. Это ненормальное трение может привести к ухудшению состояния надколенника, что приведет к хондромаляции надколенника или колену бегуна.
Неправильное движение коленной чашечки может быть результатом:
- плохого выравнивания из-за врожденного дефекта
- слабости подколенных сухожилий и четырехглавой мышцы (мышцы задней и передней части бедер соответственно)
- мышечного дисбаланса между приводящими и отводящими мышцами (соответственно мышцы на внешней и внутренней стороне бедер)
- повторная нагрузка на коленные суставы, например, при беге, катании на лыжах или прыжках
- прямой удар или травма коленной чашечки
Существует множество факторов, которые могут увеличить риск развития хондромаляции надколенника.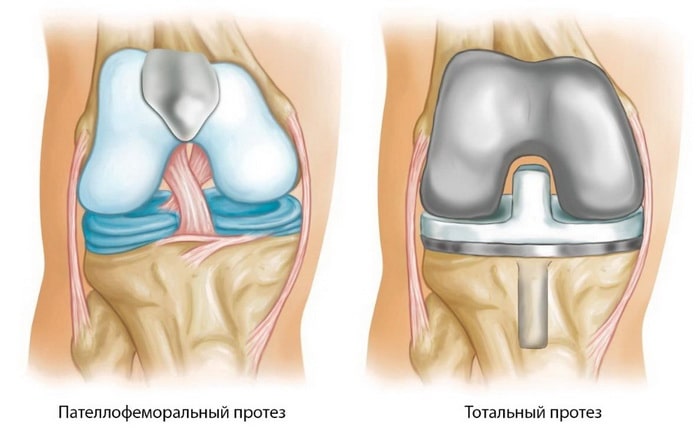
Возраст
Подростки и молодые люди подвержены высокому риску этого заболевания. Во время всплесков роста мышцы и кости развиваются быстро, что может способствовать кратковременному мышечному дисбалансу.
Пол
У женщин чаще, чем у мужчин, развивается колено бегуна, поскольку они обычно обладают меньшей мышечной массой, чем мужчины. Это может привести к неправильному положению колена, а также к большему латеральному (боковому) давлению на коленную чашечку.
Плоскостопие
Плоскостопие может вызвать большую нагрузку на коленные суставы, чем высокий свод стопы.
Предыдущая травма
Предшествующая травма коленной чашечки, например вывих, может увеличить риск развития синдрома «колена бегуна».
Высокий уровень активности
Если у вас высокий уровень активности или вы часто выполняете упражнения, оказывающие давление на коленные суставы, это может увеличить риск возникновения проблем с коленями.
Артрит
Колено бегуна также может быть симптомом артрита, состояния, вызывающего воспаление сустава и ткани. Воспаление может помешать правильному функционированию надколенника.
Воспаление может помешать правильному функционированию надколенника.
Хондромаляция надколенника обычно проявляется болью в области колена, известной как надколенниково-бедренная боль. Вы можете чувствовать скрежет или хруст при сгибании или разгибании колена. Боль может усиливаться после длительного сидения или во время действий, при которых колени подвергаются чрезмерному давлению, например, при длительном стоянии или физических упражнениях.
Обратитесь к врачу, если боль в колене не проходит в течение нескольких дней.
Ваш врач осмотрит колено на наличие отека или болезненности. Они также могут посмотреть, как ваша коленная чашечка совмещена с бедренной костью. Смещение может быть индикатором хондромаляции надколенника. Ваш врач может также применить резистивное давление к расширенной коленной чашечке, чтобы определить болезненность и тяжесть.
После этого ваш врач может запросить любой из следующих тестов, чтобы помочь в диагностике и оценке:
- Рентгеновские снимки для выявления повреждения кости или признаков смещения или артрита
- магнитно-резонансная томография (МРТ) для наблюдения за износом хряща
- артроскопическое исследование, минимально инвазивная процедура для визуализации внутренней части коленного сустава, которая включает введение эндоскоп и камера в коленный сустав
Классификация
Существует четыре степени, от 1 до 4, которые определяют тяжесть «колена бегуна».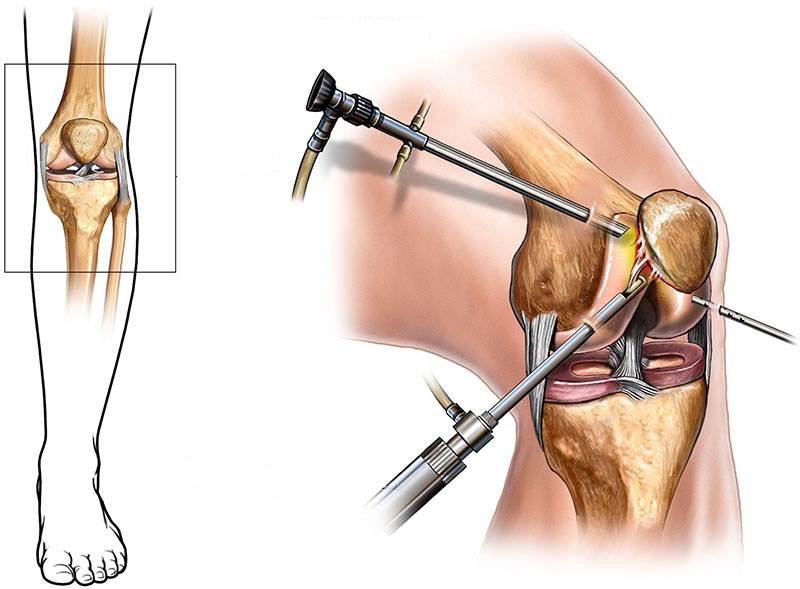 1-я степень – наименее тяжелая, 4-я – самая тяжелая.
1-я степень – наименее тяжелая, 4-я – самая тяжелая.
- Степень тяжести 1 указывает на размягчение хряща в области колена.
- Степень 2 указывает на размягчение хряща наряду с аномальными характеристиками поверхности. Обычно это знаменует собой начало эрозии тканей.
- Степень 3 показывает истончение хряща с активным разрушением ткани.
- Степень 4 , самая тяжелая степень, указывает на обнажение кости со значительной частью разрушенного хряща. Обнажение костей означает, что в колене, вероятно, происходит трение кости о кость.
Целью лечения является уменьшение давления на коленную чашечку и сустав. Отдых, стабилизация и лед на суставе могут быть первой линией лечения. Повреждение хряща, приводящее к «колену бегуна», часто может восстанавливаться во время отдыха.
Ваш врач может назначить противовоспалительные препараты, такие как ибупрофен, на несколько недель, чтобы уменьшить воспаление вокруг сустава. Если отек, болезненность и боль сохраняются, можно изучить следующие варианты лечения.
Если отек, болезненность и боль сохраняются, можно изучить следующие варианты лечения.
Физиотерапия
Физиотерапия, направленная на укрепление четырехглавой мышцы бедра, подколенных сухожилий, приводящих и отводящих мышц, может помочь улучшить мышечную силу и равновесие. Мышечный баланс поможет предотвратить смещение колена.
Обычно рекомендуются упражнения без нагрузки, такие как плавание или езда на велотренажере. Кроме того, изометрические упражнения, которые включают в себя напряжение и расслабление мышц, могут помочь сохранить мышечную массу.
Хирургия
Артроскопическая операция может потребоваться для осмотра сустава и определения наличия смещения коленного сустава. Эта операция включает в себя введение камеры в сустав через крошечный разрез. Хирургическая процедура может решить проблему. Одной из распространенных процедур является боковое высвобождение. Эта операция включает в себя перерезание некоторых связок, чтобы снять напряжение и обеспечить больше движений.
Другие хирургические варианты могут включать сглаживание задней поверхности коленной чашечки, имплантацию хрящевого трансплантата или изменение места прикрепления бедренной мышцы.
Вы можете снизить риск развития синдрома «колено бегуна», следуя этим рекомендациям:
- Избегайте повторяющихся нагрузок на коленные чашечки. Носите наколенники, если вам приходится проводить время на коленях.
- Создайте мышечный баланс, укрепив квадрицепсы, подколенные сухожилия, отводящие и приводящие мышцы.
- Носите вставки для обуви, которые исправляют плоскостопие, увеличивая свод стопы. Это уменьшит давление на колени и поможет выровнять коленную чашечку.
Наконец, избыточная масса тела может вызвать нагрузку на колени. Поддержание здорового веса тела может помочь снизить нагрузку на колени и другие суставы. Вы можете предпринять шаги, чтобы похудеть, сократив потребление сахара и жиров, употребляя в пищу много овощей, фруктов и цельнозерновых продуктов, а также занимаясь физическими упражнениями не менее 30 минут в день пять раз в неделю.