Предплечье из каких костей состоит: Предплечье где находится у человека?
Предплечье где находится у человека?
Предплечье где находится у человека?
Предплечье — это область верхней конечности, состоящая из двух костей и ограниченная двумя суставами. Школьники часто путают положение плеча и предплечья в анатомии человека. Для понимания рассмотрим строение и функции той области верхней конечности, которая приходится на предплечье.
Содержание
- 1 Анатомия
- 2 Предплечье: где находится? Фото скелета человека
- 3 Кости предплечья
- 4 Строение локтевой кости
- 5 Строение лучевой кости
- 6 Соединение костей предплечья
- 7 Плечо и предплечье
- 8 Мышцы предплечья
- 9 Передние мышцы предплечья
- 10 Задние мышцы предплечья
- 11 Нервы предплечья
- 12 Переломы костей предплечья
Анатомия
На уровне средней школы они начинают изучать курс анатомии человека. Это очень интересный и вместе с тем обширный раздел биологии, требующий усвоения качественных знаний. Анатомия человека — это наука, которая рассматривает строение тела, его функции и жизнедеятельность в целом.
Это очень интересный и вместе с тем обширный раздел биологии, требующий усвоения качественных знаний. Анатомия человека — это наука, которая рассматривает строение тела, его функции и жизнедеятельность в целом.
Модель скелета или анатомический атлас расскажут вам, где находится предплечье у человека. Внимательно изучив название, расположение, виды и назначение костей, легко понять строение верхней конечности человека — руки.
Подвижность скелета обеспечивают мышцы, прикрепленные к костям. Глядя на предплечье, где есть много различных типов мышечной ткани, вы можете понять, как движется рука. Сокращению мышц способствуют нервные импульсы, которые получают нервы, расположенные в предплечье.
Предплечье: где находится? Фото скелета человека
Итак, немного теории. Анатомический атлас или модель скелета поможет ответить на вопрос, где находится предплечье у человека. Кости предплечья — одна из составляющих верхней конечности человека, которая играет важную роль в подвижности рук. Внимательно изучив изображение скелета, легко увидеть, где расположены плечо и предплечье.
Внимательно изучив изображение скелета, легко увидеть, где расположены плечо и предплечье.
Из названия можно догадаться, что предплечье находится под плечевыми костями, предшествует ей и вместе образует основу верхней конечности человека. Чтобы понять анатомию верхней конечности, необходимо изучить кости, составляющие ее.
Кости предплечья
Часть верхней конечности — предплечье, где находятся две кости, имеет довольно простое строение. Он состоит из длинных трубчатых костей: локтевой и лучевой, каждая из которых имеет свои особенности строения.
Что нужно знать о строении трубчатых длинных костей:
- Они состоят из диафиза, метафиза и шишковидной железы. Диафиз — это умеренно удлиненная часть кости, имеющая цилиндрическую или треугольную форму. Метафиз — промежуток между диафизом и шишковидной железой. Шишковидная железа — это утолщенный конец, необходимый для соединения с суставом.
- Суставная поверхность расположена на эпифизе, который покрыт суставным хрящом.

- Эпифизы, в зависимости от положения кости, могут быть проксимальными (верхними) и дистальными (нижними).
- именно за счет метафиза и расположенной на нем хрящевой ткани происходит рост трубчатых костей в длину.
- Эпифиз губчатый, диафиз компактный.
Тело локтевой кости и лучевой кости имеет треугольную форму, что означает наличие трех поверхностей. Передняя часть кости обращена вперед, а задняя — назад. Положение третьей стороны на лучевой и локтевой сторонах разное.
Строение локтевой кости
Мы уже поняли, что в предплечье расположены две длинные трубчатые кости, соединенные с обеих сторон суставами. Третья сторона локтевой кости называется медиальной и обращена внутрь, как и ее края.
Локтевая кость расположена на внешней стороне руки, что называется медиальным положением. Например, если мы рассмотрим конечность слева и справа, левое предплечье содержит локтевую кость слева и справа справа. Другими словами, локтевая кость располагается в предплечье со стороны мизинца.
Верхний эпифиз локтевой кости толще проксимального эпифиза лучевой кости и сочленяется с ним посредством углубления в форме блока, которое ограничено двумя отростками: коронарным и локтевым. На внутренней стороне венечного отростка имеется радиальная выемка, предназначенная для радиальной капители. Сустав вместе с суставной поверхностью и хрящом образует локтевой сустав, обеспечивающий сгибание и разгибание предплечья.
Нижний эпифиз, наоборот, тоньше дистального эпифиза лучевой кости и соединяется с ним с помощью суставной окружности, а затем переходит в лучезапястный сустав.
Строение лучевой кости
Если локтевая кость расположена медиально, лучевая треть не приводится: она находится на внутренней стороне руки, то есть расположена дистально. Например, левое предплечье (где локтевая кость находится слева) содержит радиус справа. Другими словами, радиус находится на стороне большого пальца.
Третья сторона балки называется боковой, она обращена наружу. Верхний эпифиз состоит из головки с небольшим углублением в центре для соединения с мыщелком плечевой кости. Дистальный отдел шишковидной железы снаружи содержит локтевую вырезку для соединения с головкой локтевой кости.
Верхний эпифиз состоит из головки с небольшим углублением в центре для соединения с мыщелком плечевой кости. Дистальный отдел шишковидной железы снаружи содержит локтевую вырезку для соединения с головкой локтевой кости.
Соединение костей предплечья
Важную роль в анатомии трубчатых костей предплечья играет способ их соединения между собой. Суставы обеспечивают движение лучевой кости вокруг локтевой кости. Кость может двигаться внутрь или наружу, при этом суставы запястья и локтевого сустава всегда работают вместе.
При движении радиус описывает дугу в 140 градусов к локтевой кости. При этом приводятся рука и плечо, пусть и с незначительным движением, что в сумме составит от 220 до 360 градусов диапазона движений. Именно возможность такого вращения позволяет человеку выполнять различные движения верхними конечностями.
Важное место в соединении костей предплечья занимает межкостная перепонка, состоящая из коллагеновых волокон. Он лежит между лучевой и локтевой гребнями и удерживает их таким образом, чтобы не ограничивать движения.
Плечо и предплечье
Популярное понимание положения плеч вносит путаницу в начало изучения анатомии человека. То, что все привыкли считать плечом, в медицине называется плечевым поясом или плечевым поясом. Так где же плечо, а где предплечье? Плечо — участок верхней конечности от плеча до локтевого сустава, через который плечевая кость соединяется с костями предплечья.
Плечо соединяется с радиусом от боковой части суставной поверхности, имеющей форму шара. Это головка мыщелка плечевой кости. Плечо соединяется с локтевой костью из медиальной части, образуя блок плечевой кости. Венечный и локтевый отростки входят в блок спереди и сзади соответственно. Над блоком имеются ямки, в которые входят отростки при сгибании или разгибании локтя.
Мышцы предплечья
Мы уже разобрались, где у человека предплечье. Рассмотрим подробнее, какие мышцы задействованы в этом сегменте верхней конечности. В зависимости от выполняемых движений мышцы предплечья можно разделить на:
- супинаторы: позволяют балке двигаться наружу;
- сгибатели и разгибатели пальцев кисти.

- пронаторы — обеспечивают движение луча во внутреннюю сторону;
- сгибатели и разгибатели кисти;
Эти группы мышц делятся на две основные категории в зависимости от их расположения: передние и задние.
Передние мышцы предплечья
Передние мышцы, которые двигают предплечье, находятся там, где радиус направлен внутрь. В группу также входят мышцы-сгибатели. Поверхностный слой мышечной ткани передних мышц начинается от медиальной части надмыщелка плеча. Глубокие мышечные слои начинаются от костей предплечья и сетки между ними. Пронаторы прикреплены к радиусу.
Ближайшая к плечевой кости мышечная ткань более выражена и близка к структуре запястья и представлена в основном сухожилиями.
Поверхностный слой передних мышц состоит из:
- Круглый пронатор: участвует в сгибании предплечья, а также способствует его вращению внутрь (ладонь опускается).
- Brachioradialis — участвует в процессе супинации и пронации, в сгибании предплечья.
 Он берет начало в плечевой кости и закрепляется в дистальном отделе лучевой кости.
Он берет начало в плечевой кости и закрепляется в дистальном отделе лучевой кости. - Радиальное сгибание запястья: участвует в сгибании руки и частично вращает ее внутрь.
- Длинная ладонная мышца — сгибает руку.
- Сгибатель запястья: участвует в движении и сгибании руки.
- Поверхностный сгибатель пальца: участвует в сгибании средних фаланг пальцев.
Глубокий слой передних мышц представлен длинным сгибателем большого пальца, глубоким сгибателем пальцев и квадратным пронатором. Предплечье, где задействовано множество мышц, участвующих в движении верхней конечности, определяет ловкость и разнообразие выполняемых действий.
Задние мышцы предплечья
Задняя группа мышц предплечья состоит из опор и разгибателей подъема стопы. Поверхностный слой мышечной ткани состоит из мышц:
- Длинный радиальный разгибатель кисти: участвует в сгибании предплечья в локте и разгибании запястья.
- Короткий лучевой разгибатель кисти — участвует в разгибании запястья и его отведении.

- Разгибатель пальца.
- Разгибатель мизинца.
- Кисть-разгибатель локтя — участвует в отведении запястья к локтю и его разгибанию.
Глубокий слой задних мышц предплечья представлен опорой подъема стопы, длинной мышцей (участвующей в отведении большого пальца), коротким и длинным разгибателем большого пальца и разгибателем указательного пальца.
Нервы предплечья
Предплечье, где расположено много мышц, также является местом, где проходят нервы. Давайте посмотрим на основные нервы, расположенные в этой области, и их функции:
- Срединный: ветви расположены в локтевом суставе и передних мышцах предплечья. Он иннервирует суставы кисти, мышцы большого пальца.
- Медиальный кожный — иннервирует кожу предплечья, берет начало от медиального пучка.
- Мышечно-кожный — его ветви расположены в локтевом суставе, под ним спускается в виде латерального кожного нерва. Иннервирует кожу предплечья.
- Радиальный: глубокая ветвь этого нерва иннервирует мышцы-разгибатели предплечья.

- Ульнар — расположен около локтевой артерии, иннервирует локтевой сгибатель запястья. Ниже он разделен на ветви, которые иннервируют ладонь изнутри и снаружи.
Переломы костей предплечья
Кости предплечья довольно тонкие, поэтому легко ломаются даже при незначительных травмах.
Переломы предплечья можно разделить на несколько типов:
- Перелом локтевого сустава — возникает из-за падения на локоть или из-за сильного сокращения трицепса. Для него характерны припухлость с голубоватым оттенком, резкая боль при движении, деформация или опускание руки.
- Повреждение венечного отростка — происходит из-за падения на согнутом локте. Жалобы на припухлость, ограниченность движений и боль.
- Перелом проксимальной кости — причина — падение на локоть в согнутом положении.
- Перелом локтевой или лучевой кости — возникает из-за прямого удара. Основные симптомы — отек, сильная боль и ограниченная подвижность.
- Перелом обеих костей предплечья — характеризуется смещением сломанных костей и их схождением.

При переломах крайне важно оказать пострадавшему первую помощь. Если перелом открытый, не стоит пытаться исправить его самостоятельно. Необходимо помнить, что в обязательном порядке иммобилизуются два сустава: запястье и локоть. Для этого можно наложить шину, не касаясь той стороны руки, из которой выступает кость.
Предплечье — важный сегмент верхней конечности, обеспечивающий высокую подвижность руки и разнообразие выполняемых действий.
Поделиться:
- Предыдущая записьПриспособление птиц к полету: признаки. Как птицы приспособились к полету
- Следующая записьПлощадь основания призмы: от треугольной до многоугольной
×
Рекомендуем посмотреть
Adblock
detector
Перелом кисти — признаки, первая помощь, лечение в Москве
Переломы кисти диагностируют у 30% пациентов, которые обращаются к травматологу. Распространенность травмы объясняется тем, что при угрозе падения человек автоматически выставляет руки перед собой, что приводит к тяжелым повреждениям. Перелом костей кисти имеет выраженную клиническую картину, но для уточнения диагноза необходимо сделать рентген.
Распространенность травмы объясняется тем, что при угрозе падения человек автоматически выставляет руки перед собой, что приводит к тяжелым повреждениям. Перелом костей кисти имеет выраженную клиническую картину, но для уточнения диагноза необходимо сделать рентген.
Из каких костей состоит кисть
Кисть состоит из 27 мелких костей, которые довольно хрупкие, легко травмируются.
Группы костей:
- запястья;
- пястные кости;
- фаланги пальцев.
В запястье 8 коротких костей с губчатой структурой, которые расположены в два ряда. Верхний ряд идет от мизинца к большому пальцу, состоит из гороховидной, трехгранной, полулунной и ладьевидной костей. Все кости, кроме гороховидной, присоединяются к лучевой кости – это лучезапястный сустав.
В структуру нижнего ряда входят крючковидная, головчатая, трапециевидная и многоугольная кости. Они соединены с трубчатыми пястными костями, которые крепятся к костям фаланг пальцев.
Почему ломаются кости кисти?
Перелом кисти – открытая или закрытая травма, при которой наблюдается полное либо частичное повреждение костных составляющих. Чаще всего оно связано с внешним механическим воздействием на кисть. Это может быть падение груза, удар тяжелым предметом, падение с упором на кисть, зажатие ладони между твердыми поверхностями.
Чаще всего оно связано с внешним механическим воздействием на кисть. Это может быть падение груза, удар тяжелым предметом, падение с упором на кисть, зажатие ладони между твердыми поверхностями.
У пожилых людей повреждения костей кисти возникают чаще, поскольку с возрастом уменьшается плотность костных тканей. Риск перелома даже при незначительном ушибе увеличивается при наличии в анамнезе остеопороза, гормональных нарушений, если человек бесконтрольно принимает диуретики.
Виды переломов кисти
В травматологии переломы кисти классифицируют по нескольким признакам. С учетом нарушения целостности кожи переломы бывают открытыми и закрытыми. Выделяют травматические переломы, которые получены в результате падения или удара, и патологические переломы, при которых повреждения костных структур возникают у людей преклонного возраста без причины или после слабого воздействия.
Виды переломов по характеру повреждений:
- простой – разрушение кости без отломков происходит в одном месте;
- фрагментарный – при травме образуется две линии разлома, между отломками находится фрагмент целой костной ткани;
- оскольчатый – кость раздроблена на множество мелких отломков;
- размозженный – самый тяжелый вид травмы, при котором нарушается анатомическая форма некоторых частей костного образования.

Степень тяжести перелома кисти определяют по направлению линии перелома и наличию смещения костных отломков. Переломы со смещением лечить приходится дольше, чем травмы без осложнений.
Виды переломов по типу повреждения:
- полный – кость ломается в одном или нескольких местах;
- неполный – на кости образуются трещины;
- по типу веточки – эту травму часто диагностируют у детей, разрушения костных структур не затрагивают область надкостницы.
Если разрушена середина кости, такой перелом называют диафизарным, при травмировании головки кости – эпифизарным. При переломе костей внутрь сустава диагностируют перелом Беннета или Роландо, это внутрисуставная травма. Если линия разлома не затрагивает сочленение, это внесуставный перелом.
Виды переломов по месту локализации
Выделяют три группы переломов кисти: костей запястья, пястных костей и фаланг пальцев.
Переломы костей запястья диагностируют редко, чаще всего страдает ладьевидная кость, которая ломается на две части.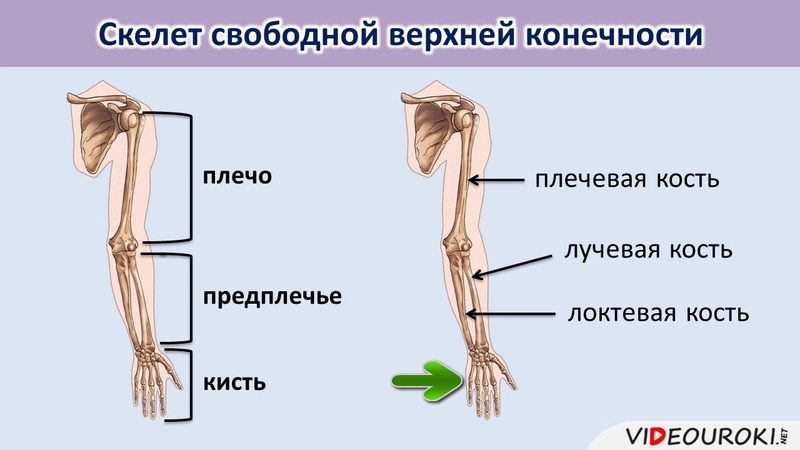 Часто перелом усугубляется вывихом. На месте перелома нередко образуются ложные суставы, кисты внутри кости. Продолжительность иммобилизации – 1–6 месяцев.
Часто перелом усугубляется вывихом. На месте перелома нередко образуются ложные суставы, кисты внутри кости. Продолжительность иммобилизации – 1–6 месяцев.
Переломы пястных костей – самый распространенный вид травмы. Его разновидности:
- Перелом I пястной кости происходит при сильном ударе согнутым большим пальцем по твердому предмету.
- Внутрисуставный или внесуставный перелом основания первой пястной кости. Перелом Беннета характеризуется смещением травмированной кости к лучевой кости, при этом треугольный фрагмент не смещается, поскольку его удерживают связки. Перелом Роланда – вывих пястного костного фрагмента к лучевой кости с одновременным разломом первой пястной кости на несколько отломков.
- Перелом средней части первой пястной кости. Выявляют редко после прямого удара по кости.
- Переломы II, III, IV, V пястных костей – следствие падения на кулак или удара кулаком по твердой поверхности. Чаще всего наблюдается повреждение сразу нескольких костных структур, чаще всего четвертой и пятой.

- Переломы фаланг пальцев – частая травма. Виды – винтообразный, оскольчатый, поперечный, внутрисуставный, внесуставный.
Как распознать перелом кисти?
При нарушении целостности одной или нескольких костей кисти проявляются характерные общие и специфические симптомы.
Основные проявления перелома кисти:
- сильная боль в поврежденной области – в ладонях и пальцах находится много нервных окончаний и болевых рецепторов;
- обширный отек – распространяется не только на кисть, но и на лучезапястный сустав, предплечье;
- подкожное кровоизлияние – гематома может быть небольшой или охватывать значительную площадь;
- кожные покровы над травмированной костью приобретают синюшный оттенок, становятся горячими на ощупь;
- нарушение подвижности кисти – даже незначительное движение приводит к усилению болевого синдрома;
- часть кисти или пальцы деформируются, под кожей можно увидеть отломки костей;
- для открытых переломов характерно наличие ран, в которых видны поврежденные костные и мышечные ткани.

При повреждении области запястья пострадавший не может сжать руку в кулак. При любом движении возникает сильная боль, которая отдает в ладьевидную кость, фаланги 3 и 4 пальца. При разрушении костей у основания пальца выраженный болевой синдром возникает при попытке пошевелить указательным пальцем. При этом большой палец расположен неестественно – в согнутом виде прижат к кисти. При нарушении целостности костей пальцев наблюдается деформация, отклонение по вертикальной оси фаланг.
Если костные отломки смещаются, под кожей появляется твердое образование. При пальпации возникает боль, образование легко сдвигается, при этом хорошо слышен хруст при трении частей костей друг о друга.
Переломы кисти часто сопровождаются осложнениями. При разрыве нервов человек не может управлять кистью, поскольку сигналы от головного мозга не доходят к мышцам и связкам, снижается или полностью исчезает чувствительность руки. При разрыве сухожилий чувствительность не нарушается, но пострадавшему сложно выполнять многие движения.
Диагностические мероприятия
При подозрении на перелом кисти необходимо обратиться к травматологу. Первоначальный диагноз врач ставит на основе сбора анамнеза, анализа жалоб пациента и внешнего осмотра. Чтобы исключить вывихи или сильный ушиб, назначают рентген в двух или трех проекциях.
В некоторых случаях сразу сделать рентген не получается из-за сильного отека мягких тканей. В таких случаях обследование проводят через 8–10 дней. На это время поврежденную руку фиксируют жесткой гипсовой повязкой или полимерными бинтами.
Методы лечения
При переломе костей кисти необходимо полностью восстановить функции поврежденной конечности. Для этого сопоставляют костные отломки, накладывают гипс, затем потребуется реабилитация. Репозицию костей проводят под местной, реже общей, анестезией.
Гипсовую повязку накладывают от головки пястных костей до верхней трети предплечья. К повязке фиксируют большой палец. Через 2–3 недели делают повторный рентген.
При неправильном наложении гипса могут возникнуть отдаленные последствия. Если повязка наложена слишком туго, она сдавливает ткани, пережимаются сосуды. За несколько недель иммобилизации из-за нарушения кровообращения сочленение атрофируется, развивается ишемическая контрактура.
Если повязка наложена слишком туго, она сдавливает ткани, пережимаются сосуды. За несколько недель иммобилизации из-за нарушения кровообращения сочленение атрофируется, развивается ишемическая контрактура.
Если гипс или лангета наложены слабо, пациент совершает непроизвольные движения кистью. Это приводит к смещению, неправильному сращиванию костей, нарушается анатомия кисти.
Осложнением открытого перелома кисти может стать остеомиелит. Болезнь развивается при проникновении бактерий из внешней среды на костные ткани, из-за чего формируется полость с гноем. Признаки – сильная, постоянная боль, повышение температуры тела, симптомы выраженной интоксикации. Снижается плотность костей, что часто становится причиной повторного перелома на месте предыдущего.
Для устранения болевого синдрома назначают нестероидные противовоспалительные средства, если они не помогают – глюкокортикостероиды. Чтобы ускорить процесс регенерации костных тканей, необходимо принимать хондропротекторы, препараты кальция.
Когда требуется операция при переломе кисти?
При выявлении осложнений требуется хирургическое вмешательство. Существует несколько видов вмешательств:
- Остеосинтез. Во время операции края разрушенной кости скрепляют с помощью скоб или металлических штифтов. Затем накладывают гипсовую фиксирующую повязку.
- Костная пластика. В травмированную область помещают целую костную ткань пациента или донора, или искусственный имплантат. Это позволяет ускорить процесс восстановления поврежденных костей.
- Артродез. Операцию проводят при множественных оскольчатых переломах кисти. Кости неподвижно фиксируют в нужном положении при помощи искусственных фиксаторов, сустав не двигается.
- Эндопротезирование – поврежденные костные структуры заменяют искусственными имплантатами.
Метод оперативного вмешательства врач подбирает индивидуально для каждого пациента. При этом учитываются возраст и общее состояние пациента, характер повреждений, наличие противопоказаний.
Реабилитационный период
Восстановительный период начинается после снятия гипса. Для восстановления кровообращения в кисти и пальцах, подвижности суставов, устранения атрофии мышц назначают массаж, физиопроцедуры и лечебную физкультуру.
Массаж улучшает работу мышц и гемодинамику. Пассивное воздействие способствует разработке сочленений, улучшению подвижности суставов.
Комплекс упражнений лечебной гимнастики подбирает врач с учетом вида и степени тяжести перелома кисти. Первые сеансы ЛФК нужно выполнять под наблюдением специалиста, затем заниматься можно самостоятельно дома.
Несколько простых упражнений для восстановления подвижности кисти:
- Медленно сжимать и разжимать кулак.
- Соединять большой палец поочередно с остальными пальцами.
- Соединить все пальцы, кроме мизинца, его нужно отвести в сторону.
- С небольшим усилием переплетать пальцы на обеих кистях.
- Полезно завязывать шнурки, собирать алмазную мозаику или фигуры из спичек.

Начинать нужно с 3–5 повторов, постепенно увеличивать нагрузку. При появлении сильной боли, отечности или покраснения занятия прекратить, проконсультироваться с лечащим врачом. После полного восстановления подвижности кисти можно выполнять упражнения с отягощением, чтобы развить мышечную силу.
Физиотерапию назначают для ускорения выздоровления. Дополнительно курсовое лечение нужно проходить каждые 6 месяцев для поддержания терапевтического эффекта.
Для восстановления подвижности кисти после перелома назначают следующие физиопроцедуры:
- магнитотерапию;
- электрофорез;
- лазеротерапию;
- лечение ультразвуком;
- аппликации с парафином, озокеритом.
При своевременном обращении к травматологу, выполнении всех рекомендаций врача поврежденные кости кисти восстанавливаются полностью без негативных последствий.
Продолжительность реабилитационного периода – 3–8 месяцев. Все это время пациенту необходимо носить фиксирующую повязку.
Чтобы снизить риск травмы кисти, необходимо соблюдать правила техники безопасности на рабочем месте, носить удобную обувь, чтобы избежать падений. Во время активного отдыха, занятий спортом не забывать о защитных приспособлениях. Для предотвращения хрупкости костей необходимо правильно питаться, вести здоровый образ жизни, принимать витаминные комплексы.
Вопрос – ответ
Чем отличаются растяжение и перелом лучезапястной кости?
При растяжении связки растягиваются, частично или полностью разрываются, но целостность костных структур не нарушается. При разрыве связок боль резкая, но кратковременная. Через время она появляется вновь из-за развития воспалительного процесса внутри тканей. При переломе боль слабая, но постоянная, ноющая, не пульсирующая. При растяжении I, II степени подвижность запястья практически не нарушается, но любое движение сопровождается болью. При переломе двигать кистью невозможно. Прикладывание холода при растяжении помогает надолго избавиться от боли. При переломах такая процедура дает кратковременный эффект.
При переломах такая процедура дает кратковременный эффект.
Какие правила оказания первой помощи при подозрении на перелом кисти?
Правильно оказанная первая помощь помогает избежать развития осложнений после травмы. Сначала поврежденную руку нужно осмотреть, при возможности снять все украшения, на 10–15 минут приложить холодный компресс. Если есть раны, их нужно аккуратно очистить, обработать перекисью, закрыть стерильной повязкой. Если видны отломки, самостоятельно вправлять их нельзя. Травмированную кисть нужно обездвижить – прибинтовать руку к туловищу, не затрагивая область кисти. При сильной боли можно дать обезболивающее, но лучше воздержаться от приема лекарств, чтобы не смазать клиническую картину. После оказания первой помощи доставить пострадавшего в травмпункт.
Сколько нужно носить гипс?
Продолжительность иммобилизации зависит от количества сломанных костей, сложности перелома. При неосложненных переломах гипс нужно носить 2–3 недели. При тяжелых травмах, после операции – 2–6 месяцев.
При неосложненных переломах гипс нужно носить 2–3 недели. При тяжелых травмах, после операции – 2–6 месяцев.
Переломы предплечья у взрослых — OrthoInfo
Ваше предплечье состоит из двух костей: лучевой и локтевой. В большинстве случаев переломов предплечья у взрослых ломаются обе кости.
Переломы предплечья могут возникать вблизи запястья на самом дальнем (дистальном) конце кости, в середине предплечья или около локтя на верхнем (проксимальном) конце кости. В данной статье основное внимание уделяется переломам, возникающим в средних сегментах лучевой и локтевой костей. Переломы запястья или локтя обсуждаются в отдельных статьях.
Если вы держите руки по бокам ладонями вверх, локтевая кость является ближайшей к телу костью, а лучевая кость ближе всего к большому пальцу. Локтевая кость больше в локте — она образует острие локтя — и лучевая кость больше в запястье.
Иллюстрация, показывающая длинные кости предплечья, лучевую и локтевую кости.
Основным движением предплечья является вращение: способность поворачивать ладони вверх или вниз. Локтевая кость остается неподвижной, пока лучевая кость вращается вокруг нее. Это движение используется для поворота отвертки или закручивания лампочки. Переломы предплечья могут повлиять на вашу способность вращать рукой, а также сгибать и разгибать запястье и локоть.
Кости предплечья могут сломаться несколькими способами. Кость может треснуть лишь слегка, а может расколоться на множество частей. Сломанные кусочки кости могут быть выровнены прямо или могут быть далеко не на своем месте.
В некоторых случаях кость ломается таким образом, что осколки кости торчат через кожу или рана проникает до сломанной кости. Это называется открытым переломом и требует немедленной медицинской помощи из-за риска заражения.
Из-за большой силы, необходимой для перелома лучевой или локтевой кости в середине кости, взрослые чаще ломают обе кости при травме предплечья. Когда сломана только одна кость предплечья, обычно это локтевая кость — обычно в результате прямого удара по внешней стороне руки, например, когда вы поднимаете ее в целях самообороны.
Иллюстрация и рентген, показывающие переломы лучевой и локтевой костей.
Альтернативно, одна кость может сломаться при разрыве связок локтевого или запястного сустава, что в дополнение к перелому приведет к вывиху сустава в локтевом или запястном суставе. Эти травмы, встречающиеся реже, чем переломы обеих костей, имеют специфические названия: травмы Монтеджиа и Галлеази.
К наиболее частым причинам переломов предплечья относятся:
- Прямой удар
- Падение на вытянутую руку, часто во время занятий спортом или с высоты
- Автомобильные/мототранспортные происшествия
Сломанное предплечье обычно вызывает немедленную боль. Поскольку обычно вовлекаются обе кости, переломы предплечья часто вызывают явную деформацию — предплечье может казаться согнутым и короче другой руки. Скорее всего, вам придется поддерживать травмированную руку другой рукой.
Дополнительные симптомы включают:
- Отек
- Кровоподтеки (не так распространены, как при других переломах костей)
- Невозможность поворота руки
- Онемение или слабость пальцев или запястья (редко)
Большинству людей с переломами предплечья необходимо немедленно обратиться за медицинской помощью.
Физикальное обследование и история болезни
Важно, чтобы ваш врач знал обстоятельства вашей травмы. Например, если вы упали с лестницы, как далеко вы упали? Не менее важно, чтобы ваш врач знал, получили ли вы какие-либо другие травмы и есть ли у вас какие-либо другие проблемы со здоровьем, такие как диабет. Ваш врач также должен знать, принимаете ли вы какие-либо лекарства.
После обсуждения ваших симптомов и истории болезни ваш врач проведет тщательный осмотр. Ваш врач сделает:
- Осмотрите кожу на наличие порезов от травмы. Фрагменты костей могут прорвать кожу и вызвать рваные раны. Это приводит к повышенному риску заражения.
- Пропальпируйте (ощупайте) все вокруг руки, чтобы определить, есть ли какие-либо другие области болезненности. Это может указывать на другие переломы костей или травмы.
- Проверьте пульс на запястье, чтобы убедиться в хорошем кровотоке от предплечья к руке.
- Проверьте, можете ли вы шевелить пальцами и запястьем, а также можете ли вы что-то чувствовать пальцами.
 Иногда одновременно с переломом кости могут быть повреждены нервы, что может привести к слабости и онемению кисти и запястья.
Иногда одновременно с переломом кости могут быть повреждены нервы, что может привести к слабости и онемению кисти и запястья.
Врач может осмотреть ваше плечо, предплечье, локоть, запястье и кисть, даже если вы жалуетесь только на боль в руке.
Рентген
Рентген
может показать, сломана ли кость и есть ли смещение (щель между сломанными костями). Они также могут показать, сколько фрагментов сломанной кости есть.
Лечение сломанных костей следует одному основному правилу: сломанные части должны быть возвращены на место и не должны смещаться до тех пор, пока они не заживут. Поскольку лучевая и локтевая кости поддерживают друг друга, важно, чтобы они были должным образом стабилизированы. Если кости не будут точно выровнены во время заживления, это может привести к будущим проблемам с движением запястья и локтя.
В большинстве случаев переломов предплечья у взрослых требуется хирургическое вмешательство, чтобы убедиться, что кости стабилизированы и выровнены для успешного заживления.
Неотложная помощь
Пока вы находитесь в отделении неотложной помощи, врач может попытаться временно выровнять кости, в зависимости от того, насколько они смещены. Редукция — это технический термин, обозначающий этот процесс, при котором врач перемещает части на место. Это не хирургическая процедура. Ваша боль будет контролироваться с помощью лекарств. После этого ваш врач наложит шину (например, гипс) на ваше предплечье и наложит повязку, чтобы удерживать руку в нужном положении. В отличие от полного гипса, шину можно затягивать или ослаблять, что позволяет безопасно отекать.
Врач отделения неотложной помощи может наложить шину, чтобы защитить вашу руку.
Воспроизведено с разрешения JF Sarwark, изд.: Essentials of Musculoskeletal Care, ed 4. Rosemont, IL, American Academy of Orthopedic Surgeons, 2010.
Очень важно контролировать движение сломанной кости. Перемещение сломанной кости может привести к дополнительному повреждению кости, близлежащих кровеносных сосудов, нервов или других тканей, окружающих кость.
Дополнительное неотложное лечение будет включать прикладывание льда для уменьшения отека и обезболивающее.
Нехирургическое лечение
Если сломана только одна кость и она не смещена, ее можно вылечить с помощью гипсовой повязки или скобы. Ваш врач будет внимательно следить за заживлением перелома и будет часто возвращаться в клинику для рентгенографии. Если перелом сместился, может потребоваться хирургическое вмешательство, чтобы соединить кости.
Хирургическое лечение
Когда обе кости предплечья сломаны или если кости проткнули кожу (открытый перелом), обычно требуется хирургическое вмешательство.
Из-за повышенного риска инфицирования открытые переломы обычно подлежат срочному хирургическому вмешательству. Пациентам обычно вводят антибиотики в вену (внутривенно) в отделении неотложной помощи, и они могут получить прививку от столбняка. Во время операции разрезы от травмы будут тщательно очищены. Сломанные кости обычно фиксируются во время той же операции. При тяжелых открытых травмах может потребоваться несколько операций для адекватной очистки поврежденных мягких тканей.
При тяжелых открытых травмах может потребоваться несколько операций для адекватной очистки поврежденных мягких тканей.
Если кожа вокруг перелома не повреждена, врач может порекомендовать подождать, пока спадет отек, прежде чем приступать к операции. Держите руку неподвижной и поднятой над уровнем сердца в течение нескольких дней, чтобы уменьшить отек. Это также дает коже, которая была растянута, шанс восстановиться.
Открытая репозиция и внутренняя фиксация пластинами и винтами. Это наиболее распространенный тип хирургического лечения переломов предплечья. Во время этой процедуры врач сначала репозиционирует (уменьшает) костные фрагменты до их нормального положения. Кости скреплены специальными винтами и металлическими пластинами, прикрепленными к внешней поверхности кости.
Сломанные кости предплечья удерживаются на месте пластинами и винтами, пока они срастаются.
Открытая репозиция и внутренняя фиксация стержнями. Во время этой процедуры врач вводит специальный металлический стержень через костномозговое пространство в центре кости.
Внешняя фиксация. Если кожа, мышцы и кости сильно повреждены, использование пластин, винтов и больших разрезов может привести к дальнейшему повреждению кожи. Это может привести к заражению. В этом случае вас могут лечить с помощью внешнего фиксатора. При этом типе операции врач вводит металлические штифты в кость выше и ниже места перелома. Штифты и винты прикреплены к стержню снаружи кожи. Это устройство представляет собой стабилизирующую раму, которая удерживает кости в правильном положении, чтобы они могли срастись.
Осложнения переломов предплечья
Осложнения могут возникать как при оперативном, так и при консервативном лечении переломов предплечья у взрослых:
- Концы сломанных костей часто бывают острыми и могут порезать или разорвать окружающие кровеносные сосуды или нервы.
- Чрезмерное кровотечение и отек сразу после травмы могут привести к компартмент-синдрому, состоянию, при котором отек перекрывает кровоснабжение кисти и предплечья.
 Обычно это происходит в течение 24–48 часов после травмы и вызывает сильную боль при движении пальцев. Компартмент-синдром может привести к потере чувствительности и функции и требует неотложной хирургии после постановки диагноза. В таких случаях кожу и мышечные покровы вскрывают и оставляют открытыми, чтобы уменьшить давление и обеспечить возврат крови.
Обычно это происходит в течение 24–48 часов после травмы и вызывает сильную боль при движении пальцев. Компартмент-синдром может привести к потере чувствительности и функции и требует неотложной хирургии после постановки диагноза. В таких случаях кожу и мышечные покровы вскрывают и оставляют открытыми, чтобы уменьшить давление и обеспечить возврат крови. - При открытых переломах кость подвергается воздействию внешней среды. Даже при хорошей хирургической очистке кости и мышц кость может инфицироваться. Костная инфекция трудно поддается лечению и часто требует нескольких операций и длительного приема антибиотиков.
Осложнения хирургического вмешательства
Все хирургические операции сопряжены с риском. Если ваш врач рекомендует операцию, он считает, что возможные преимущества операции перевешивают риски.
- Инфекция. Существует риск заражения при любой операции, будь то перелом предплечья или другая цель.
- Повреждение нервов и сосудов.
 Существует небольшой риск повреждения нервов и кровеносных сосудов вокруг предплечья. Хотя некоторое временное онемение обычно возникает сразу после травмы, если вы испытываете постоянное онемение или покалывание в пальцах, обратитесь к врачу.
Существует небольшой риск повреждения нервов и кровеносных сосудов вокруг предплечья. Хотя некоторое временное онемение обычно возникает сразу после травмы, если вы испытываете постоянное онемение или покалывание в пальцах, обратитесь к врачу. - Синостоз. Другим редким осложнением является заживление между двумя костями предплечья с образованием костного моста, известного как синостоз. Это может уменьшить вращение костей и предотвратить полное движение.
- Несовпадение. Операция не гарантирует заживление перелома. Если перелом не заживает, вам может потребоваться дополнительная операция.
- Перелом может разойтись, винты, пластины или стержни могут сместиться или сломаться. Это может произойти по разным причинам, в том числе:
- Пациент не следует указаниям после операции.
- У пациента есть другие проблемы со здоровьем, которые замедляют выздоровление. Некоторые заболевания, например диабет, заживают медленно.
 Курение или использование других табачных изделий также замедляют заживление.
Курение или использование других табачных изделий также замедляют заживление. - Если перелом был связан с порезом кожи (открытый перелом), заживление часто происходит медленнее.
- Инфекции также могут замедлять или препятствовать заживлению.
- Жесткость. В зависимости от тяжести и локализации перелома у вас может развиться тугоподвижность локтя или запястья. вы можете потерять способность полностью поворачивать ладонь вверх и вниз.
- Бесполезные или болезненные имплантаты. Пластины, размещенные на костях, могут вызвать дискомфорт, особенно если они размещены на границе локтевой кости, которая находится прямо под кожей. После заживления перелома симптоматические пластины могут быть удалены позже.
Наиболее частым осложнением консервативного лечения является потеря репозиции. Это означает, что концы костей в месте перелома отходят друг от друга. Для этого может потребоваться операция. Если вы продолжите консервативное лечение, у вас может возникнуть скованность с ограниченной способностью вращать ладонь вверх и вниз.
Кости обладают замечательной способностью к заживлению. Для полного заживления костей предплечья обычно требуется от 3 до 6 месяцев. Однако чем серьезнее травма, тем дольше может быть восстановление.
Лечение боли
Боль после травмы или операции является естественной частью процесса заживления. Ваш врач и медсестры будут работать над уменьшением боли, что поможет вам быстрее выздороветь.
Лекарства часто назначают для кратковременного обезболивания после операции или травмы. Доступны многие виды лекарств, помогающих справиться с болью, включая опиоиды, нестероидные противовоспалительные препараты (НПВП) и местные анестетики. Ваш врач может использовать комбинацию этих препаратов для облегчения боли, а также свести к минимуму потребность в опиоидах.
Имейте в виду, что, хотя опиоиды помогают облегчить боль после операций или травм, они являются наркотиками и могут вызывать привыкание. Важно использовать опиоиды только по указанию врача и прекратить их прием, как только ваша боль начнет уменьшаться. Поговорите со своим врачом, если ваша боль не начала уменьшаться в течение нескольких дней после лечения.
Поговорите со своим врачом, если ваша боль не начала уменьшаться в течение нескольких дней после лечения.
НПВП могут снижать способность организма к заживлению переломов. Проконсультируйтесь с вашим хирургом, прежде чем принимать НПВП, если у вас перелом.
Реабилитация
Нехирургическое лечение. Реабилитация обычно начинается после нескольких недель удержания руки в неподвижном состоянии с помощью гипсовой повязки или бандажа. Во многих случаях физиотерапевт поможет с реабилитацией, начиная с легких упражнений для увеличения диапазона движений и постепенно добавляя упражнения для укрепления руки.
Хирургическое лечение. В зависимости от сложности перелома и стабильности восстановления вам может понадобиться гипсовая повязка или скоба на срок от 2 до 6 недель после операции. Обычно вы начинаете выполнять двигательные упражнения для предплечья, локтя и запястья вскоре после операции. Это раннее движение важно для предотвращения тугоподвижности. Ваш врач может также назначить посещение физиотерапевта или эрготерапевта, в зависимости от того, как долго ваша рука была иммобилизована.
Ваш врач может также назначить посещение физиотерапевта или эрготерапевта, в зависимости от того, как долго ваша рука была иммобилизована.
Результат
Некоторая скованность после заживления является обычным явлением, но обычно это не влияет на общую функцию руки.
Ваш врач сообщит вам, когда вы сможете вернуться к работе и занятиям спортом. Это зависит от характера перелома, типа и стабильности ремонта.
Если вы перенесли операцию, пластины и винты обычно остаются на месте навсегда. Если вы планируете удаление, эта вторая операция, как правило, не назначается до тех пор, пока ваши кости полностью не затвердеют (через 1–2 года после первоначальной операции).
К началу
Анатомия, плечо и верхняя конечность, кости предплечья — StatPearls
Введение
Предплечье — это часть верхней конечности, простирающаяся от локтя до запястья. Скелетный каркас этой области возникает из двух основных костных структур: лучевой кости латерально и локтевой кости медиально. Эти длинные кости служат местом начала и прикрепления многих групп мышц, обеспечивая нормальные физиологические динамические движения верхней конечности. Они также обеспечивают поддерживающую структуру, необходимую для прохождения сосудисто-нервных пучков между проксимальным и дистальным отделами верхней конечности.[1][2]
Эти длинные кости служат местом начала и прикрепления многих групп мышц, обеспечивая нормальные физиологические динамические движения верхней конечности. Они также обеспечивают поддерживающую структуру, необходимую для прохождения сосудисто-нервных пучков между проксимальным и дистальным отделами верхней конечности.[1][2]
Степень клинической патологии, затрагивающей анатомические костные структуры предплечья, включает состояния, варьирующиеся от переломов без смещения и смещения до костных опухолей и злокачественных новообразований.[3][4]
Структура и функция
В пределах предплечья лучевая кость расположена латерально и короче локтевой кости. Головка лучевой кости имеет цилиндрическую форму и покрыта гиалиновым хрящом. Он имеет две точки сочленения проксимально: лучезапястный сустав, сочленяющийся с головкой дистального отдела плечевой кости, и лучевую вырезку локтевой кости, где он также поддерживается кольцевой связкой. Дистально лучевая кость имеет две суставные области, обе покрыты гиалиновым хрящом, сочленяющуюся с ладьевидной и полулунной костями запястья. [3][7] Диафрагма лучевой кости характеризуется в основном двумя первичными костными выступами: лучевой бугристостью на медиальной стороне проксимального конца и шиловидным отростком на латеральной стороне дистального конца. Каждая из них служит местом прикрепления мышц, как описано в разделах ниже. Бугорок Листера на нижней поверхности дистального отдела дорсальной лучевой кости является важным анатомическим ориентиром, поскольку вокруг него проходит сухожилие длинного разгибателя большого пальца.
[3][7] Диафрагма лучевой кости характеризуется в основном двумя первичными костными выступами: лучевой бугристостью на медиальной стороне проксимального конца и шиловидным отростком на латеральной стороне дистального конца. Каждая из них служит местом прикрепления мышц, как описано в разделах ниже. Бугорок Листера на нижней поверхности дистального отдела дорсальной лучевой кости является важным анатомическим ориентиром, поскольку вокруг него проходит сухожилие длинного разгибателя большого пальца.
Локтевая кость обычно считается стабилизирующей костью предплечья. Проксимально блоковая вырезка локтевой кости сочленяется с блоком плечевой кости и покрыта гиалиновым хрящом. Локтевой отросток является проксимальным продолжением стержня локтевой кости, легко пальпируется и находится в ямке локтевого отростка плечевой кости, когда локтевой сустав полностью разогнут. Лучевая вырезка локтевой кости сочленяется с головкой лучевой кости. Дистально головка локтевой кости сочленяется с суставным диском дистального лучелоктевого сустава без прямого контакта с костями запястья. Костные выступы локтевой кости включают венечный отросток и локтевой бугорок проксимально, а также шиловидный отросток локтевой кости дистально.]
Костные выступы локтевой кости включают венечный отросток и локтевой бугорок проксимально, а также шиловидный отросток локтевой кости дистально.]
Лучевая и локтевая кости соединяются через межкостную мембрану предплечья, волокнистый фасциальный слой, который проходит наискось между двумя костями. Он состоит из пяти связок: центрального пучка, добавочного пучка, дистального косого пучка, проксимального косого пучка и дорсального косого добавочного пучка. Помимо очевидной физической связи, эта мембрана также служит для передачи усилий, получаемых кистью и лучевой костью, на локтевую кость, а затем и на плечевую кость. Кроме того, он служит для разделения переднего и заднего отделов предплечья.
Функционально лучевая и локтевая кости вместе служат основной опорной структурой предплечья, сочленяясь с плечевой костью и костями запястья, как описано выше. Обе кости также служат источником и прикреплением мышц, ответственных за сгибание и разгибание предплечья, запястья и пальцев. Кроме того, поскольку лучевая кость может поворачиваться вокруг локтевой кости, возможны супинация и пронация предплечья.
Кроме того, поскольку лучевая кость может поворачиваться вокруг локтевой кости, возможны супинация и пронация предплечья.
Эмбриология
У развивающегося эмбриона верхняя конечность происходит из набора структур, называемых зачатком конечности, который впервые появляется через 26 дней после оплодотворения.[11][12] Формирование зачатка конечности инициируется экспрессией звукового ежа (SHH) из хорды. Сам зачаток конечности представляет собой комбинацию соматической мезодермы, которая будет формировать мышцы и сосудисто-нервные структуры, и мезодермы латеральной пластинки, которая будет формировать компоненты скелета, включая лучевую и локтевую кости. Самая дистальная часть зачатка конечности называется апикальным эктодермальным гребнем (AER) и регулирует проксимодистальный рост зачатка. Дифференцировка по короткой лучелоктевой оси регулируется зоной поляризующей активности, расположенной вдоль локтевой стороны зачатка. Дорсовентральная дифференцировка находится под контролем не-AER эктодермальной ткани. Проксимальнее AER находится зона прогресса, которая последовательно дифференцируется на стилопод (будущая рука), зеугопод (будущее предплечье), мезопод (будущее запястье) и аутопод (будущая рука).
Проксимальнее AER находится зона прогресса, которая последовательно дифференцируется на стилопод (будущая рука), зеугопод (будущее предплечье), мезопод (будущее запястье) и аутопод (будущая рука).
В каждой из этих зон центрально накапливаются предшественники хряща. Радиальная и локтевая кости развиваются за счет эндохондральной оссификации в проксимально-дистальном направлении. Хондрификация впервые наблюдается в этих костях на 36-й день оплодотворения, а окостенение начинается с 6-8 недель эмбрионального развития. Окостенение начинается в пренатальном периоде в центре тела каждой кости и продолжается постнатально с добавлением проксимальных и дистальных центров окостенения. Все три из этих областей сливаются в 16-19 часов.лет.[13] Дефекты правильного развития могут привести к лучевой аплазии либо как изолированное событие, либо в дополнение к другим врожденным нарушениям, таким как ассоциация VACTERL или синдром тромбоцитопении-отсутствие лучевой кости.
Кровоснабжение и лимфатическая система
Локтевая и лучевая артерии обеспечивают основное кровоснабжение предплечья. Они являются конечными ветвями плечевой артерии, возникающей в нижней части локтевой ямки. Локтевая артерия проходит медиально, кровоснабжая медиальные и центральные мышцы предплечья, а также локтевой и срединный нервы. К названным ветвям локтевой артерии относят общую межкостную, которая в последующем дает начало передней и задней межкостным артериям. Лучевая артерия проходит латерально, кровоснабжая мышцы латеральной поверхности предплечья.[14]
Они являются конечными ветвями плечевой артерии, возникающей в нижней части локтевой ямки. Локтевая артерия проходит медиально, кровоснабжая медиальные и центральные мышцы предплечья, а также локтевой и срединный нервы. К названным ветвям локтевой артерии относят общую межкостную, которая в последующем дает начало передней и задней межкостным артериям. Лучевая артерия проходит латерально, кровоснабжая мышцы латеральной поверхности предплечья.[14]
В одном исследовании трупных образцов наиболее частым источником питательной артерии лучевой кости была передняя межкостная артерия (56%), за которой следовала срединная артерия (25%). В этом же исследовании наиболее частым источником питательной локтевой артерии была локтевая артерия (40%) и передняя межкостная артерия (31%).[14] Кроме того, более мелкие ветви, кровоснабжающие проксимальный отдел лучевой кости, исходили от лучевой артерии, в то время как дистальный отдел лучевой кости также получал проникающие сосуды от ладонных артериальных дуг. В локтевую кость впадают мелкие сосуды от локтевой возвратной артерии проксимально, и, как и в дистальном отделе лучевой кости, дистальный отдел локтевой кости получает вход от ветвей анастомозов между лучевой артерией, локтевой артерией и передней межкостной артерией.
В локтевую кость впадают мелкие сосуды от локтевой возвратной артерии проксимально, и, как и в дистальном отделе лучевой кости, дистальный отдел локтевой кости получает вход от ветвей анастомозов между лучевой артерией, локтевой артерией и передней межкостной артерией.
Классически считается, что лимфатические сосуды в кости отсутствуют. Эта идея получила поддержку в недавнем исследовании, в котором не удалось идентифицировать иммуногистохимические маркеры лимфатических сосудов в кортикальной или губчатой кости.[16]
Нервы
Тремя основными нервами предплечья являются срединный, локтевой и лучевой нервы. Срединный и локтевой нервы проходят через передний отдел, а лучевой нерв находится в заднем (разгибательном) отделе. Срединный нерв дает начало переднему межкостному нерву и отвечает за иннервацию всех мышц переднего отдела, кроме локтевого сгибателя запястья и локтевой части глубокого сгибателя пальцев, которые иннервируются локтевым нервом. [18] [19]]
Лучевой нерв дает начало заднему межкостному нерву, также известному как глубокая ветвь лучевого нерва, и отвечает за иннервацию мышц заднего отдела. [20][21][22]
[20][21][22]
Мышцы
Лучевая и локтевая кости служат местами прикрепления нескольких мышц, берущих начало проксимальнее в руке: ; позволяет сгибать и супинировать предплечье.
Brachialis – вставки на венечном отростке локтевой кости и локтевой бугристости; позволяет сгибать предплечье.
Трицепс и локтевая мышца – вставка в локтевой отросток локтевой кости, позволяющая разгибать предплечье.[23][24]
Внутри предплечья мышцы классически сгруппированы в передний и задний отделы:
Передний отдел
Лучевой сгибатель запястья, длинная ладонная мышца и головки плечевого круглого пронатора и локтевого сгибателя запястья — происходят от общего начала сгибателей. Локтевая головка круглого пронатора начинается от венечного отростка. Локтевая головка локтевого сгибателя запястья отходит от локтевого отростка. Круглый пронатор прикрепляется к латеральной поверхности лучевой кости и отвечает за пронацию и сгибание предплечья.
 Каждая из других мышц прикрепляется к запястью или руке; они ответственны за более дистальные движения.
Каждая из других мышц прикрепляется к запястью или руке; они ответственны за более дистальные движения.Поверхностный сгибатель пальцев — начинается от передней границы лучевой кости, медиального надмыщелка плечевой кости и венечного отростка и прикрепляется к средним фалангам четырех медиальных пальцев.
Глубокий сгибатель пальцев — начинается от локтевой кости и межкостной перепонки и прикрепляется к дистальным фалангам.
Длинный сгибатель большого пальца — берет начало от лучевой кости и межкостной перепонки и прикрепляется к дистальной фаланге большого пальца.
Квадратный пронатор – начинается от дистального конца локтевой кости и прикрепляется к дистальному концу лучевой кости. Отвечает за пронацию предплечья.[25][26]
Заднее отделение
Плечево-лучевой, длинный лучевой разгибатель запястья, короткий лучевой разгибатель запястья, разгибатель пальцев, минимальный разгибатель пальцев и локтевой разгибатель запястья — начинаются от дистального латерального края плечевой кости.
 Плечелучевая мышца прикрепляется непосредственно проксимальнее шиловидного отростка лучевой кости и отвечает за сгибание предплечья, особенно при пронации. Остальные мышцы, берущие начало в этой области, прикрепляются дистально и отвечают за движения в запястье и кисти.
Плечелучевая мышца прикрепляется непосредственно проксимальнее шиловидного отростка лучевой кости и отвечает за сгибание предплечья, особенно при пронации. Остальные мышцы, берущие начало в этой области, прикрепляются дистально и отвечают за движения в запястье и кисти.Супинатор — берет начало от латерального надмыщелка, лучевой коллатеральной и кольцевой связок, супинаторной ямки и гребня локтевой кости с прикреплением на латеральной стороне лучевой кости. Отвечает за супинацию предплечья.
Длинный похититель большого пальца и длинный разгибатель большого пальца — начинаются от задней поверхности локтевой кости и межкостной перепонки с прикреплениями в кисти.
Extensor indicis — начинается от задней поверхности дистальной трети локтевой кости и межкостной перепонки с прикреплением в руке.
Короткий разгибатель большого пальца — берет начало от задней поверхности дистальной трети лучевой кости и межкостной перепонки с прикреплением в кисти.

Физиологические варианты
Как лучевая, так и локтевая кости имеют фундаментальное значение для строения верхней конечности; в литературе не описано значительных физиологических вариантов. Однако патологические варианты, такие как радиальная аплазия как часть VACTERL (дефекты позвонков, анальная атрезия, пороки сердца, трахеопищеводный свищ, почечные аномалии и аномалии конечностей) ассоциации тромбоцитопении с отсутствием лучевой кости были установлены и рассмотрены выше.[27]
Соображения хирургического характера
Хирург обычно может добраться до локтевой кости, не подвергая опасности другие структуры из-за ее близости к поверхности кожи. Напротив, лучевая кость, особенно проксимальная часть, окружена мышцами. Кроме того, задний межкостный нерв упирается в проксимальный отдел лучевой кости. Таким образом, подход к радиусу обычно более сложен. Существует три основных хирургических доступа к костям предплечья:
Доступ к обнажению диафиза локтевой кости обычно считается самым простым из доступов из-за близости кости к коже.
 Пациент обычно лежит на спине с рукой, расположенной на груди, чтобы лучше идентифицировать локтевую кость. Очень важно выявить и сохранить локтевую артерию и нерв.[25]
Пациент обычно лежит на спине с рукой, расположенной на груди, чтобы лучше идентифицировать локтевую кость. Очень важно выявить и сохранить локтевую артерию и нерв.[25]Ладонный (Генри) доступ к лучевой кости может безопасно обнажить всю длину кости. Пациент обычно лежит на спине с подлокотником, фиксирующим руку в супинации. Необходимо соблюдать осторожность, чтобы идентифицировать и избегать повреждения заднего межкостного нерва, поверхностного лучевого нерва и лучевой артерии [28].
Дорсальный доступ (по Томпсону) к лучевой кости обеспечивает доступ к разгибательной стороне кости, где, по возможности, должны быть размещены пластины. Пациент снова лежит на спине, предплечье либо пронировано на подлокотнике, либо супинировано и помещено поперек груди. Важнейшим аспектом является защита заднего межкостного нерва.[29]
Клиническое значение
Первичная патология, затрагивающая лучевую и локтевую кости, возникает в результате переломов, которые можно классифицировать на основе конкретных моделей и участков поражения. Переломы обычно происходят в средней трети костей и могут сопровождаться вывихом ближайшего сустава из-за передачи силы через межкостную мембрану. Независимо от места перелома лечение должно начинаться с сбора анамнеза и физического осмотра, а затем — простых снимков пораженного участка и, если возможно, сустава выше и ниже; ортогональные рентгенографические изображения каждого участка являются обязательными для надлежащего лечения каждого перелома в соответствии с рекомендациями стандарта лечения [30]. Общие переломы включают:
Переломы обычно происходят в средней трети костей и могут сопровождаться вывихом ближайшего сустава из-за передачи силы через межкостную мембрану. Независимо от места перелома лечение должно начинаться с сбора анамнеза и физического осмотра, а затем — простых снимков пораженного участка и, если возможно, сустава выше и ниже; ортогональные рентгенографические изображения каждого участка являются обязательными для надлежащего лечения каждого перелома в соответствии с рекомендациями стандарта лечения [30]. Общие переломы включают:
Переломы дистального отдела лучевой кости со смещением в тыльном направлении (обычно называемые «переломами Колле») — один из наиболее распространенных переломов предплечья. Он включает в себя полный поперечный перелом дистального 2 см лучевой кости. Дистальный фрагмент смещен кзади, что приводит к классической деформации «столовой вилки». Этиологией обычно является падение на вытянутую руку с сопутствующим переразгибанием. Место перелома часто может быть оскольчатым, также характерен отрыв шиловидного отростка локтевой кости.

Обратный перелом Коллеса (перелом Смита) – полный поперечный перелом дистального отдела лучевой кости на 2 см со смещением дистального отломка кпереди. Обычно вторично при падении на согнутую руку.
Перелом Монтеджа – Перелом в проксимальной трети локтевой кости с сопутствующим вывихом головки лучевой кости.[31]
Перелом Галеацци – Перелом дистальной трети лучевой кости с сопутствующим вывихом дистального лучелоктевого сустава.
Перелом Бартона – Внутрисуставной перелом дистального отдела лучевой кости с сопутствующим вывихом лучезапястного сустава.[32]
Essex-Lopresti перелом-вывих – Перелом головки лучевой кости с вывихом дистального лучелоктевого сустава и разрывом межкостной мембраны.[33]
Перелом шофера – Внутрисуставной перелом шиловидного отростка лучевой кости.[34]
Переломы обеих костей предплечья — описательный термин для описания множества различных типов переломов лучевой и диафизарной длинных костей
Неполные переломы предплечья:
Изолированный перелом лучевой или локтевой кости в форме выпуклости или торуса наблюдается у детей как проявление патологической силы, поражающей один кортикальный слой кости ( что приводит к сжатию с одной стороны в зависимости от направления силы).
 [35]
[35]Перелом по типу «зеленой ветки» — это термин, обозначающий неполный перелом, при котором одна кора сломана, а другая кора только искривлена.
Для обеих этих моделей неполных переломов нет четких рандомизированных контрольных данных относительно наиболее эффективной стратегии лечения [36]. Однако наиболее распространено лечение с помощью нежесткой эластичной повязки.[35]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рис. ulnaris, сгибатели пальцев (подробнее…)
Рисунок
Лучевая и локтевая кости. Изображение предоставлено доктором Чайгасаме
Рисунок
Связочные и фасциальные соединения между лучевой и локтевой костями. Предоставлено Internet Archive Book Images — https://www.flickr.com/photos/internetarchivebookimages/20351321691/Страница исходной книги: https://archive. org/stream/atlastextbookofh01sobouoft/#page/n242/mode/1up, (подробнее …)
org/stream/atlastextbookofh01sobouoft/#page/n242/mode/1up, (подробнее …)
Ссылки
- 1.
Walthall J, Adame JD, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Наложение шины на длинную руку. [В паблике: 30020655]
- 2.
Ахонди Х., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Передний межкостный синдром. [PubMed: 30247831]
- 3.
Erwin J, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 5 сентября 2022 г. Анатомия, плечо и верхняя конечность, лучезапястный сустав. [PubMed: 30521200]
- 4.
Эпперсон Т.Н., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, плечевая артерия. [В паблике: 30725830]
- 5.
Флигель Б.
 Е., Экблад Дж., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, кольцевая связка локтя. [PubMed: 30860729]
Е., Экблад Дж., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, кольцевая связка локтя. [PubMed: 30860729]- 6.
Мостафа Э., Имонуго О., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, плечо и верхняя конечность, плечевая кость. [PubMed: 30521242]
- 7.
Тан А, Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 28 ноября 2022 г. Анатомия, плечо и верхняя конечность, кости запястья. [В паблике: 30571003]
- 8.
Керхоф Ф.Д., ван Леувен Т., Вереке Э.Э. Цифровое человеческое предплечье и кисть. Дж Анат. 2018 ноябрь; 233(5):557-566. [Бесплатная статья PMC: PMC6183001] [PubMed: 30225930]
- 9.
Сойер Э., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г.
 Анатомия, плечо и верхняя конечность, локтевая сумка кисти. [PubMed: 31082069]
Анатомия, плечо и верхняя конечность, локтевая сумка кисти. [PubMed: 31082069]- 10.
Моритомо Х. Дистальная межкостная мембрана: современные концепции анатомии и биомеханики запястья. J Hand Surg Am. 2012 июль; 37 (7): 1501-7. [В паблике: 22721462]
- 11.
Аль-Каттан М.М., Козин Ш.Х. Обновление эмбриологии верхней конечности. J Hand Surg Am. 2013 сен; 38 (9): 1835-44. [PubMed: 23684522]
- 12.
Коул П., Кауфман Ю., Хатеф Д.А., Холлиер Л.Х. Эмбриология кисти и верхней конечности. J Craniofac Surg. 2009 июль; 20 (4): 992-5. [PubMed: 19553860]
- 13.
Литтл Дж. Т., Клионский Н. Б., Чатурведи А., Сорал А., Чатурведи А. Педиатрическая дистальная травма предплечья и запястья: обзор изображений. Рентгенография. 2014 март-апрель;34(2):472-90. [PubMed: 24617692]
- 14.
Киносе С., Каная Ю., Кавасаки Ю., Окамура Т., Като К., Сакаи Т., Ичимура К. Анатомическая характеристика радиальных и локтевых питательных артерий у человека.
 Энн Анат. 2018 март; 216:23-28. [PubMed: 29169842]
Энн Анат. 2018 март; 216:23-28. [PubMed: 29169842]- 15.
Giebel GD, Meyer C, Koebke J, Giebel G. Артериальное кровоснабжение костей предплечья и его значение для оперативного лечения переломов. Сур Радиол Анат. 1997;19(3):149-53. [PubMed: 9381315]
- 16.
Эдвардс Дж.Р., Уильямс К., Киндблом Л.Г., Мейс-Киндблом Дж.М., Хогендорн П.С., Хьюз Д., Форсайт Р.Г., Джексон Д., Атанасу Н.А. Лимфатические и костные. Хум Патол. 2008 Январь; 39 (1): 49-55. [PubMed: 17
6]
- 17.
Полкаро Л., Чарлик М., Дейли Д.Т. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 22 августа 2022 г. Анатомия, голова и шея, плечевое сплетение. [PubMed: 30285368]
- 18.
Gragossian A, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Травма лучевого нерва. [В паблике: 30725989]
- 19.
Пестер Дж. М., Варакалло М.
 StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Методы блокады локтевого нерва. [PubMed: 29083721]
StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Методы блокады локтевого нерва. [PubMed: 29083721]- 20.
Пестер Дж.М., Бехманн С., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Методы блокады срединного нерва. [PubMed: 29083641]
- 21.
Байот М.Л., Нассередин А., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, плечевое сплетение. [В паблике: 29763192]
- 22.
Sevy JO, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 5 сентября 2022 г. Синдром запястного канала. [PubMed: 28846321]
- 23.
Форро С.Д., Мунджал А., Лоу Дж.Б. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, строение и функции руки.
 [PubMed: 29939618]
[PubMed: 29939618]- 24.
Тивана М.С., Чарлик М., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 30 августа 2022 г. Анатомия, плечо и верхняя конечность, бицепс. [В паблике: 30137823]
- 25.
Клаусмейер М.А., Мудгал С. Обнажение предплечья и дистального отдела лучевой кости. Рука Клин. 2014 Nov;30(4):427-33, т. [PubMed: 25440071]
- 26.
Митчелл Б., Уайтд Л. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 14 июня 2022 г. Анатомия, плечо и верхняя конечность, мышцы предплечья. [PubMed: 30725660]
- 27.
Соломон Б.Д. Ассоциация ВАКТЕРЛ/ВАТЕР. Orphanet J Rare Dis. 2011 авг 16;6:56. [Бесплатная статья PMC: PMC3169446] [PubMed: 21846383]
- 28.
Каталано Л.В., Злотолов Д.А., Хичкок П.Б., Шах С.Н., Бэррон О.А. Хирургические обнажения лучевой и локтевой костей. J Am Acad Orthop Surg. 2011 июль; 19 (7): 430-8.
 [PubMed: 21724922]
[PubMed: 21724922]- 29.
Джокель К.Р., Злотолов Д.А., Батлер Р.Б., Беккер Э.Х. Экстенсивные хирургические обнажения лучевой кости: сравнительное анатомическое исследование. J Hand Surg Am. 2013 Апрель; 38 (4): 745-52. [PubMed: 23419709]
- 30.
Рейли Т.Дж. Изолированные и комбинированные переломы диафизов лучевой и локтевой костей. Рука Клин. 2002 Февраль; 18 (1): 179-94. [PubMed: 12143414]
- 31.
Rehim SA, Maynard MA, Sebastin SJ, Chung KC. Переломо-вывихи Монтеджиа: исторический обзор. J Hand Surg Am. 2014 июль; 39 (7): 1384-94. [Бесплатная статья PMC: PMC4266382] [PubMed: 24792923]
- 32.
Шимански Дж.А., Ривз Р.А., Таки М., Картер К.Р. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 24 сентября 2022 г. Перелом Бартона. [PubMed: 29763081]
- 33.
Гасс М.С., Реттиг М.Э. Травма Эссекса-Лопрести. Булл Хосп Дж. Дис (2013). 2019 март; 77(1):33-38.




 Он берет начало в плечевой кости и закрепляется в дистальном отделе лучевой кости.
Он берет начало в плечевой кости и закрепляется в дистальном отделе лучевой кости.






 Иногда одновременно с переломом кости могут быть повреждены нервы, что может привести к слабости и онемению кисти и запястья.
Иногда одновременно с переломом кости могут быть повреждены нервы, что может привести к слабости и онемению кисти и запястья. Обычно это происходит в течение 24–48 часов после травмы и вызывает сильную боль при движении пальцев. Компартмент-синдром может привести к потере чувствительности и функции и требует неотложной хирургии после постановки диагноза. В таких случаях кожу и мышечные покровы вскрывают и оставляют открытыми, чтобы уменьшить давление и обеспечить возврат крови.
Обычно это происходит в течение 24–48 часов после травмы и вызывает сильную боль при движении пальцев. Компартмент-синдром может привести к потере чувствительности и функции и требует неотложной хирургии после постановки диагноза. В таких случаях кожу и мышечные покровы вскрывают и оставляют открытыми, чтобы уменьшить давление и обеспечить возврат крови. Существует небольшой риск повреждения нервов и кровеносных сосудов вокруг предплечья. Хотя некоторое временное онемение обычно возникает сразу после травмы, если вы испытываете постоянное онемение или покалывание в пальцах, обратитесь к врачу.
Существует небольшой риск повреждения нервов и кровеносных сосудов вокруг предплечья. Хотя некоторое временное онемение обычно возникает сразу после травмы, если вы испытываете постоянное онемение или покалывание в пальцах, обратитесь к врачу. Курение или использование других табачных изделий также замедляют заживление.
Курение или использование других табачных изделий также замедляют заживление. Каждая из других мышц прикрепляется к запястью или руке; они ответственны за более дистальные движения.
Каждая из других мышц прикрепляется к запястью или руке; они ответственны за более дистальные движения. Плечелучевая мышца прикрепляется непосредственно проксимальнее шиловидного отростка лучевой кости и отвечает за сгибание предплечья, особенно при пронации. Остальные мышцы, берущие начало в этой области, прикрепляются дистально и отвечают за движения в запястье и кисти.
Плечелучевая мышца прикрепляется непосредственно проксимальнее шиловидного отростка лучевой кости и отвечает за сгибание предплечья, особенно при пронации. Остальные мышцы, берущие начало в этой области, прикрепляются дистально и отвечают за движения в запястье и кисти.
 Пациент обычно лежит на спине с рукой, расположенной на груди, чтобы лучше идентифицировать локтевую кость. Очень важно выявить и сохранить локтевую артерию и нерв.[25]
Пациент обычно лежит на спине с рукой, расположенной на груди, чтобы лучше идентифицировать локтевую кость. Очень важно выявить и сохранить локтевую артерию и нерв.[25]
 [35]
[35] Е., Экблад Дж., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, кольцевая связка локтя. [PubMed: 30860729]
Е., Экблад Дж., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, кольцевая связка локтя. [PubMed: 30860729] Анатомия, плечо и верхняя конечность, локтевая сумка кисти. [PubMed: 31082069]
Анатомия, плечо и верхняя конечность, локтевая сумка кисти. [PubMed: 31082069] Энн Анат. 2018 март; 216:23-28. [PubMed: 29169842]
Энн Анат. 2018 март; 216:23-28. [PubMed: 29169842] StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Методы блокады локтевого нерва. [PubMed: 29083721]
StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Методы блокады локтевого нерва. [PubMed: 29083721] [PubMed: 29939618]
[PubMed: 29939618] [PubMed: 21724922]
[PubMed: 21724922]