Гамстринги мышцы: причины, симптомы и лечение в Набережных Челнах
причины, симптомы и лечение в Набережных Челнах
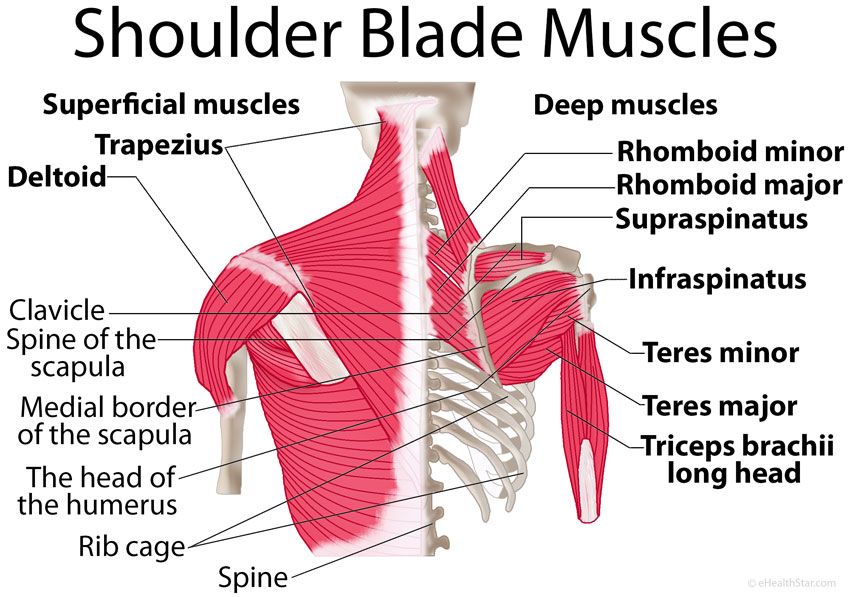
Под определением «хамстринг» или «хамстринги» подразумевается задняя группа мышц бедра. В эту группу входят: двуглавая мышца, полусухожильная и полуперепончатая мышцы. Мышечные волокна крепятся в зоне седалищных бугров и далее опускаются по бедру, и фиксируются к внутренней и наружной стороне голени. Основная физиологическая функция этой группы мышц заключается в фиксации голени в нужном положении во время сгибательных движений в коленном суставе при беге, ходьбе, приседаниях. Помимо этого, хамстринг мышцы участвуют в акте сгибания голени.
Что такое хамстринг-синдром?
В травматологии под хамстринг-синдромом понимают болевой синдром с внесуставной локализацией. Заболевание впервые было описано в 1980 году как результат хронических повреждений мышечных волокон бедра. Современные травматологи называют хамстринг-синдромом сочетание дегенеративно-дистрофических процессов, которые проявляются болезненными ощущениями в области паха.
Более чем в 60 % случаев хамстринг-синдром регистрируется у профессиональных спортсменов. Пациентов мужчин с этим состоянием гораздо больше, чем женщин. Эта особенность связана с интенсивными нагрузками, тяжёлым физическим трудом.
Причины появления хамстринг-синдрома
В основе механизма появления хамстринг-синдрома лежат систематические интенсивные нагрузки на мышцы и сухожилия, которые провоцируют микротравмы, надрывы волокон.
Среди всех возможных повреждений выделяют:
-
растяжение мышечных волокон с незначительными разрывами;
-
неполные надрывы;
-
частичные или полные разрывы, при которых мышца, утратившая крепление с костью, сокращается, укорачивается и отдаляется от участка фиксации;
-
отрывные переломы, при которых сокращение мышцы ведет к отрыву частицы кости.

Как правило, от болезненных проявлений хамстринг-синдрома страдают начинающие спортсмены или люди, которые неправильно выполняют физические тренировки. Без наблюдения опытного тренера происходит неправильное распределение нагрузки, которое влечет за собой травмы мышц, связок и сухожилий.
Еще одна причина хамстринг-синдрома — осуществление спортивных нагрузок без предварительной разминки. Пренебрежение разминочными упражнениями приводит к тому, что к группам мышц не поступает достаточного объема крови. Без полноценного кровоснабжения, в условиях дефицита кислорода и питательных веществ мышечные волокна не разогреваются, не приобретают должную эластичность. Как результат — микротравмы во время пробежки, выполнения сложных упражнений или тренировок с большим весом.
Однако развитие хамстринг-синдрома нельзя исключить даже после предварительного разогрева мышц. Дело в том, что вероятность перерастяжений и травм, например, проксимального сухожилия двуглавой мышцы бедра возможно при интенсивных нагрузках с ускорением.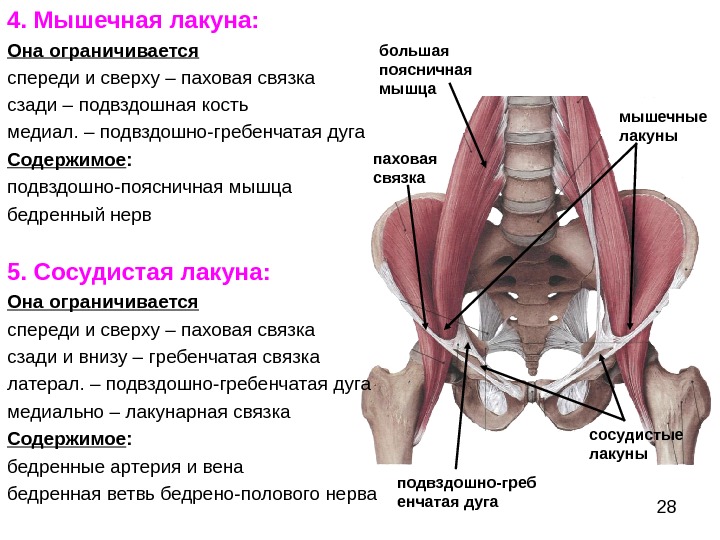 К таким нагрузкам можно отнести бег с ускорением, прыжки через барьеры.
К таким нагрузкам можно отнести бег с ускорением, прыжки через барьеры.
Если спорт в вашей жизни не на первом месте или отсутствует вообще, стоит обратить внимание на факторы риска, которые могут стать причиной развития хамстринг-синдрома:
-
травмы мышц бедра или голени в анамнезе;
-
скованность мышц верхней части ног;
-
быстрая утомляемость ног даже при незначительных нагрузках;
-
недостаточная стабильность мышц ягодиц, задней части бедра, пресса;
-
дисбаланс в строении мышц — асиметрия, несоответствие размера парных мышечных волокон и групп;
-
травмы коленного сустава;
-
остеит лонного сочленения;
-
чрезмерная гибкость четырёхглавых мышц бедра у профессиональных спортсменов;
-
пожилой возраст;
-
полиморфизм некоторых генов (IGF2 и CCL2 ), который связан с высоким риском тяжёлых травм;
-
сопутствующие заболевания поясницы;
-
лордоз поясничного отдела позвоночника.

Симптомы Хамстринг-синдрома
Перерастяжение мышц группы хамстрингов проявляется приступом боли в задней части бедра. Интенсивность болевых ощущений может варьироваться от незначительной до крайне резкой. Пациенты характеризуют сопутствующие ощущения, как разрыв или «выпадение». Одновременно с этим появляется чувство слабости в пораженной конечности.
Спустя некоторое время пациенты чувствуют онемение, покалывание в ноге ниже области травмы. При внешнем осмотре часто визуализируется отек, гематомы, размер которых может быть достаточно обширным. Определяется снижение подвижности, уменьшение длины мышц.
Существует классификация тяжести хамстринг-синдрома, основанная на интенсивности симптомов и степени ограничения подвижности:
-
I степень — легкая. Характеризуется повреждением нескольких мышечных волокон либо их незначительный разрыв. Болезненные симптомы появляются примерно через 24 часа после травмы.
 Пациенты жалуются на напряженность по задней поверхности ноги, незначительный отек мягких тканей. Способность нормально передвигаться сохраняется, коленный сустав не утрачивает подвижность.
Пациенты жалуются на напряженность по задней поверхности ноги, незначительный отек мягких тканей. Способность нормально передвигаться сохраняется, коленный сустав не утрачивает подвижность. -
II степень — средняя. Диагностируется при разрыве не более половины мышечных волокон. Пациенты жалуются на резкую боль, быстро нарастающий отек. Двигательная активность снижается, пациент испытывает трудности при ходьбе. При надавливании на мышцы задней поверхности бедра или попытке согнуть колено болезненные ощущения усиливаются.
-
III степень — тяжелая. Устанавливается при разрыве более половины мышечных волокон или мышцы целиком. При обследовании устанавливается разрыв сухожилий. Пациенты испытывают интенсивную боль, выраженный отек поврежденной конечности, отсутствие мышечного тонуса. Выполнение каких-либо движений ногой невозможно.
Клиническая картина хамстринг-синдрома существенно усугубляется при сопутствующем ущемлении седалищного нерва отечными мягкими тканями. При вовлечении в процесс седалищного нерва отмечается выраженный болевой синдром с нарушением тактильной чувствительности.
При вовлечении в процесс седалищного нерва отмечается выраженный болевой синдром с нарушением тактильной чувствительности.
Диагностика хамстринг-синдрома
Заключение о наличии хамстринг-синдрома может сделать травматолог-ортопед на основании данных диагностических исследований. Для подтверждения диагноза требуется комплексный подход, что предусматривает выполнение:
-
первичного осмотра;
-
сбор анамнеза с целью получения данных о предшествующих травмах, спортивных нагрузках;
-
пальпации болезненной области мышц;
-
ультразвуковое исследование болезненного участка;
-
магнитно-резонансная томография (МРТ) нижних конечностей;
-
рентгенография с целью обнаружения признаков повреждений в области седалищного бугра.

Основным методом дифференциальной диагностики остается МРТ. На полученных снимках специалист четко определяет участки повреждений, разрывы и надрывы связок, сухожилий, мышечных волокон, отечность, гематомы, рубцовые изменения.
Лечение хамстринг-синдрома
При подтверждении хамстринг-синдрома травматолог выбирает терапевтическую тактику. Для купирования болевого синдрома, снятия отечности тканей, восстановления двигательной активности назначают консервативное лечение. В тяжелых случаях полного разрыва мышцы целесообразно выполнение хирургической операции. Врачи Центра восстановительной медицины в Набережных Челнах проводят всестороннюю диагностику и выбирают оптимальный путь лечения хамстринг-синдрома. На официальной странице Центра cvm-med.ru можно ознакомиться с информацией о практикующих специалистах.
В случае, когда пациент прошел хирургическое восстановление целостности разорванных мышц, реабилитологи Центра разрабатывают индивидуальную программу восстановительных комплексов физиотерапии, ЛФК, массажа.
Консервативное лечение хамстринг-синдрома подразумевает ряд мер:
-
бинтование эластичным бинтом;
-
в первые 2-3 дня — применение пузыря со льдом на поврежденную область;
-
иммобилизация поврежденной ноги на 7-14 дней;
-
назначение нестероидных противовоспалительных препаратов, обезболивающих средств, плазмотерапии.
Вынужденное положение конечности во время лечения неизбежно приводит к развитию осложнений:
-
слабость мышечного тонуса;
-
слабость в тазобедренном суставе;
-
образование раздражающих седалищный нерв кальцификатов;
-
возникновение боли в положении сидя.
Восстановление полноценной двигательной активности занимает около двух недель. После хирургического лечения реабилитация может составить около 7-8 недель.
После хирургического лечения реабилитация может составить около 7-8 недель.
Реабилитологи Центра восстановительной медицины проводят курсы ЛФК, направленные на нормализацию мышечного тонуса, восстановление рефлексов, предупреждение появления очагов фиброза. Занятия лечебной физкультурой проходят под контролем опытного специалиста, что предотвращает неправильное выполнение упражнений. Пациент обучается основным навыкам, которые в дальнейшем помогают ему правильно разогревать мышцы, оптимально распределять нагрузку на ноги.
Особое место занимают упражнения на растяжку, занятия на велотренажере и бассейне. С их помощью удается предотвратить мышечное перерастяжение, предупредить рецидив хамстринг-синдрома. Подробно о применяемых методах ЛФК можно прочитать по ссылке https://cvm-med.ru/service/individualnye-kursy-lfk.
Лечебный массаж способствует быстрому заживлению поврежденных мышечных волокон, восстановлению функций сухожилий. Ознакомиться с техникой лечебного и восстановительного массажа можно здесь https://cvm-med.ru/service/meditsinskiy-massazh.
Ознакомиться с техникой лечебного и восстановительного массажа можно здесь https://cvm-med.ru/service/meditsinskiy-massazh.
Одну из ключевых ролей в лечении хамстринг-синдрома занимает физиотерапия. В зависимости от характера и тяжести повреждений врачи применяют:
Сочетание всех реабилитационных мероприятий обеспечивает защиту от повторных травм мышечных волокон, сухожилий.
Соблюдение всех требований терапии и реабилитации гарантирует благоприятный прогноз восстановления пациентов при хамстринг-синдроме. Спортсмены возвращаются к обычным физическим нагрузкам примерно через 1-2 месяца. Более медленное восстановление отмечается при отрывах мышц бедра. Тяжелые формы хамстринг-синдрома опасны высокой вероятностью повторных повреждений.
Появление болезненных ощущений после физических нагрузок, нарушение двигательной активности, появление чувства онемения является поводом для обращения к врачу. В Центре восстановительной медицины работают опытные врачи, которые безошибочно установят причину неприятных симптомов и назначат адекватное лечение. Чтобы ознакомиться с комплексом предлагаемых процедур, переходите по ссылке https://cvm-med.ru/price или звоните по телефонам +7 (8552) 91 05 85 , +7 (953) 482-66-62).
В Центре восстановительной медицины работают опытные врачи, которые безошибочно установят причину неприятных симптомов и назначат адекватное лечение. Чтобы ознакомиться с комплексом предлагаемых процедур, переходите по ссылке https://cvm-med.ru/price или звоните по телефонам +7 (8552) 91 05 85 , +7 (953) 482-66-62).
арс синдром (хамстринг синдром) | Клиника Эксперт
Хамстринг-синдром
Было замечено, что в ответ на хроническую травматизацию происходят изменения не только в суставах. Достаточно часто локализация болевого синдрома связана с другими тканями, окружающими сустав, в том числе и синовиальной тканью. В качестве частых локализаций болевого синдрома называются энтезопатии в местах прикрепления сухожилий мышц тазового кольца. Клинические проявления в этом случае трактуются, как хамстринг-синдром и АРС-синдром [1].
Хамстринг-синдром — травматическое повреждение мышц в области седалищного бугра (задняя группа мышц бедра).
Этиология.
Hamstring syndrome достаточно «молодое» заболевание.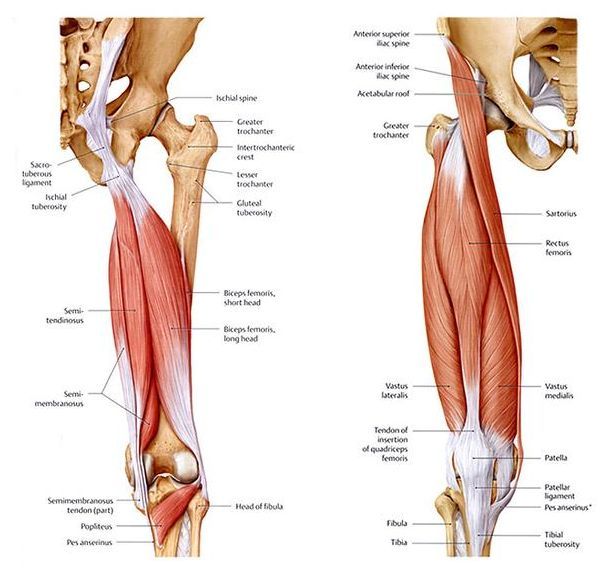 Впервые данный синдром обсуждался в конце 1980 года [2]. Причиной возникновения данного синдрома является хро
Впервые данный синдром обсуждался в конце 1980 года [2]. Причиной возникновения данного синдрома является хро
ническая травматизация задней группы мышц бедра в области прикрепления к седалищному бугру. Причиной повреждения становится слишком сильное сокращение мышцы, что может произойти при резком ускорении, ударе по напряженной мышце, слишком длительной спортивной тренировке, занятиях спортом без должной разминки и других ситуациях. Наиболее часто хамстринг-синдром наблюдается у спортсменов, занимающихся легкой атлетикой и, прежде всего, спринтерским и барьерным бегом. Однако хамстринг-синдром может возникать и у не спортсменов [4].
Хроническая травматизация мышц задней группы бедра приводит к воспалению и к сдавлению седалищного нерва. Воспаленные сухожилия давят на седалищный нерв, что, в свою очередь, приводит к появлению порочного круга. Давление на седалищный нерв приводит к появлению, боли по задней поверхности бедра. В конечном итоге в этом месте может сформироваться рубец.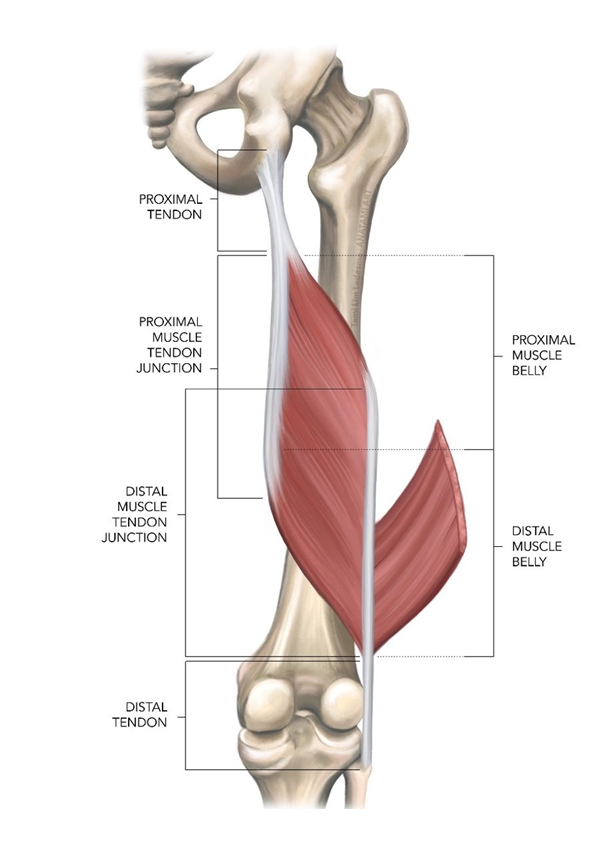
Клиническая картина.
В клинической картине на первом месте стоит боль в ягодичной области с иррадиацией по задней поверхности бедра. Боль усиливается при напряжении мышц, при длительном сидении. Кроме того, боль возникает при надавливании (пальпации) седалищного бугра, пассивном сгибании бедра и разгибании голени, а также при активном сгибании ноги в коленном суставе против сопротивления врача. При длительном течении хамстринг-синдрома возможен и полный отрыв мышц от седалищного бугра.
Хамстринг-синдром необходимо дифференцировать от ряда других возможных причин боли в ягодичной области и нижних конечностях (например, ишиас, синдром грушевидной мышцы).
Выделяют следующие виды повреждений:
- растяжения мышц, с образованием микроразрывов;
- частичные разрывы;
- отрывы или полные разрывы, когда мышца, более неприкрепленная к кости сокращается, собирается в комок, убегая от места своего прикрепления к кости;
- отрывные переломы, когда мышца отрывает кусочек кости.

Диагностика.
Для постановки хамстринг-синдрома очень важным является тщательный медицинский осмотр с дополнительным использованием МРТ, УЗИ. МРТ является решающим в определении степени повреждения мягких тканей /полный, частичный разрыв/[3]. На томограммах видны место и степень разрыва сухожилия или мышцы, а также сопутствующие отек и кровоизлияние. Магнитно-резонансная томография позволяют увидеть утолщение хамстринг-мышц.
Для исключения переломов выполняют рентгенографию.
МРТ Полный разрыв сухожилия
К сожалению, хамстринг-синдром практически неизвестен отечественным врачам, и часто выставляется ошибочный диагноз «вертельный бурсит», который встречается значительно реже. Именно поэтому для более точной постановки диагноза необходим комплексный подход.
Лечение.
На первом этапе проводится консервативное лечение, заключающееся в назначении нестероидных противовоспалительных средств, инъекции стероидов, физиотерапия, и / или акупунктура. В литературе имеются данные об использовании препаратов гиалуроновой кислоты для введения в суставы и в синовиальные оболочки сухожилий для купирования болевого синдрома внесуставной локализации [1].
В литературе имеются данные об использовании препаратов гиалуроновой кислоты для введения в суставы и в синовиальные оболочки сухожилий для купирования болевого синдрома внесуставной локализации [1].
Если боль и слабость не проходят, то показано оперативное лечение.
Оперативное лечение состоит из теномиолиза двуглавой мышцы бедра и невролиза седалищного нерва. Оперативное лечение в большинстве случаев приводит к полному восстановлению функции пораженной области. Прекращение болевого синдрома происходит у большинства пациентов.
Следует помнить, что хирургическое лечение может привести к осложнениям, таким как инфекции раны или повреждения нерва. Седалищный нерв должен быть освобожден очень тщательно. Задний кожный нерв бедра не должен быть нарушен или травмирован в любом случае [2].
При полном отрыве хамстринг-мышц – показана хирургическая фиксация сухожилия к седалищной кости. После операции при отрыве хамстринг-мышц от седалищного бугра на три недели надевают специальный поясной ремень, который удерживает ногу в согнутом положении, что снижает натяжение хамстринг-мышц и облегчает их прирастание к кости[4].
Прогноз
Прогноз для выздоровления хороший. Отрывы задней группы мышц бедра и отрывные переломы седалищного бугра заживают медленно и сопровождаются высоким риском рецидива.
Осложнения
К осложнениям относятся появление кальцификатов в области седалищного бугра или при отрыве от него мышц; при этом кальцификаты начинают раздражать седалищный нерв или причиняют боль при сидении и служат показанием к хирургическому вмешательству.
Профилактика
Возможно, разминка, подготавливающая мышцу к высоким нагрузкам, в какой-то степени защищает спортсмена от отрывов мышц и отрывных переломов, однако убедительных доказательств этого пока нет.
Используемые ресурсы:
1. М.А. Страхов, А.В. Скороглядов, И.М. Костив, Н.В. Чижиков, Д.Э. Санников, И.О. Цукурова «Использование низкомолекулярных препаратов связанной гиалуроновой кислоты у спортсменов с болевым синдромом внесуставной локализации» Москва, журнал Поликлиника 2/2013 стр.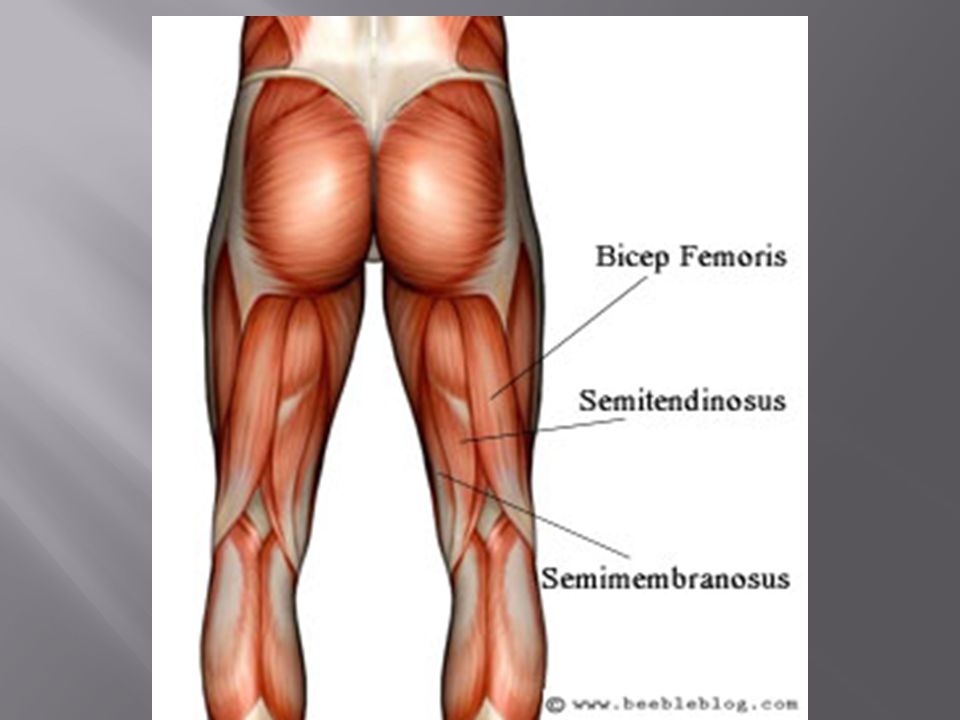 54-60
54-60
2. Иан Дж. Янг. Хирургия проксимального синдрома задней поверхности бедра. Американский журнал спортивной медицины. Декабрь 2008 г. Том 36. №12. Стр.2372-2378
3. Коэн, Стивен Б. и Брэдли, Джеймс, «Острый проксимальный разрыв подколенного сухожилия» (2007). Журнал американской академии хирургов-ортопедов, июнь 2007, Том 15, № 6, 350-355
4. travmaorto.ru/147.html
Автор: Николаева С.В.
асс. каф. онкологии, лучевой диагностики,
лучевой терапии ВГМА им Н.Н. Бурденко
ARS-синдром.
ARS-синдром (Adduktor-Rectus-Symphysis)- это патологическое состояние сухожилий мышечного комплекса mm. adductor longus et (or) brevis, m. gracilis, дистальной части m.rectus abdominis, а также передней части m. adductor magnus в местах их прикрепления к лонной либо седалищной костям. Данный симптомокомплекс, впервые описанный болгарским врачом М.Банковым в 1958 году, следует рассматривать как проявление хронической микронестабильности переднего отдела тазового полукольца.
Этиология:
перегрузки опорно-двигательного аппарата в результате несоответствия между физической нагрузкой и возможностью компенсаторных реакций организма.
Патогенез:
длительные однотипные нагрузки, связанные с ассиметричным сокращением приводящих мышц бедер, прямых и косых мышц живота приводят к микротравматизации связочного аппарата ( синдрому перегрузки сухожилия TOS (Tendon Overuse Syndrome)) лонного сочленения с возникновением воспалительных , а затем дегенеративных изменений. Данные причины приводят к энтезопатии, тендиниту и тендомиозиту вышеуказанной локализации.
Клинические проявления:
Боль различной интенсивности в нижней части живота и в паховых областях с иррадиацией по ходу мышц; отмечается локальная болезненность при пальпации и максимальном отведении бедер и сгибании туловища с сопротивлением в местах прикрепления приводящих мышц бедер и прямой мышцы живота к лонной кости; боли, как правило, сопровождают физические нагрузки (бег, удары по мячу) и существенно ограничивают функциональные возможности человека.
Инструментальные методы обследования:
При ультразвуковом исследовании иногда визуализируются участки гиперэхогенной структуры мышечной ткани в местах прикрепления к лонной кости.
Рентгенологическая картина АРС-синдрома в случаях его затяжного течения характеризуется наличием признаков остеоходроза и остеохондрита лонного сочленения.
Стрелкой указан участок дегенеративного разрыва сухожилия m.adductor longus в месте прикрепления к лонной кости.
МРТ диагностика:
На приведенных выше изображениях определяется повышение МР сигнала в толще длинной приводящей мышцы, в месте её прикрепления к правой лобковой кости, что может соответствовать тендиниту .
Дифференциальный диагноз:
Проводят с растяжением приводящих мышц бедра, переломами костей таза, паховой грыжей, простатитом, остеомиелитом, ревматоидным артритом, остеоартрозом, первичными и метастазирующими опухолями, мочекаменной болезнью, заболеванием поясничного отдела позвоночника.
Лечение:
Консервативное лечение включает локальные инъекции кортикостероидов, нестероидную противовоспалительную медикаментозную терапию, различные виды ФЗТ-лечения (электрофорез с анестетиками, токи Бернара, лазеротерапию и сопряжено со значительным число рецидивов данного заболевания(до 80% случаев). Более положительные результаты при использовании метода экстракорпоральной ударно-волновой терапии. Оперативное лечение АРС-синдрома, заключающееся в выполнении частичной миотомии и миофасциопластике прямой мышцы живота и частичной миотомии приводящих мышц бедер.
Используемые ресурсы:
sport-travma.ru/stati/ars-sindrom/
smk-ffu.at.ua/index/0-26
koleno.kiev.ua/index.php?option=com_content&view=category&layout=blog&id=41&itemid=7
Автор: Милованов Н.В.
врач-рентгенолог ООО «МРТ Эксперт», г. Москва
Анатомия, костный таз и нижняя конечность, подколенное сухожилие – StatPearls
Купер Д. Роджерс; Авайс Раджа.
Роджерс; Авайс Раджа.
Информация об авторе и организациях
Последнее обновление: 29 января 2022 г.
Введение
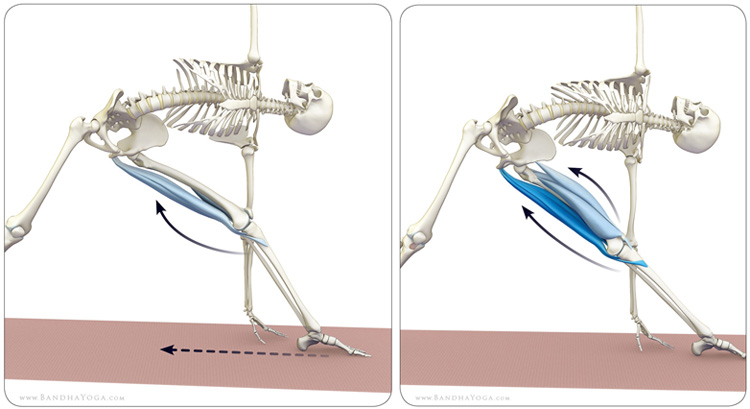
Мышечный комплекс подколенного сухожилия состоит из трех отдельных мышц и играет решающую роль в деятельности человека, начиная от стояния и заканчивая взрывными действиями, такими как спринт и прыжки. . В следующей обзорной статье будут обобщены структура и функции этой группы мышц, а также представлены общие сведения о травмах подколенного сухожилия и хирургических вмешательствах.
Структура и функция
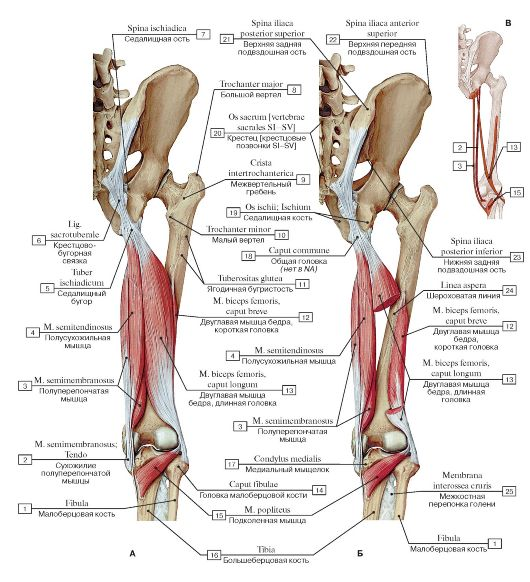
Полусухожильная, полуперепончатая и двуглавая мышцы бедра составляют группу мышц подколенного сухожилия. Начиная с таза и идя кзади по длине бедренной кости, большинство мышц комплекса подколенного сухожилия пересекают как бедренно-вертлужный, так и большеберцово-бедренный суставы. Короткая головка двуглавой мышцы бедра является исключением из этого правила, так как она берет начало от латеральной губы шероховатой бедренной линии, дистальнее бедренно-вертлужного сустава. По этой причине некоторые утверждают, что короткая головка двуглавой мышцы бедра не является настоящей мышцей подколенного сухожилия. В отличие от короткой головки двуглавой мышцы бедра, все остальные мышцы задней поверхности бедра берут начало от седалищного бугра. Проксимальная длинная головка двуглавой мышцы бедра и полусухожильной мышцы связаны апоневрозом, который простирается примерно на 7 см от седалищного бугра. Дистальные отделы подколенных сухожилий образуют верхнелатеральную (двуглавая мышца бедра) и верхнемедиальную (полуперепончатая и полусухожильная) границы подколенной ямки. Икроножная мышца в первую очередь образует нижний край подколенной ямки.
По этой причине некоторые утверждают, что короткая головка двуглавой мышцы бедра не является настоящей мышцей подколенного сухожилия. В отличие от короткой головки двуглавой мышцы бедра, все остальные мышцы задней поверхности бедра берут начало от седалищного бугра. Проксимальная длинная головка двуглавой мышцы бедра и полусухожильной мышцы связаны апоневрозом, который простирается примерно на 7 см от седалищного бугра. Дистальные отделы подколенных сухожилий образуют верхнелатеральную (двуглавая мышца бедра) и верхнемедиальную (полуперепончатая и полусухожильная) границы подколенной ямки. Икроножная мышца в первую очередь образует нижний край подколенной ямки.
Группа мышц подколенного сухожилия играет важную роль в разгибании бедра (заднее движение бедренной кости) и сгибании колена (заднее движение большеберцовой и малоберцовой костей). Что касается цикла походки, подколенные сухожилия активируются, начиная с последних 25% фазы переноса, создавая силу разгибания бедра и сопротивляясь разгибанию колена. Мышцы подколенного сухожилия также играют важную роль в качестве динамического стабилизатора коленного сустава. Работая в тандеме с передней крестообразной связкой (ПКС), подколенные сухожилия сопротивляются перемещению большеберцовой кости вперед во время фазы удара пятки цикла ходьбы.
Мышцы подколенного сухожилия также играют важную роль в качестве динамического стабилизатора коленного сустава. Работая в тандеме с передней крестообразной связкой (ПКС), подколенные сухожилия сопротивляются перемещению большеберцовой кости вперед во время фазы удара пятки цикла ходьбы.
Эмбриология
Значительная часть развития нижних конечностей происходит в течение 4-8 недель эмбриогенеза. Как и все другие ткани скелетных мышц, мышцы задней поверхности бедра формируются из эмбриональной мезодермы. Мигрируя из сомитов во время ранней эмбриональной фазы, мезодермальные клетки дифференцируются в миобласты, которые дублируются и сливаются, в конечном итоге образуя функциональную мышечную ткань.
Кровоснабжение и лимфатическая система
Мышечный комплекс подколенного сухожилия получает кровоснабжение от перфорирующих ветвей глубокой бедренной артерии, также известной как артерия глубокой бедренной кости. Глубокая бедренная кость является ветвью бедренной артерии.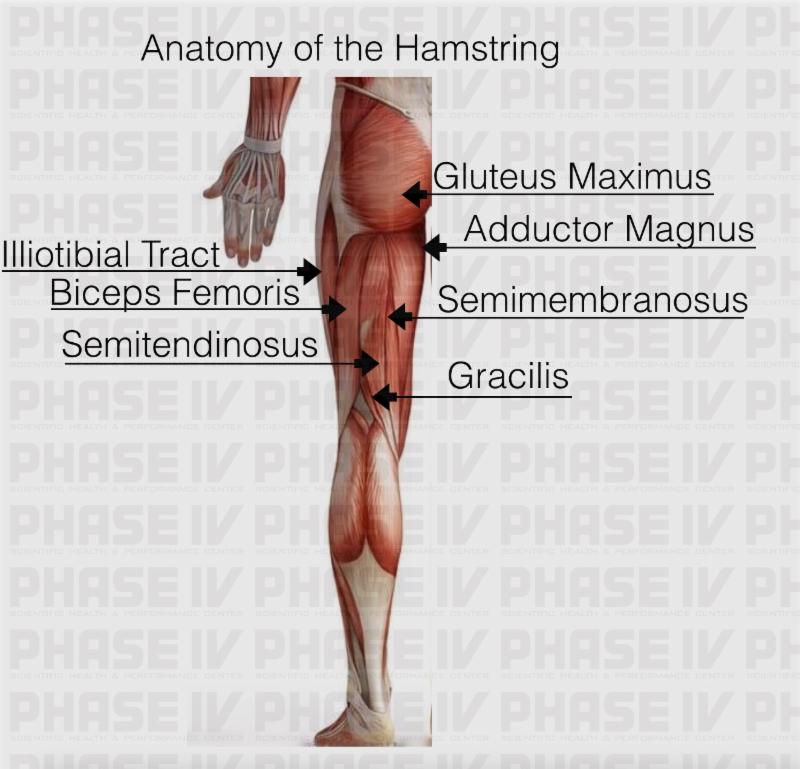 Бедренная артерия отграничена от наружной подвздошной артерии паховой связкой. Как правило, глубокие вены бедра имеют то же название, что и основные артерии, за которыми они следуют. Бедренная вена отвечает за большую степень венозного оттока бедра. Она сопровождает бедренную артерию и получает дополнительный венозный отток от вены глубокой бедра. Подобно бедренной артерии, бедренная вена переходит в наружную подвздошную вену на уровне паховой связки. Лимфодренаж бедра также отражает артериальное кровоснабжение и в конечном итоге впадает в поясничные лимфатические стволы и цистерны хили.
Бедренная артерия отграничена от наружной подвздошной артерии паховой связкой. Как правило, глубокие вены бедра имеют то же название, что и основные артерии, за которыми они следуют. Бедренная вена отвечает за большую степень венозного оттока бедра. Она сопровождает бедренную артерию и получает дополнительный венозный отток от вены глубокой бедра. Подобно бедренной артерии, бедренная вена переходит в наружную подвздошную вену на уровне паховой связки. Лимфодренаж бедра также отражает артериальное кровоснабжение и в конечном итоге впадает в поясничные лимфатические стволы и цистерны хили.
Нервы
Комплекс мышц задней поверхности бедра иннервируется нервами, отходящими от поясничного и крестцового сплетений. Эти сплетения дают начало седалищному нерву (L4-S3), который на уровне большеберцово-бедренного сустава разветвляется на большеберцовый и общий малоберцовый (малоберцовый) нервы. Большеберцовый нерв иннервирует полуперепончатую, полусухожильную и длинную головки двуглавой мышцы бедра. Общая малоберцовая ветвь седалищного нерва иннервирует короткую головку двуглавой мышцы бедра.
Общая малоберцовая ветвь седалищного нерва иннервирует короткую головку двуглавой мышцы бедра.
Мышцы
Двуглавая мышца бедра: короткая головка
Происхождение: боковая губа Linea Aspera
Вставка: фибулярная головка и латеральный мыщел малоберцовый) нерв
Кровоснабжение: перфорирующие ветви глубокой бедренной артерии
Двуглавая мышца бедра: длинная головка
Origin: Ischial tuberosity
Insertion: The fibular head and lateral condyle of the tibia
Function: Knee flexion, lateral rotation of the tibia, and hip extension
Innervation: Tibial nerve
Кровоснабжение: перфорирующие ветви глубокой бедренной артерии
Semitendinosus
Происхождение: нижняя, медиальная поверхность ичиальной бугристости
Вставка: медиальная голень (PES Anserinus)
Функция: сгибание котенка, удробление и мибиальное вращение и мибиальное ротация.
 сгибание)
сгибание) Иннервация: большеберцовый нерв
Кровоснабжение: перфорирующие ветви глубокой бедренной артерии
Полуперепончатый
Происхождение: ичиальная бугристость
Вставка: Медиальная годовой гораздо
Сосудистое снабжение: перфорирующие ветви глубокой бедренной артерии
Физиологические варианты
Несмотря на то, что они встречаются редко, хирурги должны помнить об анатомических вариациях мышц задней поверхности бедра. Группа мышц подколенного сухожилия, за исключением короткой головки двуглавой мышцы бедра, обычно начинается от сухожилия объединенной мышцы, отходящего от седалищного бугра. Интересно, что есть отчеты, которые раскрывают варианты, в которых полусухожильная мышца и длинная головка двуглавой мышцы бедра происходят из разных сухожилий. В другом отчете, опубликованном в 2013 году, были обнаружены третья головка двуглавой мышцы бедра и аномальная мышца, прикрепляющаяся к полуперепончатой мышце.
Имеется также сообщение о пациенте с двусторонним отсутствием полуперепончатых мышц. Это открытие было случайно замечено на МРТ после того, как у пациента возникла боль в колене после падения.[3] Хотя в статье не указано, испытывал ли пациент симптомы, связанные с этим, до поступления, этот вывод может иметь значение в контексте реконструкции передней крестообразной связки, поскольку аутотрансплантаты подколенного сухожилия являются распространенным выбором.
Общая нейропатия с ущемлением малоберцового нерва чаще всего возникает на уровне головки и шеи малоберцовой кости. В отчете за 2018 г. были обнаружены данные о распространенной малоберцовой невропатии, связанной с вариациями короткой головки двуглавой мышцы бедра. В этом случае общий малоберцовый нерв находился в 4,4-сантиметровом туннеле между икроножной мышцей и короткой головкой двуглавой мышцы бедра.[4]
Хирургические аспекты
Подавляющее большинство травм подколенного сухожилия можно лечить без операции; однако отрыв сухожилия подколенного сухожилия часто требует хирургического вмешательства. Отрывы сухожилия подколенного сухожилия лечат эндоскопически с фиксацией разорванного сегмента сухожилия подколенного сухожилия к седалищному бугру [5]. Хирургическое восстановление хронического разрыва проксимального отдела подколенного сухожилия может быть дополнено аутотрансплантатом ахиллова сухожилия.[6]
Отрывы сухожилия подколенного сухожилия лечат эндоскопически с фиксацией разорванного сегмента сухожилия подколенного сухожилия к седалищному бугру [5]. Хирургическое восстановление хронического разрыва проксимального отдела подколенного сухожилия может быть дополнено аутотрансплантатом ахиллова сухожилия.[6]
Апофизарные отрывные переломы седалищной кости встречаются крайне редко. Исследования показывают, что на их долю приходится от 1,4 до 4% всех травм подколенного сухожилия.[7] Отрывные переломы со смещением менее 1 см являются кандидатами на консервативное лечение. Пациентам рекомендуется ограничить растяжение подколенного сухожилия, чтобы предотвратить дальнейшее смещение сломанного сегмента седалищного отростка [8]. Хирургическая фиксация необходима для пациентов с отрывными переломами седалищного апофиза, которые смещены более чем на 1 см, или у которых наблюдается симптоматическое неправильное сращение. Раннее вмешательство рекомендуется для снижения риска седалищно-бедренного импинджмента [9]. ]
]
Мышца подколенного сухожилия может использоваться в качестве аутотрансплантата при реконструкции передней крестообразной связки. Четверной аутотрансплантат подколенного сухожилия задействует полусухожильную и тонкую мышцы и известен как один из самых прочных доступных трансплантатов.[10] По сравнению с трансплантатами сухожилия надколенника аутотрансплантаты подколенного сухожилия предлагают меньший риск травмы донорской области, пателлофеморальной крепитации, болей в коленях и потери более чем на 5 градусов разгибания колена. Напротив, исследования показывают, что аутотрансплантаты подколенного сухожилия имеют повышенный риск дряблости и функциональной слабости подколенного сухожилия.[11] На сегодняшний день не существует убедительных доказательств того, что один трансплантационный материал дает превосходные долгосрочные результаты. Исследование Kocher et al. не обнаружили связи между типом трансплантата и удовлетворенностью пациентов у пациентов, перенесших реконструкцию передней крестообразной связки с использованием трансплантатов подколенного сухожилия и надколенника [12].
Клиническое значение
Растяжения подколенного сухожилия часто встречаются как у профессионалов, так и у спортсменов-любителей. В дополнение к тому, что травмы подколенного сухожилия широко распространены, они часто медленно заживают и имеют тенденцию повторяться. По оценкам, почти одна треть тех, кто страдает от травмы подколенного сухожилия, повторно травмирует себя в течение одного года после возвращения в спорт. Большинство растяжений подколенного сухожилия возникают в контексте деятельности с высоким риском, такой как бег на короткие дистанции, когда быстрые изменения скорости или направления вызывают чрезмерное удлинение мышц. Двуглавая мышца бедра наиболее часто повреждается из подколенных сухожилий, за ней следует полуперепончатая мышца, а затем полусухожильная. Как правило, травмы подколенного сухожилия характеризуются болью в задней части бедра, которая может усиливаться при сгибании колена и разгибании бедра. При тяжелых травмах пациенты также могут слышать хлопки. Во время обследования пациента с возможной травмой подколенного сухожилия важно, чтобы клиницисты также учитывали другие диагностические возможности, такие как пояснично-крестцовая радикулопатия, растяжение приводящих мышц или стрессовый перелом бедренной кости.
Во время обследования пациента с возможной травмой подколенного сухожилия важно, чтобы клиницисты также учитывали другие диагностические возможности, такие как пояснично-крестцовая радикулопатия, растяжение приводящих мышц или стрессовый перелом бедренной кости.
Травмы подколенного сухожилия классифицируют как легкие (степень I), умеренные (степень II) или тяжелые (степень III) в зависимости от тяжести симптомов пациента. Травмы I степени характеризуются минимальной болью и функциональными нарушениями с минимальным нарушением миофибрилл подколенного сухожилия. Повреждения II степени представляют собой частичные разрывы мышечно-сухожильных волокон. У больных отмечается усиление болей с выраженным упадком сил. Разрывы III степени сопровождаются сильной болью, гематомой, значительной потерей силы и полнослойным разрывом мышцы или сухожилия подколенного сухожилия. Ортопедическая консультация является рекомендацией при разрывах III степени и разрывах II/III степени, которые затрагивают дистальную часть подколенного сухожилия.
В острой фазе начальное лечение травм подколенного сухожилия включает защиту, отдых, лед, компрессию и возвышение для ограничения воспаления и отека.[16] Диапазон движений должен определяться переносимостью боли пациентом, поскольку чрезмерное растяжение подколенных сухожилий может привести к образованию рубцовой ткани.[17] Роль НПВП при повреждении подколенного сухожилия несколько противоречива: в некоторых исследованиях не было продемонстрировано преимуществ восстановления, а в других продемонстрированы возможные побочные эффекты. Однако короткие курсы (от 5 до 7 дней) НПВП не оказывают существенного влияния на выздоровление и должны использоваться преимущественно в качестве анальгетиков. Альтернативные фармакологические агенты, такие как богатая тромбоцитами плазма (PRP), были изучены на предмет их использования для улучшения восстановления спортсменов. Что касается PRP, нет веских доказательств в поддержку ее использования при растяжении мышц.[20]
Было показано, что у пациентов, которые выздоровели до такой степени, что они могут начать терапевтическую деятельность, режимы упражнений, направленные на эксцентрические сокращения, значительно сокращают время восстановления [21]. Эти режимы могут быть изменены в зависимости от фазы реабилитации пациента и могут продолжать снижать частоту повторных травм.[22] Хотя растяжка подколенного сухожилия обычно рекомендуется для снижения вероятности повторной травмы, тренировка гибкости подколенного сухожилия не продемонстрировала снижения частоты повторных травм подколенного сухожилия. Исследования также подчеркивают важность нервно-мышечного контроля пояснично-тазовой области. Проспективное рандомизированное исследование 2004 года показало, что у пациентов, страдающих от острого растяжения подколенного сухожилия, которые были реабилитированы с помощью программы прогрессивной ловкости и стабилизации туловища, наблюдались более низкие показатели повторного травмирования по сравнению с теми, кто участвовал в более стандартной программе прогрессивного растяжения и укрепления.
Эти режимы могут быть изменены в зависимости от фазы реабилитации пациента и могут продолжать снижать частоту повторных травм.[22] Хотя растяжка подколенного сухожилия обычно рекомендуется для снижения вероятности повторной травмы, тренировка гибкости подколенного сухожилия не продемонстрировала снижения частоты повторных травм подколенного сухожилия. Исследования также подчеркивают важность нервно-мышечного контроля пояснично-тазовой области. Проспективное рандомизированное исследование 2004 года показало, что у пациентов, страдающих от острого растяжения подколенного сухожилия, которые были реабилитированы с помощью программы прогрессивной ловкости и стабилизации туловища, наблюдались более низкие показатели повторного травмирования по сравнению с теми, кто участвовал в более стандартной программе прогрессивного растяжения и укрепления.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.

Рисунок
На изображении показаны участки мышц, составляющие комплекс мышц задней части бедра: мышцы задней поверхности бедра. Предоставлено Бруно Бордони, доктором философии
Ссылки
- 1.
Koulouris G, Connell D. Мышечный комплекс подколенного сухожилия: обзор изображений. Рентгенография. 2005 г., май-июнь; 25(3):571-86. [В паблике: 15888610]
- 2.
Чакраварти К. Необычные односторонние множественные мышечные изменения задней поверхности бедра. Ann Med Health Sci Res. 2013 ноябрь;3(Приложение 1):S1-2. [Бесплатная статья PMC: PMC3853594] [PubMed: 24349835]
- 3.
Sussmann AR. Врожденное двустороннее отсутствие полуперепончатых мышц. Скелетный радиол. 2019 Окт;48(10):1651-1655. [PubMed: 30982941]
- 4.
Park JH, Park KR, Yang J, Park GH, Cho J. Необычный вариант дистальной двуглавой мышцы бедра, связанный с общей невропатией захвата малоберцовой кости: отчет о трупном случае.
 Медицина (Балтимор). 2018 Сен;97(38):e12274. [Бесплатная статья PMC: PMC6160238] [PubMed: 30235672]
Медицина (Балтимор). 2018 Сен;97(38):e12274. [Бесплатная статья PMC: PMC6160238] [PubMed: 30235672]- 5.
Лемпайнен Л., Банке И.Дж., Йоханссон К., Брукер П.У., Саримо Дж., Орава С., Имхофф А.Б. Клинические принципы лечения травм подколенного сухожилия. Knee Surg Sports Traumatol Artrosc. 2015 августа; 23 (8): 2449-2456. [PubMed: 24556933]
- 6.
Фолсом Г.Дж., Ларсон К.М. Хирургическое лечение острых и хронических полных разрывов проксимального отдела подколенного сухожилия: результаты новой техники аллотрансплантата для хронических реконструкций. Am J Sports Med. 2008 Январь; 36 (1): 104-9. [PubMed: 18055919]
- 7.
Liu H, Zhang Y, Rang M, Li Q, Jiang Z, Xia J, Zhang M, Gu X, Zhao C. Отрывные переломы седалищного бугра: ход травмы , Механизм, Клинические проявления, Визуальное обследование, Диагностика и дифференциальная диагностика и лечение. Медицинский научный монит. 2018 27 декабря; 24: 9406-9412. [Бесплатная статья PMC: PMC6322373] [PubMed: 30589058]
- 8.

Шерри М. Обследование и лечение травм, связанных с подколенным сухожилием. Спортивное здоровье. 2012 март; 4(2):107-14. [Бесплатная статья PMC: PMC3435908] [PubMed: 23016076]
- 9.
Gidwani S, Jagiello J, Bircher M. Отрывной перелом седалищного бугра у подростков — диагноз, который легко пропустить. БМЖ. 2004 г., 10 июля; 329 (7457): 99–100. [Бесплатная статья PMC: PMC449822] [PubMed: 15242916]
- 10.
Франк Р.М., Хамото Дж.Т., Бернардони Э., Цветанович Г., Бах Б.Р., Верма Н.Н., Буш-Джозеф К.А. Основы реконструкции передней крестообразной связки: Сбор аутотрансплантата четырехжильного (4 нити) подколенного сухожилия. Артроск Тех. 2017 авг;6(4):e1309-e1313. [Бесплатная статья PMC: PMC5622412] [PubMed: 29354434]
- 11.
Goldblatt JP, Fitzsimmons SE, Balk E, Richmond JC. Реконструкция передней крестообразной связки: метаанализ сухожилия надколенника в сравнении с аутотрансплантатом сухожилия подколенного сухожилия.
 Артроскопия. 2005 г., июль; 21 (7): 791-803. [PubMed: 16012491]
Артроскопия. 2005 г., июль; 21 (7): 791-803. [PubMed: 16012491]- 12.
Кохер М.С., Стедман Дж.Р., Бриггс К., Зураковски Д., Стеретт В.И., Хокинс Р.Дж. Детерминанты удовлетворенности пациентов результатом реконструкции передней крестообразной связки. J Bone Joint Surg Am. 2002 сен; 84 (9)): 1560-72. [PubMed: 12208912]
- 13.
Heiderscheit BC, Sherry MA, Silder A, Chumanov ES, Thelen DG. Растяжения подколенного сухожилия: рекомендации по диагностике, реабилитации и профилактике травм. J Orthop Sports Phys Ther. 2010 фев; 40 (2): 67-81. [Бесплатная статья PMC: PMC2867336] [PubMed: 20118524]
- 14.
Askling CM, Tengvar M, Saartok T, Thorstensson A. Острые первые растяжения подколенного сухожилия во время высокоскоростного бега: продольное исследование, включая клиническое и данные магнитно-резонансной томографии. Am J Sports Med. 2007 Февраль;35(2):197-206. [PubMed: 17170160]
- 15.
Опар Д.
 А., Уильямс М.Д., Шилд А.Дж. Травмы растяжения подколенного сухожилия: факторы, которые приводят к травме и повторной травме. Спорт Мед. 2012 01 марта; 42 (3): 209-26. [PubMed: 22239734]
А., Уильямс М.Д., Шилд А.Дж. Травмы растяжения подколенного сухожилия: факторы, которые приводят к травме и повторной травме. Спорт Мед. 2012 01 марта; 42 (3): 209-26. [PubMed: 22239734]- 16.
Брукнер П. Травмы подколенного сухожилия: профилактика и лечение — обновление. Бр Дж Спорт Мед. 2015 Октябрь;49(19):1241-4. [Бесплатная статья PMC: PMC4602251] [PubMed: 26105015]
- 17.
Järvinen MJ, Lehto MU. Влияние ранней мобилизации и иммобилизации на процесс заживления после травм мышц. Спорт Мед. 1993 февраля; 15 (2): 78–89. [PubMed: 8446826]
- 18.
Reynolds JF, Noakes TD, Schwellnus MP, Windt A, Bowerbank P. Нестероидные противовоспалительные препараты не способствуют заживлению острых травм подколенного сухожилия, леченных физиотерапией. S Afr Med J. 1995 Jun; 85 (6): 517-22. [PubMed: 7652633]
- 19.
Мишра Д.К., Фриден Дж., Шмитц М.К., Либер Р.Л. Противовоспалительные препараты после травмы мышц.
 Лечение, приводящее к кратковременному улучшению, но с последующей потерей мышечной функции. J Bone Joint Surg Am. 1995 октября; 77 (10): 1510-9. [PubMed: 7593059]
Лечение, приводящее к кратковременному улучшению, но с последующей потерей мышечной функции. J Bone Joint Surg Am. 1995 октября; 77 (10): 1510-9. [PubMed: 7593059]- 20.
Энгебрецен Л., Штеффен К., Алсусу Дж., Анитуа Э., Бахл Н., Девили Р., Эвертс П., Гамильтон Б., Хуард Дж., Дженур П., Келберин Ф., Кон Э., Маффулли N, Matheson G, Mei-Dan O, Menetrey J, Philippon M, Randelli P, Schamasch P, Schwellnus M, Vernec A, Verrall G. Консенсусный документ МОК по использованию богатой тромбоцитами плазмы в спортивной медицине. Бр Дж Спорт Мед. 2010 декабрь;44(15):1072-81. [PubMed: 21106774]
- 21.
Kraiem Z, Alkobi R, Sadeh O. Сенсибилизация и десенсибилизация клеток щитовидной железы человека в культуре: эффекты тиреотропина и тиреотропного иммуноглобулина. J Эндокринол. 1988 ноябрь; 119 (2): 341-9. [PubMed: 2462004]
- 22.
Брукс Дж. Х., Фуллер К.В., Кемп С.П., Реддин Д.Б. Частота, риск и профилактика травм подколенного сухожилия в профессиональном союзе регби.
 Am J Sports Med. 2006 авг; 34 (8): 1297-306. [PubMed: 16493170]
Am J Sports Med. 2006 авг; 34 (8): 1297-306. [PubMed: 16493170]- 23.
Шерри М.А., Лучший ТМ. Сравнение двух реабилитационных программ при лечении острого растяжения подколенного сухожилия. J Orthop Sports Phys Ther. 2004 март; 34(3):116-25. [PubMed: 15089024]
- 24.
Tickle C. Как эмбрион создает конечность: определение, полярность и идентичность. Дж Анат. 2015 окт; 227(4):418-30. [Бесплатная статья PMC: PMC4580101] [PubMed: 26249743]
Подколенные сухожилия — Physiopedia
Оригинальный редактор — Джордж Прудден,
9.
Содержимое
- 1 Описание
- 2 Анатомия [2] [3]
- 2.1 Полуперепончатая
- 2.2 Полусухожильная
- 2.3 Двуглавая мышца бедра — Длинная головка
- 2.4 Двуглавая мышца бедра – короткая головка
- 3 Функция комплекса мышц задней поверхности бедра
- 4 Ресурсы
- 5 См.
 также
также - 6 Каталожные номера
Подколенные сухожилия представляют собой группу из трех мышц, которые в основном действуют для сгибания колена. Подколенные сухожилия состоят из 3 мышц;
- Полусухожильная
- Полуперепончатый
- Двуглавая мышца бедра
Мышцы пересекают два сустава и имеют длинные проксимальные и дистальные сухожилия с результирующим соединением длинных сухожилий мышц (MTJ). MTJ проникают в мышечное брюшко, перекрываются внутри мышечного брюшка, облегчают передачу и рассеивают силы через MTJ во время сокращения и расслабления мышц. [1]
Полуперепончатая мышца[править | править код]
Происхождение : Верхняя латеральная поверхность седалищного бугра
Вставка : Горизонтальная борозда на заднемедиальной поверхности медиального мыщелка большеберцовой кости
Нерв : Большеберцовая ветвь седалищного нерва (L5, S1 и 2)
Артерия : Ветви внутренней подвздошной, подколенной и глубокой бедренной артерий
Функция :
— Расширение бедра
— Сгибание колена
— Внутренняя ротация голени при согнутом колене
Полусухожильная мышца[править | править код]
Происхождение : Нижняя медиальная поверхность латерального отдела седалищного бугра
Прикрепление : Вертикальная линия на медиальной поверхности медиального мыщелка большеберцовой кости сразу за местом прикрепления портняжной мышцы и позади и ниже прикрепления тонкой мышцы
Нерв : Большеберцовая ветвь седалищного нерва (L5, S1 и 2)
Артерия : Ветви внутренней подвздошной, подколенной и глубокой бедренной артерий
Функция :
— Расширение бедра
— Сгибание колена
— Внутренняя ротация голени при согнутом колене
Двуглавая мышца бедра — Длинная головка[править | править]
Происхождение : Нижняя медиальная поверхность седалищного бугра с сухожилием полусухожильной мышцы, переходящая на крестцово-бугорную связку
Прикрепление : Головка малоберцовой кости, латеральный мыщелок большеберцовой кости и задняя часть латеральной межмышечной перегородки
Нерв : Большеберцовая ветвь седалищного нерва (L5, S1 и 2)
Артерия : Перфорирующие ветви глубокой бедра, нижней ягодичной и медиальной огибающей бедренной артерии
Функция :
— Сгибание колена
— Расширение бедра
— Наружная ротация голени при слегка согнутом колене
— Помощь при наружном вращении бедра при разгибании бедра
Двуглавая мышца бедра – Короткая головка[править | править код]
Происхождение : Нижняя половина боковой губы шероховатой линии.
Прикрепление : Головка малоберцовой кости, латеральный мыщелок большеберцовой кости и задняя часть латеральной межмышечной перегородки
Нерв : Общая малоберцовая ветвь седалищного нерва (L5, S1 и 2)
Артерия :Перфорирующие ветви глубокой бедра, нижней ягодичной и медиальной огибающей бедренной артерии.
Функция :
— Сгибание колена
— Наружная ротация голени при слегка согнутом колене
Функция комплекса мышц задней поверхности бедра[править | править код]
Подколенные сухожилия — это мышцы, которые разгибают бедро и сгибают колено. Подколенные сухожилия играют важную роль в сложном цикле ходьбы при ходьбе, который включает в себя поглощение кинетической энергии и защиту коленных и тазобедренных суставов. Во время фазы качания при ходьбе подколенные сухожилия замедляют движение большеберцовой кости вперед. Существует сложное взаимодействие между сокращением подколенных сухожилий и сокращением четырехглавой мышцы, которая является мышцей-антагонистом подколенных сухожилий. [1] [3]
[1] [3]
Растяжение подколенного сухожилия.
Тендинопатия подколенного сухожилия.
Реконструкция передней крестообразной связки.
- ↑ 1.0 1.1 Линклейтер Дж.М., Гамильтон Б., Кармайкл Дж., Орчард Дж., Вуд Д.Г. Травмы подколенного сухожилия: анатомия, визуализация и вмешательство.


 Пациенты жалуются на напряженность по задней поверхности ноги, незначительный отек мягких тканей. Способность нормально передвигаться сохраняется, коленный сустав не утрачивает подвижность.
Пациенты жалуются на напряженность по задней поверхности ноги, незначительный отек мягких тканей. Способность нормально передвигаться сохраняется, коленный сустав не утрачивает подвижность.